MEDICINA FETAL · ULTRASSOM
Ultrassom morfológico de segundo trimestre: avaliação detalhada da anatomia do bebê
Entre 18 e 24 semanas, o ultrassom morfológico é o exame de imagem mais detalhado da gestação. É também a avaliação que mais ansiedade gera nas famílias — porque é nele que se confirma, sistematicamente, se a formação dos órgãos do bebê está dentro do esperado.
O que é o ultrassom morfológico de segundo trimestre
O ultrassom morfológico de segundo trimestre é uma avaliação ultrassonográfica detalhada da anatomia fetal. Diferente do ultrassom obstétrico de rotina — que verifica crescimento, batimento, líquido e placenta —, o morfológico segue um protocolo sistemático para examinar cada estrutura do bebê em uma sequência padronizada.
Na prática, o examinador percorre o corpo do feto de cima para baixo: crânio, face, coluna, tórax, coração, abdome, rins, bexiga, membros. Em cada região, há cortes e medidas específicas que precisam ser obtidas. Quando algum corte não fica adequado — porque o bebê está em posição desfavorável, porque a parede abdominal materna dificulta a penetração do som, ou porque há pouco líquido amniótico —, a recomendação é repetir o exame em outro dia.
É por isso que o exame demora. Um morfológico bem feito raramente é rápido.
Quando fazer o morfológico de segundo trimestre
A janela usual é entre 18 e 24 semanas. Na prática brasileira, muitos serviços preferem agendar entre 20 e 24 semanas, e há uma razão técnica para isso.
Antes das 20 semanas, várias estruturas fetais ainda são pequenas. Algumas alterações cardíacas, por exemplo, podem ser difíceis de identificar em um feto com 18 semanas e ficam mais visíveis com 22.
Depois das 24 semanas, o feto cresce e a janela acústica diminui. O bebê fica em posições menos favoráveis, a ossificação do crânio reflete mais o som, e algumas estruturas — especialmente face e coluna — ficam mais difíceis de avaliar.
Se a sua janela ideal já passou, isso não significa que o exame perdeu o sentido. Significa que pode ser necessário aceitar limitações maiores — e, em alguns casos, complementar com exames adicionais (como ecocardiografia fetal específica ou ressonância magnética fetal, quando indicada).
O que o exame avalia, sistema a sistema
O exame segue uma ordem que reflete o desenvolvimento embriológico. Cada parágrafo abaixo corresponde, em linhas gerais, a um bloco do laudo que você vai receber.
Cérebro e crânio
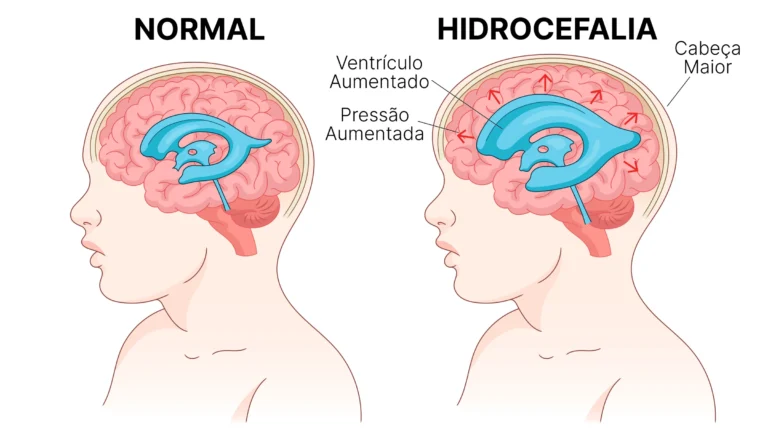
Avaliam-se forma e tamanho do crânio (DBP — diâmetro biparietal — e CC — circunferência cefálica), os ventrículos cerebrais, a fossa posterior, o cerebelo, a cisterna magna e o cavo do septo pelúcido. Buscam-se sinais de alterações como ventriculomegalia (dilatação dos ventrículos), holoprosencefalia, agenesia do corpo caloso e malformações do cerebelo.
Face
São avaliados perfil, órbitas, lábio superior e palato. A fenda labial e palatina, quando presente, costuma ser identificável neste exame, mas algumas variantes (especialmente fendas isoladas do palato posterior) podem passar despercebidas.
Coluna
A coluna é varrida nos planos longitudinal e transverso, do sacro ao crânio. O objetivo é identificar fechamento normal das vértebras e da pele que recobre a medula. É aqui que se identificam suspeitas de espinha bífida, incluindo mielomeningocele.
Coração e grandes vasos
A avaliação cardíaca tem cortes obrigatórios: situs, quatro câmaras, vias de saída do ventrículo esquerdo e direito, três vasos e traqueia. Muitas cardiopatias podem ser identificadas no morfológico, mas algumas — especialmente alterações de retorno venoso ou de arco aórtico — são melhor caracterizadas em ecocardiografia fetal específica. Se o morfológico levanta suspeita cardíaca, a ecocardiografia fetal costuma ser o próximo passo.
Tórax
Avaliam-se pulmões e diafragma. A integridade do diafragma é o critério para descartar hérnia diafragmática congênita.
Abdome
Estômago, intestino, parede abdominal e inserção do cordão umbilical. Identificam-se gastrosquise, onfalocele, dilatações intestinais e ascite, entre outros achados.
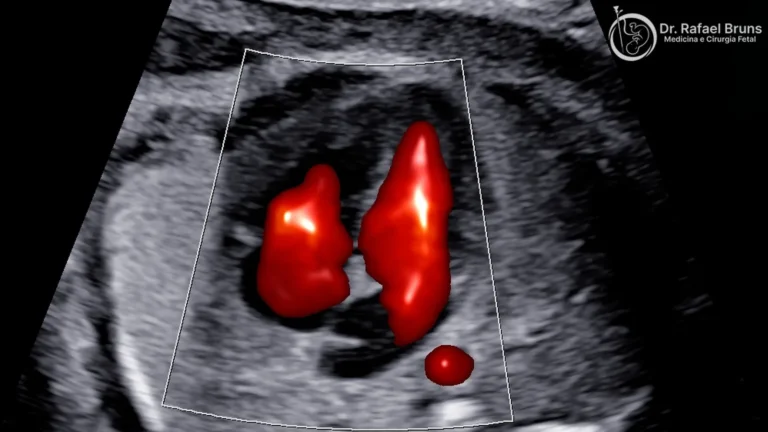
Rins e bexiga
Avalia-se a presença e a aparência dos dois rins, a bexiga e o líquido amniótico — que, no segundo trimestre, é produzido majoritariamente pelos rins do feto. Alteração de líquido pode ser o primeiro sinal de uropatia.
Membros
Buscam-se os quatro membros, com mãos e pés visualizados. Faltas (agenesias), alterações de posição (pé torto), e em alguns casos sinais de displasias esqueléticas.
Placenta, cordão umbilical e líquido amniótico
A localização da placenta é descrita (incluindo se há previa total ou parcial), o número de vasos do cordão (idealmente três — duas artérias e uma veia) e o volume de líquido amniótico, geralmente estimado pelo maior bolsão ou pelo índice de líquido amniótico (ILA).
Colo uterino, quando indicado
Em pacientes com fator de risco para parto prematuro (cirurgia cervical prévia, perda gestacional de segundo trimestre, gestação gemelar), pode ser indicada medida do comprimento do colo uterino por via transvaginal junto com o morfológico.
O morfológico de segundo trimestre detecta todas as malformações?
A resposta honesta é não. E essa pergunta merece uma explicação cuidadosa, porque a expectativa de que o exame "detecta tudo" gera ansiedade tanto antes quanto depois de receber o laudo.
A taxa de detecção do morfológico depende de vários fatores combinados:
- Tipo de alteração: algumas malformações são facilmente identificáveis (anencefalia, defeitos grandes de parede abdominal). Outras são naturalmente difíceis de ver — fendas isoladas do palato posterior, malformações sutis de orelha, alterações leves de perfusão cerebral.
- Idade gestacional na hora do exame: entre 22 e 24 semanas, a sensibilidade tende a ser maior do que em 18 semanas.
- Posição fetal: se o bebê está com a coluna virada para a parede uterina anterior, a coluna fica difícil de avaliar. Se as mãos estão sobre o rosto, o perfil fica prejudicado.
- Condições maternas: parede abdominal mais espessa atenua o som e reduz a qualidade da imagem.
- Volume de líquido amniótico: pouco líquido reduz a janela acústica em torno do bebê.
- Equipamento e experiência do examinador: equipamentos modernos e médicos com treinamento em medicina fetal aumentam a sensibilidade do exame.
Algumas malformações se desenvolvem ou se tornam evidentes apenas mais tarde — alterações progressivas do sistema nervoso central, certos tipos de hidrocefalia, alterações de crescimento de estruturas como o cerebelo, e até algumas cardiopatias podem aparecer só depois das 28 semanas. Por isso, um morfológico normal reduz a probabilidade de malformação, mas não a elimina.
Diferença entre ultrassom morfológico e ultrassom obstétrico comum
A confusão é frequente — e legítima, porque a diferença não é de equipamento, mas de protocolo.
Um obstétrico simples pode flagrar achados grosseiros — um bebê muito pequeno, ausência de batimento, líquido drasticamente alterado, placenta prévia. Mas não substitui a avaliação anatômica completa do morfológico. São exames complementares, com finalidades diferentes.
O que significa "morfológico com Doppler"
Algumas clínicas oferecem o morfológico de segundo trimestre associado a uma avaliação Doppler. O Doppler, neste contexto, costuma medir o fluxo nas artérias uterinas maternas — o que ajuda a estimar o risco de pré-eclâmpsia e de restrição de crescimento fetal mais tarde na gestação.
O Doppler é obrigatório no morfológico de segundo trimestre? Não para todas as gestantes. Faz mais sentido em pacientes com fatores de risco: hipertensão crônica, diabetes pré-gestacional, doença autoimune, idade materna avançada, gestação gemelar, ou histórico de pré-eclâmpsia/restrição de crescimento em gestação anterior.
Para uma gestação sem fatores de risco, o Doppler de artérias uterinas pode não acrescentar informação relevante. Quando há fator de risco, ele entra como camada adicional do rastreamento. A página dedicada ao Doppler obstétrico detalha as diferentes aplicações dessa técnica ao longo da gestação.
O que fazer se o morfológico vier alterado
Receber um laudo com alteração no morfológico não significa que tudo está perdido. Significa que algo merece avaliação adicional — e que o próximo passo precisa ser estruturado, não improvisado. Em geral, os caminhos possíveis são:
Reavaliação especializada em medicina fetal. O primeiro passo, na maioria dos casos, é repetir o exame com um especialista em medicina fetal. Muitas alterações descritas em laudos são variantes da normalidade (marcadores soft) que ganham importância diferente quando avaliadas no conjunto. Outras são confirmadas e direcionam para os próximos exames.
Ecocardiografia fetal. Quando há suspeita cardíaca — ou quando há fator de risco materno (diabetes pré-gestacional, doença autoimune, cardiopatia congênita familiar) —, o exame específico do coração fetal é o passo seguinte.
Exames genéticos. Em algumas alterações estruturais, faz sentido investigar se há causa genética. Isso pode incluir teste pré-natal não invasivo (NIPT), amniocentese ou cordocentese, com ou sem análise de microarray ou sequenciamento. A indicação depende do tipo de alteração e da idade gestacional.
Seguimento seriado. Algumas alterações precisam ser acompanhadas com ultrassons seriados — não para "fazer alguma coisa agora", mas para entender se a alteração progride, estabiliza ou regride.
Planejamento do parto. Quando há malformação confirmada, parte da consulta de medicina fetal é desenhar o plano de parto: onde, quando, com qual equipe pediátrica, e o que esperar nas primeiras horas de vida do bebê.
Cirurgia fetal, em casos selecionados. Para um pequeno grupo de condições — mielomeningocele, síndrome de transfusão feto-fetal, hérnia diafragmática grave, uropatia obstrutiva grave —, existe a possibilidade de intervenção antes do nascimento. A página sobre malformações fetais e tratamento antes do nascimento explica em quais cenários a cirurgia fetal entra na conversa.
Em todos esses cenários, a decisão é da família, com informação completa. O papel do especialista é traduzir o laudo em opções concretas — não em receitas.
Quando procurar medicina fetal mesmo com o exame aparentemente normal
Há situações em que vale uma avaliação adicional mesmo com o morfológico descrito como sem alterações:
- Histórico pessoal ou familiar de malformação fetal em gestação anterior
- Diabetes pré-gestacional (tipo 1 ou tipo 2 antes da gravidez), pelo risco aumentado de cardiopatia congênita
- Gestação gemelar, especialmente monocoriônica
- Exame tecnicamente limitado (descrito no laudo como "estruturas não totalmente avaliadas")
- Alterações em exames anteriores (translucência nucal aumentada, marcadores soft, NIPT alterado)
- Doença materna em uso de medicação potencialmente teratogênica
- Ansiedade significativa da família — a tranquilização baseada em uma avaliação detalhada tem valor próprio
A avaliação completa em medicina fetal é desenhada exatamente para esses cenários: tempo suficiente para revisar laudos prévios, repetir os cortes que ficaram limitados e responder com calma às perguntas da família.
Quando vale buscar avaliação especializada em medicina fetal
- O morfológico identificou alteração estrutural ou marcador suspeito
- O laudo descreve estruturas não totalmente avaliadas e o exame não foi reagendado
- Há discordância entre dois exames diferentes
- Há fator de risco materno (diabetes pré-gestacional, doença autoimune, medicação teratogênica)
- Histórico de malformação fetal em gestação anterior
- Você mora fora de Curitiba ou Porto Alegre e quer uma avaliação por telemedicina antes de decidir se precisa viajar
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.
Mora em outra cidade?
Solicitar segunda opinião por telemedicina →Próximos passos
Se você está se aproximando do período do morfológico de segundo trimestre e quer fazer o exame com tempo adequado e protocolo completo, ou se já recebeu um laudo e tem dúvidas sobre como interpretá-lo, entre em contato. A primeira conversa pode ser por telemedicina — se ficar claro que uma avaliação presencial é necessária, ela é agendada com base em uma decisão informada, não em incerteza.
Falar com o Dr. Rafael Bruns no WhatsApp →
Referências para checagem
- ISUOG Practice Guidelines: routine mid-trimester fetal ultrasound scan — consultar versão vigente
- AIUM Practice Parameter for the Performance of Detailed Diagnostic Obstetric Ultrasound Examinations — consultar versão vigente
- FEBRASGO — manuais técnicos de ultrassonografia obstétrica
- UpToDate — Overview of ultrasound examination in obstetrics
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada.
Médico especialista em Medicina Fetal, com atuação em Curitiba e Porto Alegre. Ultrassonografia obstétrica especializada — morfológicos de 1º, 2º e 3º trimestre, ecocardiografia fetal, Doppler obstétrico — e cirurgia fetal em casos selecionados.
RQE PR 12.169 · RQE PR 238
RQE RS 45.076 · RQE RS 45.079
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada.