MEDICINA FETAL · CIRURGIA FETAL
Derrame pleural fetal: tratamento com shunt toracoamniótico
Receber a informação de que o seu bebê tem líquido acumulado no tórax é uma notícia que costuma chegar de surpresa. Em muitos casos, o achado é leve e regride sozinho. Em outros, exige avaliação rápida — porque o líquido pode comprimir os pulmões e o coração e mudar o curso da gestação.
Em resumo
- O derrame pleural fetal — também chamado de hidrotórax fetal — é raro: ocorre em cerca de 1 a cada 10.000–15.000 gestações
- Em casos leves, o acompanhamento próximo é suficiente; cerca de 10% regridem espontaneamente
- Quando há hidropsia, polidrâmnio ou recidiva após toracocentese, o shunt toracoamniótico passa a ser indicado
- Sem tratamento em casos graves, a sobrevida fica entre 12% e 24%; com shunt, entre 57% e 74%
- Avaliação e procedimento em Curitiba e Porto Alegre — primeira conversa pode começar por teleconsulta
O que é o derrame pleural fetal e por que ele importa
O derrame pleural fetal é o acúmulo de líquido na cavidade pleural — o espaço entre os pulmões e a parede do tórax do bebê. Em pequenas quantidades, esse acúmulo não traz consequências importantes; o bebê continua se desenvolvendo normalmente. À medida que o volume aumenta, dois problemas surgem em sequência.
Primeiro, os pulmões deixam de ter espaço para crescer. O desenvolvimento pulmonar fetal depende da expansão repetida do tórax e da movimentação do líquido amniótico para dentro e fora dos pulmões; a compressão prolongada leva à hipoplasia pulmonar — pulmões menores e menos funcionais ao nascer. Segundo, o líquido sob pressão dificulta o retorno do sangue ao coração. Em casos graves desenvolve-se a hidropsia fetal — acúmulo de líquido também em outros compartimentos, como pele, abdome e ao redor do coração. A hidropsia é o sinal de que o sistema cardiovascular do bebê está em sobrecarga, e marca uma piora importante do prognóstico se não houver intervenção.
O processo costuma se desenvolver gradualmente. Por isso, derrames diagnosticados precocemente e acompanhados em centro especializado têm desfecho muito diferente daqueles diagnosticados tarde ou em casos onde a hidropsia já se instalou.
Como é feito o diagnóstico
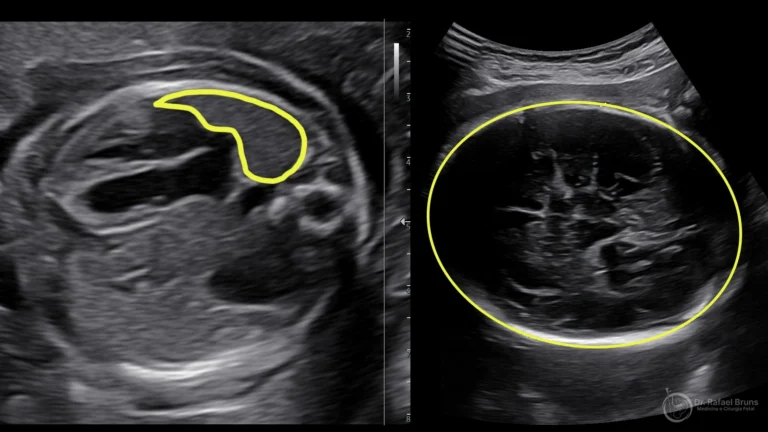
O derrame pleural fetal é detectado pelo ultrassom obstétrico — geralmente no ultrassom morfológico do segundo trimestre, mas pode aparecer mais tarde na gestação. A imagem mostra uma faixa de líquido contornando um ou ambos os pulmões. Quando o achado é confirmado, a investigação se aprofunda em algumas frentes:
- Ultrassom morfológico detalhado — busca anomalias estruturais associadas, mede o desvio do mediastino e a quantidade de líquido amniótico (procurando polidrâmnio).
- Ecocardiografia fetal — descarta malformação cardíaca como causa do derrame e avalia a função cardíaca, em especial sinais precoces de sobrecarga. A ecocardiografia fetal é parte obrigatória da investigação.
- Pesquisa de infecções congênitas — TORCH, parvovírus B19, citomegalovírus.
- Cariótipo ou exoma fetal — em até 23% dos casos há alteração genética associada (trissomia 21, síndrome de Noonan e outras).
- Toracocentese diagnóstica — punção do líquido para análise. Se o líquido for predominantemente linfático (chilothorax), a causa é primária. Se houver outros componentes, a investigação aponta para causa secundária.
A maioria das famílias chega para a primeira avaliação em centro especializado com parte desses exames já feitos no serviço de origem. O papel do especialista em medicina fetal não é refazer tudo, mas integrar os achados e definir o que muda na conduta.
Os caminhos de tratamento — uma escada de decisão
Nem todo derrame pleural fetal precisa de cirurgia. A conduta depende da quantidade de líquido, da presença ou não de hidropsia, e da velocidade de progressão entre exames. Existem três caminhos possíveis, em ordem de intervenção crescente.
Acompanhamento próximo. Em derrames pequenos a moderados, sem hidropsia e sem desvio importante do mediastino, a observação semanal por ultrassom é suficiente. Cerca de 10% dos casos apresentam regressão espontânea — o líquido reabsorve sozinho ao longo da gestação.
Toracocentese. Quando o derrame é grande ou está crescendo rápido, a primeira intervenção costuma ser a toracocentese — uma punção guiada por ultrassom para drenar o líquido e enviar para análise. Tem dupla função: alivia imediatamente a pressão sobre os pulmões e o coração, e fornece material para diagnóstico. O problema da toracocentese isolada é que, em muitos casos, o líquido reacumula nas 24 a 72 horas seguintes, exigindo punções repetidas.
Shunt toracoamniótico. Quando o líquido reacumula após uma ou duas toracocentenses, ou quando há hidropsia ou polidrâmnio importante associados, o shunt toracoamniótico — ou cirurgia fetal para drenagem do tórax — passa a ser a indicação. Em vez de drenar o líquido pontualmente, o shunt cria uma drenagem contínua, que acompanha o bebê até o nascimento.
O que é o shunt toracoamniótico
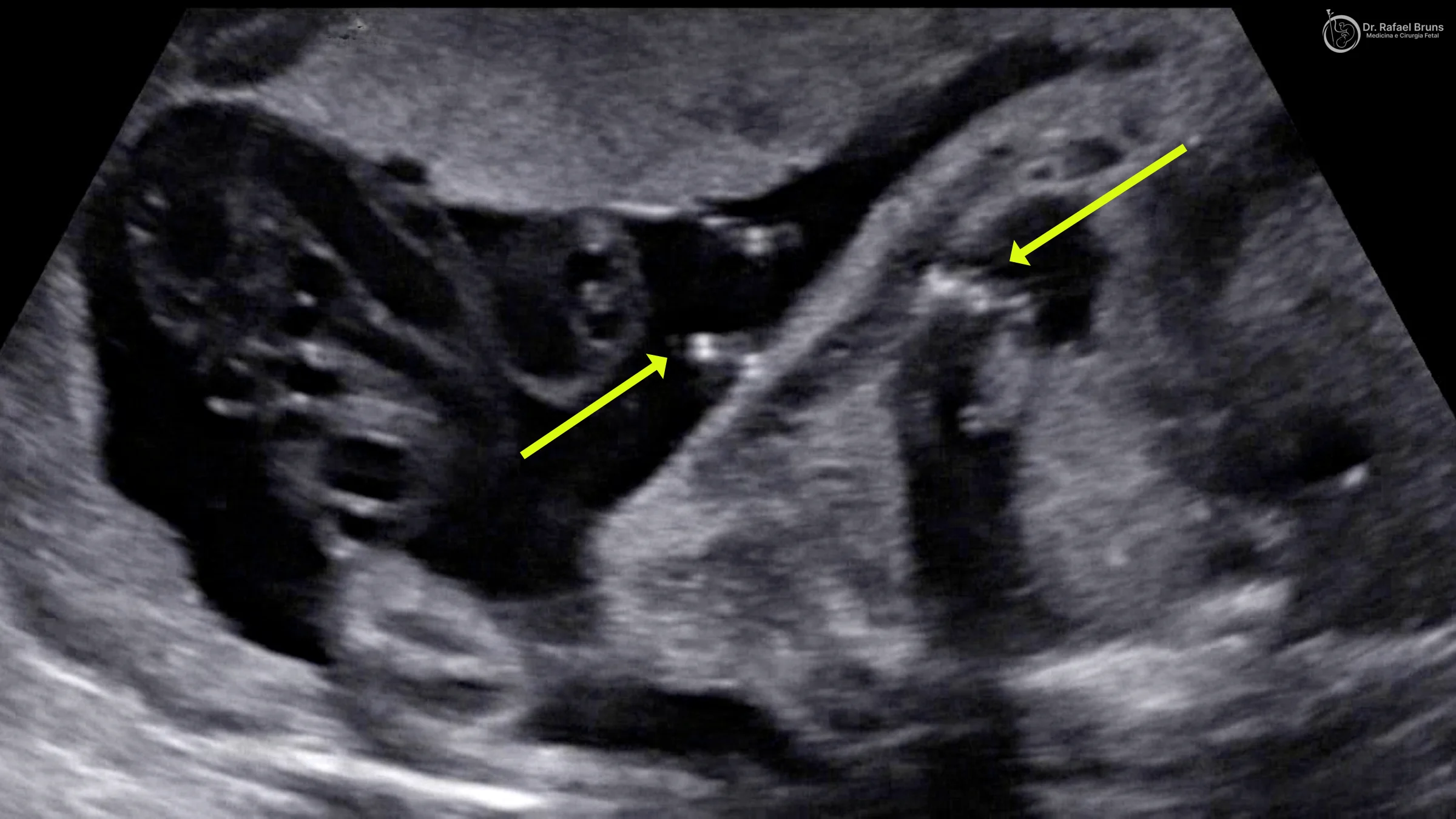
O shunt toracoamniótico é um pequeno cateter — um tubo flexível, com cerca de 1,7 mm de diâmetro e 15 mm de comprimento útil — que liga o tórax do bebê à cavidade amniótica. Uma extremidade do cateter fica dentro da cavidade pleural; a outra, do lado de fora, no líquido amniótico que envolve o bebê. À medida que o líquido se acumula no tórax, ele escorre pelo shunt para o líquido amniótico ao redor — onde é absorvido sem causar dano.
A ideia central é simples: em vez de fazer várias punções ao longo das semanas, instala-se um sistema que drena continuamente. Os pulmões deixam de ser comprimidos e podem se expandir, e o coração para de trabalhar contra resistência elevada. Em fetos com hidropsia, esse alívio costuma ser suficiente para que o sistema cardiovascular se recupere antes do parto.
Quando o shunt é indicado
Os critérios para indicar o shunt toracoamniótico variam ligeiramente entre centros, mas a literatura internacional converge em alguns pontos centrais:
- Derrame pleural com hidropsia fetal em desenvolvimento;
- Derrame pleural com polidrâmnio significativo (excesso de líquido amniótico, que pode levar a contrações precoces);
- Derrame pleural sob tensão — quando há desvio do mediastino, mostrando que a pressão dentro do tórax já é elevada;
- Derrame pleural recorrente após uma ou duas toracocentenses;
- Idade gestacional adequada para a intervenção: tipicamente entre 18 e 33 semanas.
A indicação é individualizada. Em casos limítrofes, a decisão considera também o tamanho dos pulmões, a função cardíaca avaliada no ecocardiograma, e a velocidade de progressão da doença entre os ultrassons. Algumas situações tornam o shunt menos indicado ou contraindicado: malformação cardíaca grave, síndrome cromossômica grave, infecção materna ativa.
Como é feito o procedimento
O procedimento é realizado em ambiente hospitalar, com equipe de medicina fetal, anestesia e enfermagem. Você chega ao hospital em jejum. Um ultrassom inicial confirma a posição do bebê, a localização do derrame e a melhor via de acesso pelo abdome materno.
A mãe recebe anestesia local na pele do abdome, no ponto onde o cateter será introduzido. Em alguns casos, sedação intravenosa leve é associada para conforto materno. O feto recebe uma sedação fetal — uma pequena injeção administrada por via intramuscular no bebê — para evitar movimentação durante a colocação do cateter e garantir analgesia.
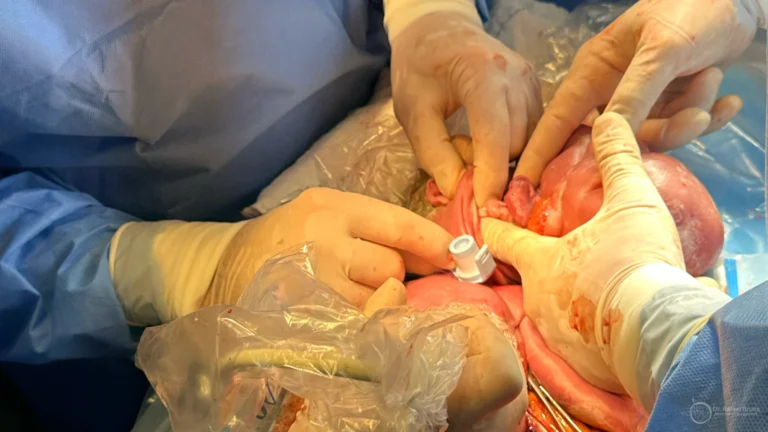
Sob orientação contínua do ultrassom, uma agulha-trocarte é introduzida pelo abdome materno, atravessa o útero e chega ao tórax do bebê. Pelo trocarte, o cateter é posicionado: uma extremidade fica dentro da cavidade pleural, a outra fica do lado de fora, no líquido amniótico. Confirmamos no ultrassom que o líquido começa a drenar — esse é o sinal de que o shunt está funcionando. O trocarte é retirado e o cateter permanece em posição. Em casos de derrame bilateral, dois shunts são colocados, um em cada lado do tórax, na mesma sessão.
O procedimento, quando não há intercorrências, dura de 30 a 60 minutos. A mãe permanece em observação por algumas horas e, se a evolução é boa, recebe alta no mesmo dia ou no dia seguinte. Antibiótico profilático é prescrito por alguns dias. Tocolíticos (medicações para inibir contrações) são usados apenas se houver atividade uterina.
Os tipos de cateter — qual usamos e por quê
Existem alguns modelos de cateter para essa finalidade — Rodeck, Somatex, Harrison e double-basket são os mais conhecidos internacionalmente. Cada um tem características próprias de material, comprimento e formato das ancoragens. O Rodeck era considerado, por muitos centros, o de melhor desempenho técnico, mas foi retirado do mercado em 2021 por questões regulatórias da União Europeia que dificultaram a manutenção da fabricação.
Em nossa prática, usamos o Harrison shunt (Cook Medical) — um cateter de plástico flexível com extremidades em formato de pigtail, que se enrolam após a inserção e ancoram o cateter dentro do tórax e fora do corpo do bebê. É o cateter com maior tempo de uso documentado em literatura, com perfil de complicações conhecido e amplamente discutido em estudos multicêntricos. A escolha do cateter, na minha experiência, não é só uma questão de comparar números entre modelos: a familiaridade da equipe com um cateter específico é tão importante quanto as características técnicas do dispositivo. Independentemente do modelo, todo shunt toracoamniótico tem o mesmo princípio de funcionamento: criar uma drenagem contínua do tórax para a cavidade amniótica.
Riscos do procedimento e o risco de não tratar
Como qualquer procedimento de cirurgia fetal, o shunt toracoamniótico tem riscos. Os principais, descritos na literatura internacional:
- Trabalho de parto prematuro e ruptura prematura de membranas (PPROM): ocorre em uma parte considerável dos casos — estimada entre 10% e 38% nos diferentes estudos —, geralmente em idades gestacionais que ainda permitem desfecho favorável.
- Dislocação do cateter: quando o shunt migra para fora da posição correta. Acontece em até 30% dos casos a depender do modelo e do tempo até o parto. Quando ocorre, pode ser necessário um segundo procedimento.
- Obstrução do cateter: em cerca de 10% a 13% dos casos, com necessidade de novo shunt.
- Infecções: raras, ocorrem em menos de 3% dos casos, mas exigem atenção quando aparecem.
- Sangramento materno ou perda gestacional: raros, mas possíveis em qualquer intervenção uterina.
Esses riscos precisam ser comparados ao risco de não tratar. Em fetos com derrame pleural sob tensão e hidropsia que não recebem tratamento, a sobrevida estimada na literatura fica entre 12% e 24%. Após o shunt toracoamniótico, a sobrevida sobe para algo entre 57% e 74% nos diferentes estudos publicados. Não é a mesma coisa que dizer que o procedimento salva todos — é dizer que, em casos selecionados, ele muda completamente o ponto de partida do bebê.
Um caso recente
O caso a seguir é apresentado de forma anonimizada para preservar a identidade da família.
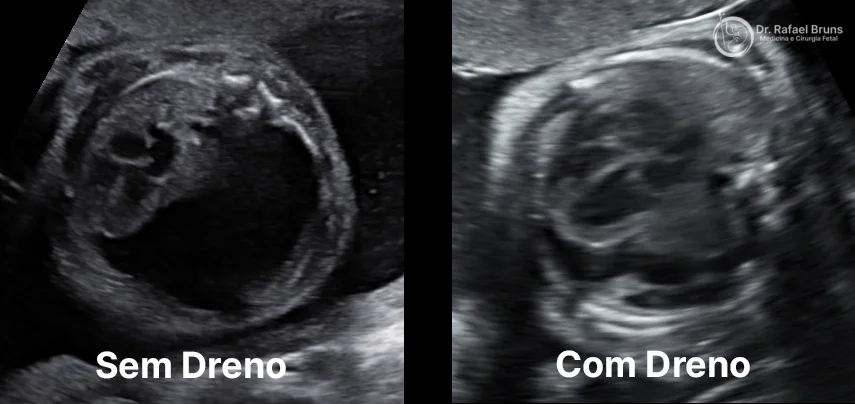
Recebemos uma gestante que veio de outro estado após o diagnóstico do bebê. Havia derrame pleural fetal nos dois lados do tórax, e o líquido já comprimia os pulmões a ponto de ter provocado hidropsia fetal — o quadro em que o bebê começa a acumular líquido também em pele, abdome e ao redor do coração, sinal de que o sistema cardiovascular está em sobrecarga e que representa risco importante à vida fetal.
Com aproximadamente 26 semanas de gestação, realizamos a intervenção intrauterina e colocamos dois cateteres, um em cada lado do tórax fetal. Os cateteres funcionam como pequenos drenos contínuos, permitindo que o líquido escorra do tórax para o líquido amniótico ao redor do bebê.
A resposta foi muito positiva. Em cerca de três semanas, todo o edema fetal havia desaparecido. A hidropsia regrediu, o tórax descomprimiu, e a gestação pôde continuar. Com acompanhamento próximo nas semanas seguintes, a gravidez evoluiu até o termo e o bebê nasceu em boas condições.
Esse tipo de caso mostra por que a avaliação especializada em medicina fetal é tão importante. Em algumas situações — quando o problema é identificado a tempo e a indicação é adequada —, o tratamento ainda durante a gestação pode transformar o prognóstico. Importante registrar: nem todo caso responde dessa forma. O resultado depende da causa do derrame, do estágio em que a hidropsia foi identificada, da resposta individual do bebê e de fatores que só a avaliação completa permite mapear. É exatamente por isso que a avaliação importa.
O que o shunt não faz
O shunt toracoamniótico não trata a causa do derrame. Se o líquido se acumula porque há malformação linfática, infecção congênita ou anomalia genética, essas causas continuam presentes. O shunt apenas evita que o líquido comprima os pulmões e o coração durante a gestação. Após o nascimento, parte dos bebês ainda precisa de outras intervenções: drenagem torácica neonatal, tratamento da causa de base, suporte respiratório por dias ou semanas. O shunt é uma ponte para o nascimento — não é uma cura.
Saber disso muda como a família encara o procedimento. O objetivo do shunt é dar aos pulmões espaço e tempo para crescer, e descomprimir o coração antes que a hidropsia se instale ou se agrave. Esses são os ganhos reais e mensuráveis. O resto da história — a investigação completa da causa, o tratamento pós-natal — é o capítulo seguinte, com sua própria equipe (neonatologistas, cirurgiões pediátricos, geneticistas) e seu próprio tempo.
Se o shunt não for indicado no seu caso
Nem todo derrame pleural fetal precisa de shunt. Em derrames leves a moderados, sem hidropsia e estáveis ao longo das semanas, o acompanhamento ultrassonográfico próximo é a conduta correta — e muitas vezes suficiente. Se essa for a conclusão da avaliação no seu caso, o que se constrói é um plano: ultrassons em intervalos pré-definidos, sinais de alerta para retorno antecipado, e — principalmente — definir antecipadamente onde o bebê vai nascer. Bebês com derrame pleural ao nascer precisam de equipe neonatal preparada para drenagem imediata e suporte ventilatório, e isso muda o desfecho. A avaliação pré-natal, mesmo que não termine em cirurgia fetal, serve para esse planejamento — e é o que diferencia um diagnóstico bem conduzido de um diagnóstico recebido sem direção.
Acompanhamento após o shunt e parto
Após a colocação do shunt, o acompanhamento é semanal nas primeiras semanas — ultrassom para confirmar a posição do cateter, avaliar o tamanho do derrame residual, monitorar sinais de hidropsia ou polidrâmnio, e verificar o crescimento fetal. Com o tempo, e se a evolução é boa, os retornos passam a ser quinzenais.
O parto é planejado idealmente entre 35 e 37 semanas em maternidade com UTI neonatal e equipe pediátrica preparada. Logo após o nascimento, a equipe neonatal clampeia e remove o shunt, posiciona um dreno torácico se necessário, e dá suporte ventilatório. A maioria dos bebês precisa de oxigênio nos primeiros dias e parte deles precisa de ventilação mecânica em alguma medida. Após estabilização, segue-se a investigação e o tratamento da causa do derrame — chilothorax pode responder a dieta especial e octreotida; causas cromossômicas exigem acompanhamento próprio; infecções têm tratamento específico.
Sinais que merecem avaliação especializada
Seis situações em que o derrame pleural fetal pede avaliação em centro de medicina fetal. Não é uma lista de diagnóstico — é um filtro de quando vale a conversa com especialista.
Líquido no tórax do bebê
O ultrassom mostrou acúmulo de líquido na cavidade pleural, em um ou nos dois lados do tórax.
Derrame em crescimento
O volume do líquido está aumentando entre exames consecutivos, indicando processo ativo.
Sinais de hidropsia
Líquido também em outros compartimentos do bebê — pele, abdome ou ao redor do coração.
Polidrâmnio
Excesso de líquido amniótico, que pode levar a contrações precoces e parto prematuro.
Desvio do mediastino
O coração do bebê deslocou-se para o lado oposto pela pressão do líquido — sinal de tensão no tórax.
Diagnóstico sem avaliação
Você recebeu o diagnóstico recentemente e ainda não foi avaliada por especialista em medicina fetal.
Quando vale buscar avaliação especializada em derrame pleural fetal
- O ultrassom mostrou líquido na cavidade pleural do bebê, em um ou nos dois lados do tórax
- O derrame está aumentando entre exames consecutivos
- Há sinais de hidropsia fetal (líquido em outros compartimentos, como pele, abdome ou pericárdio)
- Foi detectado polidrâmnio (excesso de líquido amniótico)
- O coração do bebê está deslocado para o lado oposto pelo derrame (desvio do mediastino)
- Você recebeu o diagnóstico recentemente e ainda não foi avaliada por especialista em medicina fetal
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado, com possibilidade de revisar laudos e definir os próximos passos sem necessidade imediata de viagem.
Onde fazemos o procedimento
Realizamos a avaliação completa para derrame pleural fetal, a toracocentese e a colocação do shunt toracoamniótico tanto em Curitiba quanto em Porto Alegre, em parceria com maternidades equipadas e equipes neonatais preparadas. Para famílias de outros estados, a primeira avaliação pode começar por teleconsulta — uma forma de revisar os laudos, entender a indicação e definir se uma viagem para avaliação presencial é necessária. Boa parte das famílias chega de outros estados com o diagnóstico já feito; nesses casos, a teleconsulta serve para evitar uma viagem desnecessária quando a conduta é de acompanhamento, ou para preparar a viagem de forma planejada quando há indicação cirúrgica.
Perguntas frequentes sobre o shunt toracoamniótico
Referências
- Treurniet TT, Abbasi N, Ryan G, et al. Comparison of Insertion Difficulties and Performance of Thoracoamniotic Shunts for Fetal Hydrothorax. Prenatal Diagnosis. 2026;46:105-113.
- Grandt J, Gottschalk I, Geipel A, et al. Intrauterine Thoracoamniotic Shunting of Fetal Hydrothorax with the Somatex Intrauterine Shunt. Journal of Clinical Medicine. 2022;11:2312.
- Katsura D, Inatomi A, Tokoro S, et al. Catheter Displacement Into the Amniotic Cavity by Fetal Movement After Thoracoamniotic Shunting. Cureus. 2024;16(9):e70570.
- Rodeck CH, Fisk NM, Fraser DI, Nicolini U. Long-term in utero drainage of fetal hydrothorax. N Engl J Med. 1988 — primeira descrição da técnica.
- ISUOG Practice Guidelines — consultar versão vigente para fetal hydrothorax e thoracoamniotic shunt.
Médico especialista em Medicina Fetal, com atuação em Curitiba e Porto Alegre. Realiza cirurgia fetal — incluindo o shunt toracoamniótico para derrame pleural fetal —, ultrassonografia especializada, procedimentos invasivos como amniocentese e biópsia de vilo corial, e acompanhamento de gestações de alto risco.
RQE PR 12.169 · RQE PR 238
RQE RS 45.076 · RQE RS 45.079
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.