Medicina Fetal · Rastreamento cardíaco fetal
Receber um pedido de avaliação cardíaca durante o pré-natal — ou ler num laudo que “o coração do bebê não foi visualizado adequadamente” — gera uma ansiedade específica. O coração é o órgão que organiza toda a sensação de que algo está, ou não, no caminho certo.
Este artigo explica o que é o rastreamento de cardiopatias fetais, quando ele deve ser feito, quem precisa de ecocardiograma fetal e por que, na prática brasileira hoje, o ultrassom morfológico de segundo trimestre feito com rigor por especialista continua sendo o caminho mais efetivo.
A pergunta prática deixa de ser “essa lei deveria existir?” e passa a ser “qual é o caminho realista hoje para garantir que cardiopatias fetais sejam efetivamente identificadas no pré-natal brasileiro?”.
O que é cardiopatia congênita e por que o diagnóstico pré-natal muda o desfecho
A cardiopatia congênita é a malformação mais comum em recém-nascidos: ocorre em cerca de 8 a 10 a cada 1.000 nascidos vivos — o que corresponde a aproximadamente 30 mil novos casos por ano no Brasil. Cerca de 90% desses bebês nascem de gestações sem nenhum fator de risco prévio conhecido. Por isso o rastreamento bem feito importa.
Cardiopatia congênita é uma alteração na formação, na estrutura, no ritmo ou no funcionamento do coração do bebê que está presente desde a vida intrauterina. As apresentações vão de pequenas comunicações entre câmaras — que muitas vezes fecham sozinhas — até condições críticas, como a síndrome de hipoplasia do coração esquerdo, a transposição das grandes artérias ou a coarctação grave da aorta, que exigem cirurgia ou intervenção logo após o nascimento.
Aproximadamente 80% dos bebês com cardiopatia congênita precisarão de algum tipo de tratamento, e cerca de metade das formas críticas demanda intervenção ou cirurgia no primeiro mês de vida. Sem diagnóstico precoce, uma parcela dessas crianças chega ao colapso circulatório nas primeiras horas em casa — e é exatamente esse colapso evitável que o diagnóstico pré-natal previne.
A literatura é consistente: o diagnóstico pré-natal de cardiopatias críticas reduz a mortalidade neonatal antes da intervenção. Para condições específicas como a transposição das grandes artérias, a coarctação da aorta e a síndrome de hipoplasia do coração esquerdo, o diagnóstico antes do nascimento permite que o parto seja programado em maternidade com UTI neonatal cardiológica e equipe pronta — e isso muda o desfecho. Não muda o defeito anatômico, mas muda o ponto de partida do bebê.
A decisão sobre como conduzir a gestação é, em última instância, da família. O papel da medicina fetal é garantir que essa decisão seja tomada com toda a informação disponível — sobre o que o diagnóstico significa, sobre o que vem depois, sobre quais são as opções concretas.
A Lei 14.598/2023 e o paradoxo brasileiro do rastreamento universal
Em junho de 2023 foi sancionada a Lei 14.598/2023, que obriga a rede pública de saúde a oferecer o ecocardiograma fetal a todas as gestantes. A intenção é nobre: democratizar o diagnóstico precoce. Na prática, a aplicação dessa lei revela um paradoxo importante que vale entender antes de qualquer pedido de exame.
O que a lei determina
A norma garante o direito ao ecocardiograma fetal no SUS, independentemente da existência de fator de risco. É um avanço de intenção. O problema é o que vem depois da intenção: a operação.
Por que a FEBRASGO se posicionou pela revisão
A Federação Brasileira das Associações de Ginecologia e Obstetrícia emitiu posicionamento oficial solicitando revisão da lei. O argumento é técnico: a indicação universal do ecocardiograma fetal não é apoiada pelas principais diretrizes científicas — nem pela Diretriz Brasileira de Cardiologia Fetal da SBC (2019), nem pelas ISUOG Practice Guidelines internacionais sobre rastreamento cardíaco fetal atualizadas em 2023. O consenso técnico mundial atual é: ecocardiograma fetal de rotina para gestantes de alto risco; para o restante, rastreamento de qualidade no morfológico do segundo trimestre.
O gargalo operacional
O Brasil não tem ecocardiografistas fetais em número suficiente para examinar todas as gestantes do país a cada ano. Faltam profissionais formados, equipamentos de ponta e infraestrutura regional. A consequência aparece nos dados: o DATASUS notifica menos de 0,1% das cardiopatias congênitas esperadas pela estimativa da Organização Mundial da Saúde — ou seja, mais de 90% dos casos passam despercebidos pelo sistema oficial de notificação.
Morfológico e ecocardiograma fetal: a diferença prática
Esses dois exames são frequentemente confundidos. A diferença é importante porque define quando cada um deve ser pedido.
O ultrassom morfológico do segundo trimestre
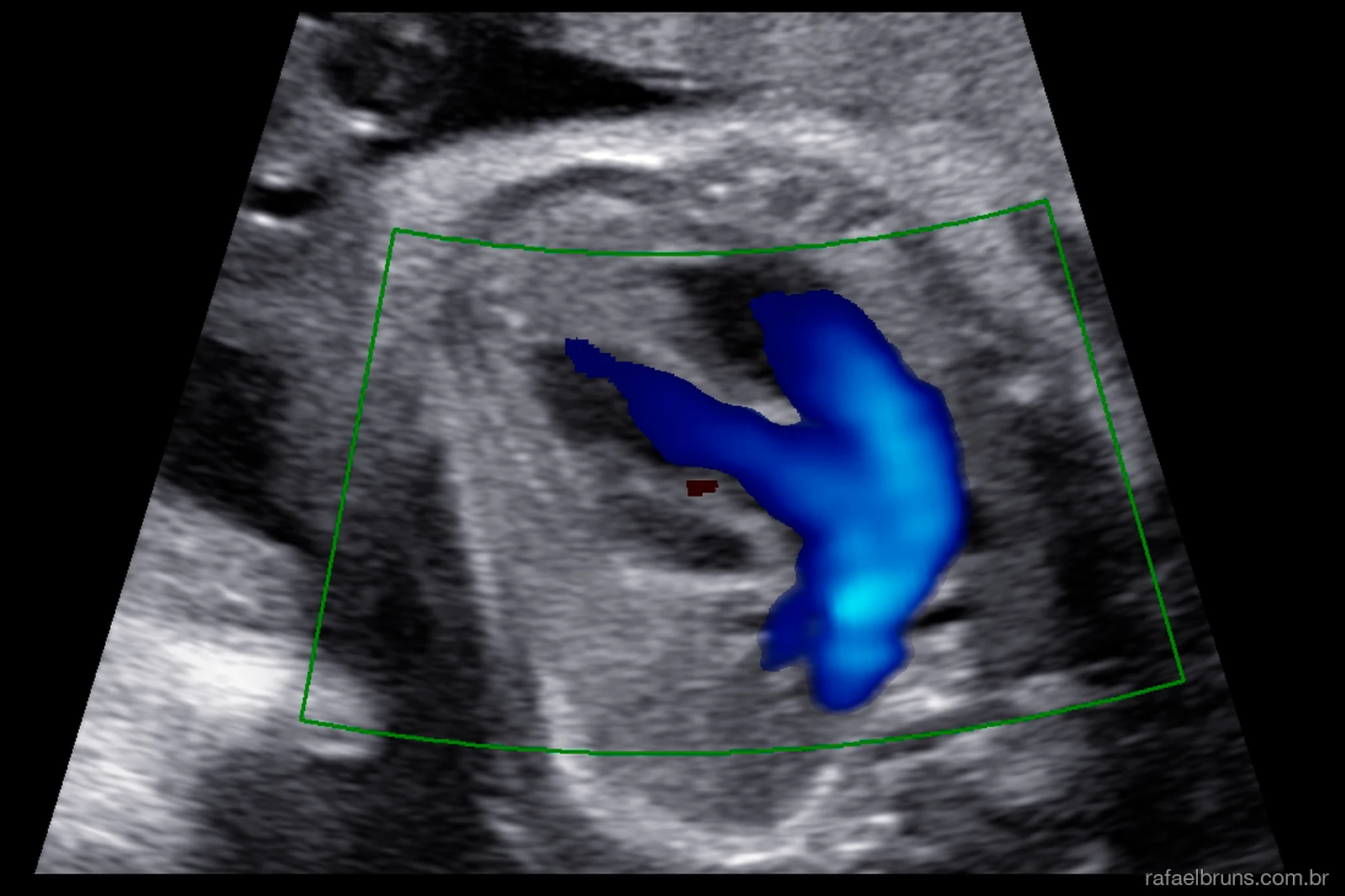
Realizado entre 20 e 24 semanas de gestação, o ultrassom morfológico é uma avaliação anatômica completa do bebê. Dentro dele, há uma análise sistemática do coração em cinco planos sequenciais — o que a ISUOG chama de fetal cardiac screening. Quando feito por médico especialista em medicina fetal, com equipamento adequado, esse rastreamento detecta a maioria das cardiopatias estruturais maiores, especialmente as que envolvem alterações nas quatro câmaras ou nas vias de saída.
É o exame de rastreamento universal — disponível para qualquer gestante na rede pública ou privada — e é também o ponto crítico do sistema. A diferença entre um morfológico genérico e um morfológico feito por especialista, com tempo e protocolo sistemático, é o que separa identificar precocemente uma cardiopatia de só descobri-la depois do parto.
O ecocardiograma fetal
O ecocardiograma fetal é um exame dedicado exclusivamente ao coração do bebê, feito por ecocardiografista fetal ou cardiologista pediátrico com formação específica em cardiologia fetal. É indolor, não usa radiação, não tem risco para a mãe ou para o feto, e dura em média 30 minutos.
A acurácia diagnóstica chega a 98% em mãos experientes. Avalia em detalhe a estrutura cardíaca, o fluxo sanguíneo (com Doppler colorido), o ritmo e a função cardíaca. A janela ideal é entre 24 e 28 semanas, mas pode ser realizado desde a 18ª semana em casos de alto risco e repetido quando necessário.
Rastreamento e diagnóstico: dois passos do mesmo caminho
Rastreamento e diagnóstico não são exames concorrentes — são etapas. O morfológico de qualidade rastreia: identifica os sinais que justificam aprofundar a investigação. O ecocardiograma fetal confirma e detalha. Esse fluxo de screening → diagnóstico é o padrão internacional, recomendado pela ISUOG, pela Sociedade Brasileira de Cardiologia e pela Sociedade Americana de Ecocardiografia.
Uma avaliação especializada em medicina fetal ajuda a entender o que o laudo realmente significa, definir se há indicação de ecocardiograma fetal e organizar os próximos passos com clareza.
O que é avaliado no rastreamento cardíaco do morfológico
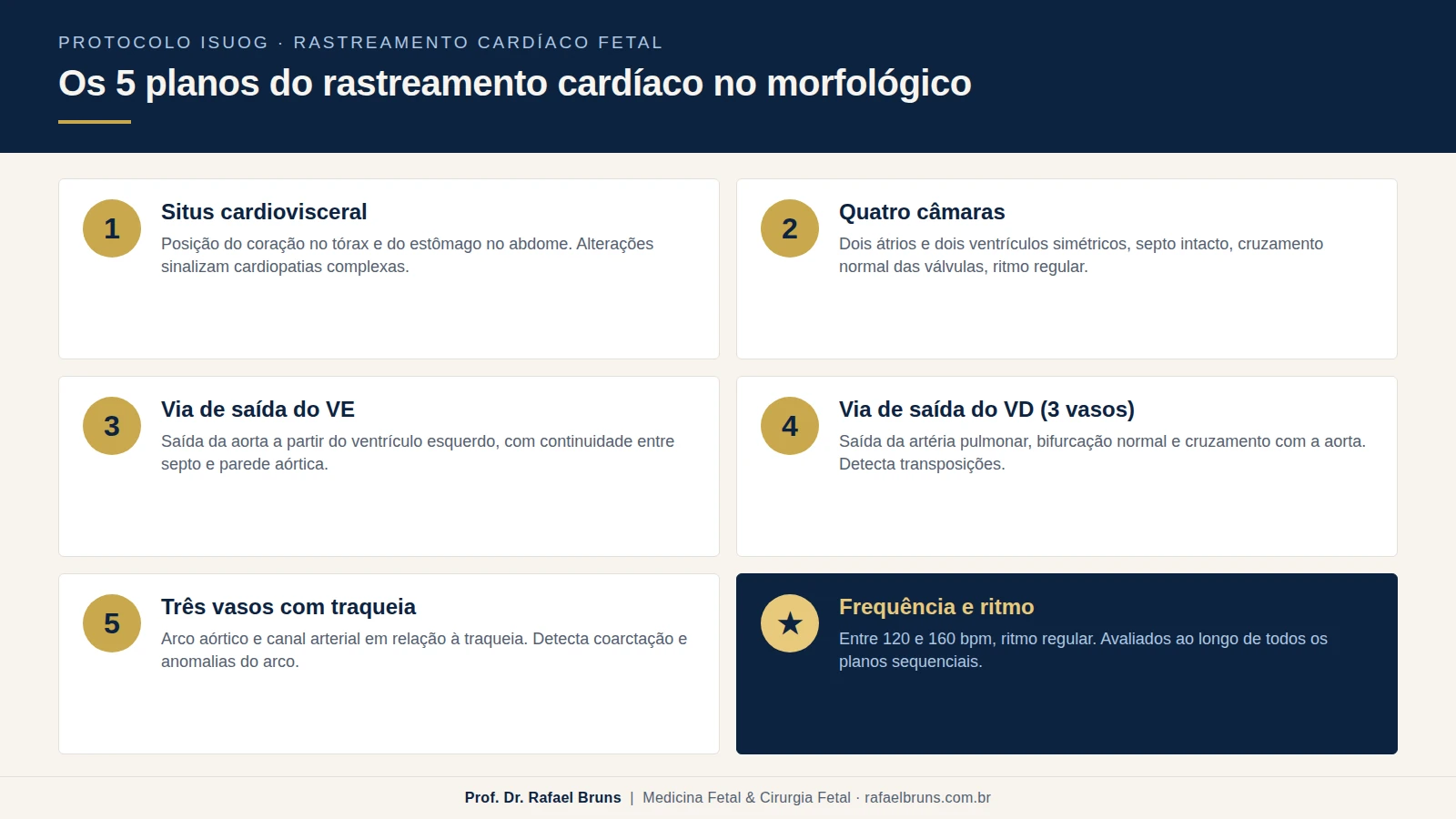
A análise sistemática do coração fetal segue um protocolo de cinco planos sequenciais, obtidos por meio de uma varredura transversal do tórax do bebê, do abdome até a base do pescoço. Esse protocolo foi atualizado em 2023 pela ISUOG e é hoje o padrão internacional. Quando todos os cinco planos são obtidos com qualidade técnica, o rastreamento detecta a maioria das cardiopatias estruturais maiores.
O exame avalia:
- Situs cardiovisceral — a posição do coração no tórax, do estômago no abdome e a relação entre eles. Alterações de situs sinalizam cardiopatias complexas.
- Plano de quatro câmaras — confirma a presença de dois átrios e dois ventrículos simétricos, do septo intacto, do cruzamento normal das válvulas atrioventriculares e do ritmo cardíaco regular. Identifica defeitos como hipoplasia ventricular, canal atrioventricular total, anomalia de Ebstein e grandes comunicações septais.
- Via de saída do ventrículo esquerdo — visualiza a saída da aorta do ventrículo esquerdo, confirma a continuidade entre o septo interventricular e a parede da aorta. Identifica defeitos como tetralogia de Fallot, transposição e estenose aórtica.
- Via de saída do ventrículo direito (visão dos três vasos) — visualiza a saída da artéria pulmonar do ventrículo direito, sua bifurcação e o cruzamento normal com a aorta. Identifica transposição das grandes artérias, atresia pulmonar e tronco arterial comum.
- Visão dos três vasos com a traqueia — confirma o trajeto e o tamanho do arco aórtico e do canal arterial em relação à traqueia. Detecta coarctação da aorta, arco aórtico à direita, anel vascular e duplo arco aórtico.
A frequência cardíaca normal — entre 120 e 160 batimentos por minuto — e a regularidade do ritmo também são avaliadas. Batimentos isolados ectópicos são frequentes e geralmente benignos; ritmos persistentemente irregulares ou frequências fora dessa faixa pedem avaliação especializada.
Quando o ecocardiograma fetal está indicado
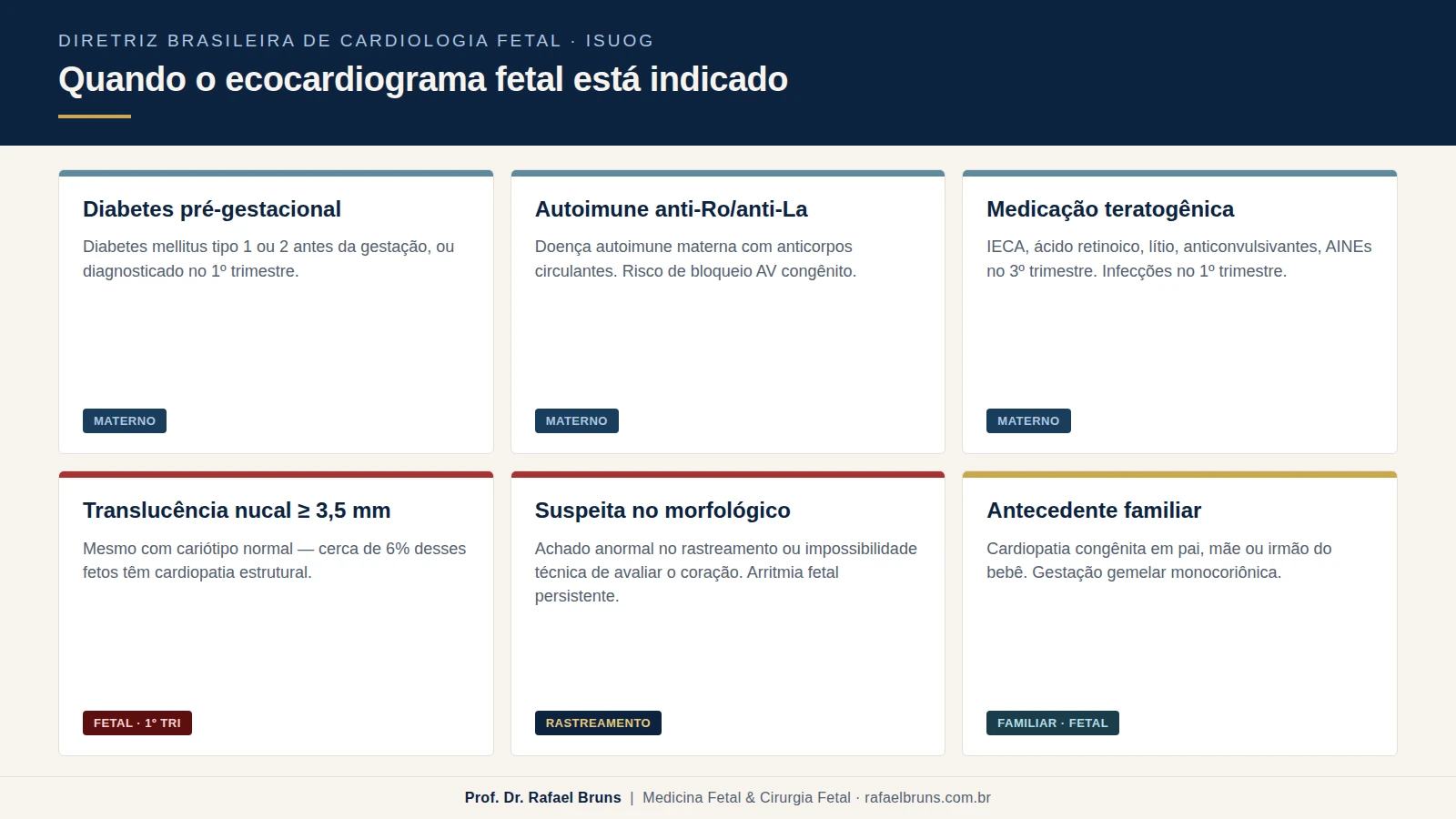
Mesmo com o melhor morfológico, há situações em que o ecocardiograma fetal não é uma opção — é a conduta correta. As indicações reconhecidas pela Diretriz Brasileira de Cardiologia Fetal e pelas diretrizes internacionais agrupam-se em três grandes blocos.
Fatores maternos
- Diabetes mellitus pré-gestacional ou diagnosticado no primeiro trimestre.
- Doença autoimune materna com anticorpos anti-Ro/SSA ou anti-La/SSB.
- Uso de medicamentos com potencial teratogênico cardíaco — inibidores da ECA, ácido retinoico, lítio, anti-inflamatórios não esteroides no terceiro trimestre, alguns anticonvulsivantes.
- Infecções confirmadas no primeiro trimestre — rubéola, citomegalovírus, parvovírus B19.
- Fenilcetonúria materna sem controle adequado.
- Concepção por reprodução assistida, especialmente fertilização in vitro.
Fatores fetais e achados de rastreamento
- Translucência nucal aumentada (≥ 3,5 mm) no rastreamento do primeiro trimestre, mesmo que o cariótipo seja normal.
- Suspeita ou achado anormal no morfológico — ou impossibilidade técnica de avaliar adequadamente o coração no exame anterior.
- Suspeita de malformação fetal em outro órgão, já que cardiopatias se associam frequentemente a outras alterações.
- Arritmia fetal — taquicardias persistentes, bradicardias ou ritmos irregulares fora da janela normal.
- Hidropisia fetal, restrição grave de crescimento associada a outros achados.
- Suspeita de síndrome genética ou alteração cromossômica.
- Gestação gemelar, especialmente monocoriônica — pelo risco aumentado tanto de cardiopatia estrutural quanto de complicações funcionais cardíacas.
Fatores familiares
- Cardiopatia congênita em parente de primeiro grau do feto — pai, mãe, irmão.
- História familiar de doença genética com manifestação cardíaca conhecida.
Janelas de avaliação cardíaca na gestação
O coração fetal pode ser avaliado em três momentos distintos do pré-natal, cada um com objetivos diferentes.
Primeiro trimestre — 11 a 14 semanas
A avaliação cardíaca no primeiro trimestre é feita durante o rastreamento de aneuploidias (a chamada morfo do primeiro trimestre). Inclui medida da translucência nucal, avaliação do fluxo no ducto venoso, pesquisa de regurgitação tricúspide e visualização inicial das quatro câmaras e da via de três vasos com traqueia, sempre que tecnicamente possível e com uso responsável do Doppler. Esses marcadores não diagnosticam cardiopatia, mas ajudam a estratificar risco — uma translucência nucal aumentada, por exemplo, indica avaliação cardíaca direcionada mais tarde, mesmo quando o cariótipo é normal.
Segundo trimestre — 18 a 24 semanas
É a principal janela do rastreamento estrutural. Entre 20 e 22 semanas o coração fetal tem tamanho e proporções ideais para avaliação sistemática dos cinco planos descritos. Quando bem realizado, esse é o momento em que a maior parte das cardiopatias maiores é identificada — ou em que se confirma que não há sinais de alerta para investigação adicional.
Terceiro trimestre
A reavaliação no terceiro trimestre é dirigida a casos selecionados: arritmias persistentes, restrição de crescimento, achados que podem ter caráter evolutivo (coarctação leve da aorta, estenose valvar progressiva, comunicações ventriculares que aumentam de tamanho) ou planejamento concreto do parto quando há cardiopatia confirmada. Algumas cardiopatias só se manifestam de forma clara nesse período — o que reforça que um rastreamento “tranquilo” no segundo trimestre não exclui completamente a possibilidade de uma alteração tardia.
Limitações honestas do rastreamento
O coração fetal é uma das estruturas mais desafiadoras da ecografia obstétrica. Ele é pequeno (cerca de 2 cm no segundo trimestre), está em movimento constante, e a qualidade da imagem depende da idade gestacional, da posição do bebê, da espessura da parede abdominal materna e da experiência do operador. Mesmo um morfológico bem feito não elimina por completo a possibilidade de uma cardiopatia — e isso precisa ser dito com clareza, não escondido.
Algumas formas de cardiopatia são especialmente difíceis de identificar antes do nascimento: defeitos septais pequenos, coarctação leve da aorta, estenoses valvares progressivas, anomalias da drenagem pulmonar e alterações que só se manifestam após o fechamento fisiológico do canal arterial. Programas nacionais de rastreamento mostram taxas de detecção pré-natal que variam de 50% a 80% para cardiopatias críticas, com diferenças importantes entre os tipos de defeito.
No meu trabalho, sigo o protocolo dos cinco planos da ISUOG porque é o que os dados mais sólidos atualmente recomendam — e porque, quando aplicado com tempo e rigor, é o que mais aproxima o rastreamento de qualidade real. Mas mesmo com o melhor exame, há margem de incerteza. Por isso, quando há fator de risco ou suspeita, o ecocardiograma fetal é parte do caminho, não um luxo.
Se houver suspeita: o caminho prático
Receber um laudo que aponta “suspeita de alteração cardíaca”, “não foi possível avaliar adequadamente o coração” ou “achado a esclarecer no plano de três vasos” não é um diagnóstico — é o sinal de que uma etapa adicional é necessária. O caminho realista é:
- Revisão do exame anterior por especialista em medicina fetal — confirmar se o achado é real ou se foi um artefato técnico (drop-out do septo, ângulo desfavorável, posição fetal).
- Avaliação morfológica completa — porque cardiopatias raramente vêm sozinhas; é essencial revisar o cérebro, os rins, o trato gastrointestinal e os marcadores genéticos.
- Decisão sobre ecocardiograma fetal — feita pelo especialista em medicina fetal, com base em todos os achados, não apenas no laudo isolado.
- Investigação genética quando indicada — algumas cardiopatias se associam a síndromes específicas (como a microdeleção 22q11) e essa informação muda o aconselhamento e o planejamento.
- Planejamento da gestação e do parto — definição da maternidade adequada, da equipe necessária ao nascimento (cardiologia pediátrica, cirurgia cardíaca neonatal, UTI neonatal cardiológica) e do timing do parto.
- Integração da equipe — obstetra que acompanha, medicina fetal, cardiologia pediátrica e neonatologia conversando antes do parto, não depois.
Se a avaliação confirmar que não há cardiopatia, a gestação segue com a tranquilidade de um diagnóstico fechado. Se houver confirmação, o ganho do diagnóstico pré-natal é o planejamento: onde o bebê deve nascer, qual equipe precisa estar disponível, quais cuidados são necessários nas primeiras horas. A maioria das cardiopatias estruturais é tratada após o nascimento. Algumas arritmias fetais têm tratamento medicamentoso ainda na gestação, e um pequeno grupo selecionado de cardiopatias críticas — estenose aórtica crítica com risco de evolução para síndrome de hipoplasia do coração esquerdo, por exemplo — pode ser candidato a intervenção fetal em centros muito especializados. Mas isso é exceção, não regra.
E se, ao final da avaliação, a conclusão for que não há indicação de intervenção fetal nem cirurgia urgente após o nascimento, o acompanhamento continua. Orientamos o melhor lugar para o parto, conversamos com a equipe de origem e ficamos disponíveis para dúvidas ao longo da gestação. A avaliação não é um portão de entrada apenas para o tratamento — é um mapa.
Quando vale buscar avaliação especializada em cardiopatia fetal
- O morfológico levantou suspeita de alteração no coração ou não conseguiu visualizar adequadamente alguma estrutura cardíaca.
- A translucência nucal do primeiro trimestre veio aumentada (≥ 3,5 mm).
- Há diabetes pré-gestacional, doença autoimune com anti-Ro, uso de medicação com risco cardíaco ou infecção confirmada no primeiro trimestre.
- Há cardiopatia congênita em pai, mãe ou irmão do bebê.
- O laudo apontou arritmia fetal persistente ou outra alteração de ritmo.
- A gestação é gemelar monocoriônica.
- Você recebeu laudos diferentes de profissionais diferentes e quer entender qual é a leitura correta.
- Você mora fora de Curitiba ou Porto Alegre e quer uma avaliação à distância antes de planejar uma viagem.
Atendimento presencial em Curitiba e Porto Alegre. Telemedicina disponível para pacientes de qualquer estado do Brasil.
Onde fazer o rastreamento cardíaco fetal — Curitiba, Porto Alegre e telemedicina
Em Curitiba e em Porto Alegre, ofereço avaliação completa de medicina fetal com análise sistemática do coração fetal segundo o protocolo dos cinco planos ISUOG, integrada à avaliação morfológica de todo o bebê. Quando há indicação de ecocardiograma fetal, o encaminhamento é feito para cardiologista pediátrico com formação específica em cardiologia fetal, com discussão conjunta dos achados.
Para gestantes de outras cidades — Brasil afora — a teleconsulta em medicina fetal é uma forma efetiva de revisar os exames já feitos, entender o que o laudo significa de verdade e definir se é necessário viajar para uma avaliação presencial. Em muitos casos, a teleconsulta resolve a dúvida; em outros, organiza o caminho para que a viagem, se necessária, seja para o lugar certo no momento certo.
Se você está em qualquer ponto desse caminho — desde um pedido de avaliação rotineira até um laudo que assustou —, agendar uma avaliação é o passo concreto que transforma a ansiedade em plano.
Perguntas frequentes
Referências
- International Society of Ultrasound in Obstetrics and Gynecology (ISUOG). ISUOG Practice Guidelines (updated): fetal cardiac screening. Ultrasound Obstet Gynecol. 2023;61(6):788-803. doi:10.1002/uog.26224
- Pedra SRFF, Zielinsky P, Binotto CN, et al. Brazilian Fetal Cardiology Guidelines — 2019. Arq Bras Cardiol. 2019;112(5):600-648. doi:10.5935/abc.20190075
- Brasil. Lei nº 14.598, de 14 de junho de 2023. Dispõe sobre a realização de ecocardiografia fetal em gestantes pelo SUS. Diário Oficial da União. 2023 Jun 15;Seção 1:1.
- Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO). Posicionamento sobre a Lei nº 14.598/2023 — Ecocardiografia fetal universal. FEBRASGO Posiciona. 2023.
- Donofrio MT, Moon-Grady AJ, Hornberger LK, et al. Diagnosis and treatment of fetal cardiac disease: a scientific statement from the American Heart Association. Circulation. 2014;129(21):2183-2242. doi:10.1161/01.cir.0000437597.44550.5d
- Rychik J, Ayres N, Cuneo B, et al. American Society of Echocardiography guidelines and standards for performance of the fetal echocardiogram. J Am Soc Echocardiogr. 2004;17(7):803-810. doi:10.1016/j.echo.2004.04.011
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. A indicação de exames, ecocardiografia fetal, investigação genética ou acompanhamento especializado depende da avaliação clínica e ultrassonográfica de cada gestação. Teleconsulta regulamentada pela Resolução CFM nº 2.314/2022. Revisado clinicamente em maio/2026.