Medicina Fetal
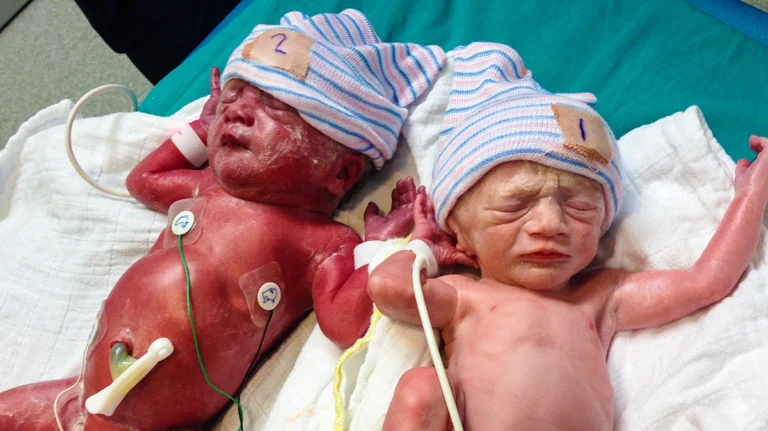
Descobrir que está esperando gêmeos costuma trazer alegria — e logo em seguida, uma lista de perguntas que ninguém esperava ter que fazer. Uma delas aparece já na primeira consulta após o diagnóstico: os dois bebês compartilham a mesma placenta?
Importante: Este artigo tem caráter educativo. Cada gestação gemelar é única e o protocolo de acompanhamento deve ser individualizado com base nos achados do seu ultrassom e na avaliação clínica do seu caso específico.
Duas placentas ou uma? A pergunta mais importante da gestação gemelar
A primeira coisa que o ultrassom de primeiro trimestre precisa responder numa gestação gemelar não é o sexo dos bebês. É a corionicidade — o termo técnico para o tipo de placenta.
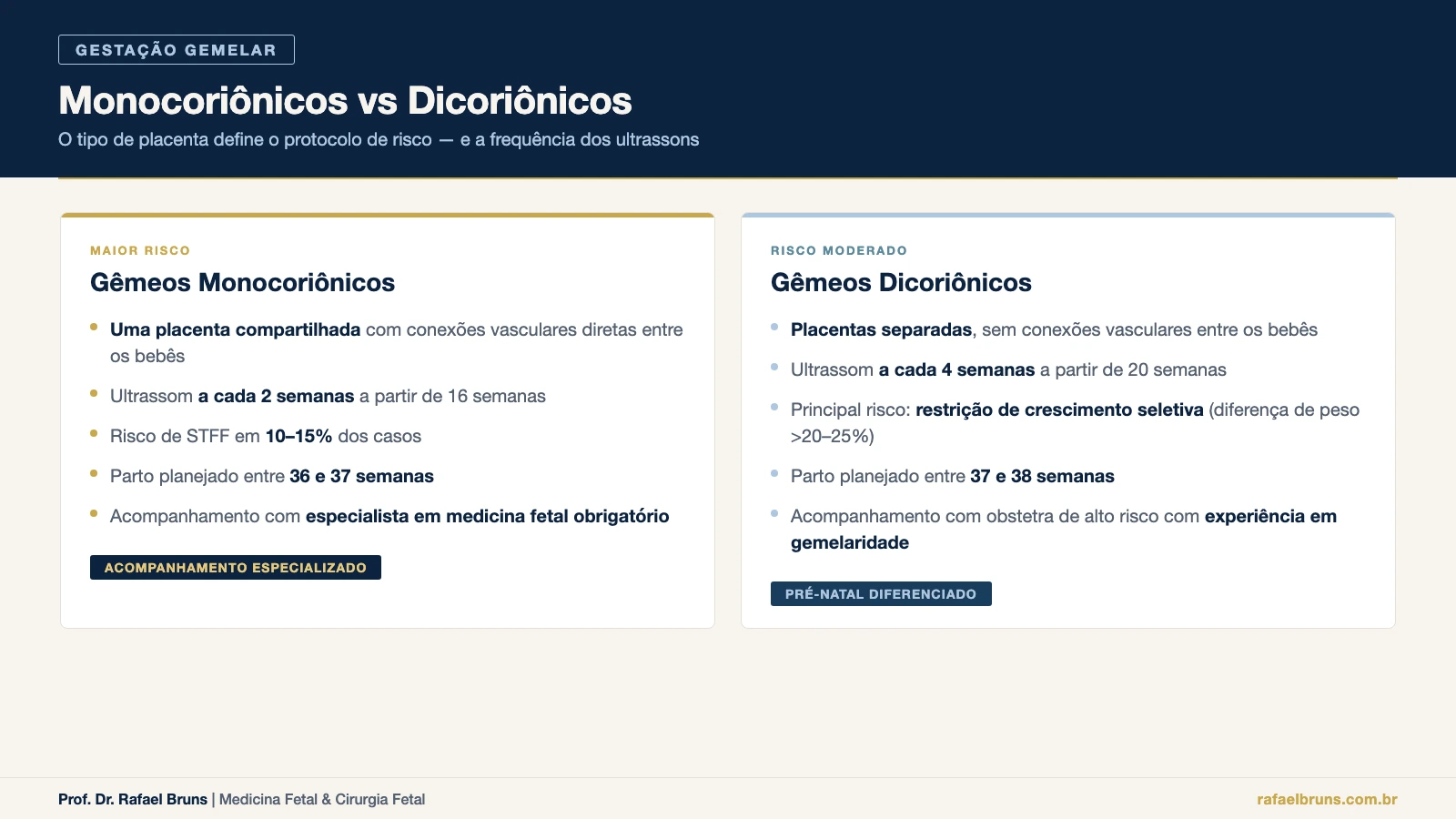
Gêmeos com placentas separadas são chamados de dicoriônicos (di = dois; coriônica = relativa ao cório, a membrana externa que forma a placenta). Cada bebê tem seu próprio sistema de suporte. Os riscos existem — e são maiores do que em gestações únicas — mas a natureza das complicações é similar à de qualquer gestação de alto risco.
Gêmeos que compartilham a mesma placenta são chamados de monocoriônicos (mono = um). Dentro dessa placenta compartilhada existem conexões vasculares diretas entre as circulações dos dois bebês — as anastomoses vasculares (pontes entre os vasos sanguíneos). Essas conexões são a origem das complicações específicas dos gêmeos monocoriônicos: a síndrome de transfusão feto-fetal, o TAPS e a restrição de crescimento seletiva.
Como o ultrassom determina a corionicidade
O momento ideal para determinar a corionicidade é entre 11 e 14 semanas. Dois sinais são avaliados no ponto onde a membrana que separa os gêmeos se insere na placenta:
- Sinal lambda (também chamado de sinal gêmeo-pico): a membrana forma uma cunha triangular e espessa — característica de gêmeos dicoriônicos, porque inclui tecido do cório entre as camadas de âmnio.
- Sinal T: a membrana é fina e forma um ângulo de 90° na inserção — característica dos gêmeos monocoriônicos, onde só existem as duas finas camadas de âmnio.
Depois de 14 semanas, as membranas do âmnio e do cório se fundem e a distinção fica muito mais difícil. Por isso, o ultrassom de primeiro trimestre numa gestação gemelar não é opcional — é o exame que define todo o resto do acompanhamento.
O protocolo de ultrassom muda conforme o tipo de placenta
Gêmeos dicoriônicos: ultrassom a cada 4 semanas
Em gestações gemelares dicoriônicas sem complicações, o acompanhamento recomendado inclui:
- Ultrassom de primeiro trimestre para datação, corionicidade e rastreio de aneuploidias (aberrações cromossômicas)
- Morfológico detalhado entre 20 e 22 semanas, com avaliação de anatomia, biometria e Doppler
- Ultrassons de crescimento e Doppler a cada 4 semanas a partir de 20 semanas
- Avaliação do comprimento do colo uterino no segundo trimestre — gestações gemelares têm risco aumentado de parto prematuro
O principal risco monitorado nos gêmeos dicoriônicos é a restrição de crescimento seletiva — quando um dos bebês cresce menos do que o outro. Uma diferença de peso estimado acima de 20 a 25% entre os gêmeos é sinal de alerta e indica aprofundamento da investigação com Doppler das artérias umbilicais e da artéria cerebral média.
Em gestações dicoriônicas sem intercorrências, o parto é geralmente planejado entre 37 e 38 semanas.
Gêmeos monocoriônicos: ultrassom a cada 2 semanas
Em gestações gemelares monocoriônicas sem complicações, o intervalo entre os ultrassons é a metade: a cada 2 semanas, a partir de 16 semanas.
Esse intervalo não é arbitrário. A síndrome de transfusão feto-fetal — a principal complicação dos gêmeos monocoriônicos — pode se desenvolver em dias. Um intervalo de 4 semanas pode ser tarde demais para identificar uma mudança e intervir enquanto o tratamento ainda é eficaz.
A cada ultrassom, são avaliados: biometria dos dois bebês, volume do líquido amniótico de cada um (chamado de “bolsão máximo” ou DVP — deepest vertical pocket), Doppler das artérias umbilicais e, a partir de 20 semanas, velocidade de pico sistólico na artéria cerebral média — o marcador mais sensível para anemia fetal.
Nas gestações monocoriônicas, o parto é geralmente planejado entre 36 e 37 semanas — uma semana antes do que nas dicoriônicas, porque o risco acumulado de complicações nas últimas semanas é maior.
As três complicações específicas dos gêmeos monocoriônicos
1. Síndrome de Transfusão Feto-Fetal (STFF)
A STFF — síndrome de transfusão feto-fetal — ocorre quando as anastomoses vasculares da placenta compartilhada criam um fluxo desequilibrado e unidirecional: um bebê (o doador) transfere sangue para o outro (o receptor) de forma contínua e desproporcional.
O desequilíbrio se manifesta de formas opostas nos dois bebês:
No gêmeo doador, a perda progressiva de volume sanguíneo reduz a produção de urina. O líquido amniótico ao seu redor diminui — condição chamada de oligoâmnio (oligo = pouco). O coração do doador trabalha cada vez mais para compensar a falta de volume e, nos estágios avançados, pode entrar em falência.
No gêmeo receptor, o excesso de volume sanguíneo aumenta a produção de urina. O líquido amniótico acumula — o chamado polidrâmnio (poli = muito). O coração do receptor recebe mais sangue do que consegue processar, o que pode levar à hipertrofia cardíaca e, nos casos mais graves, à insuficiência.
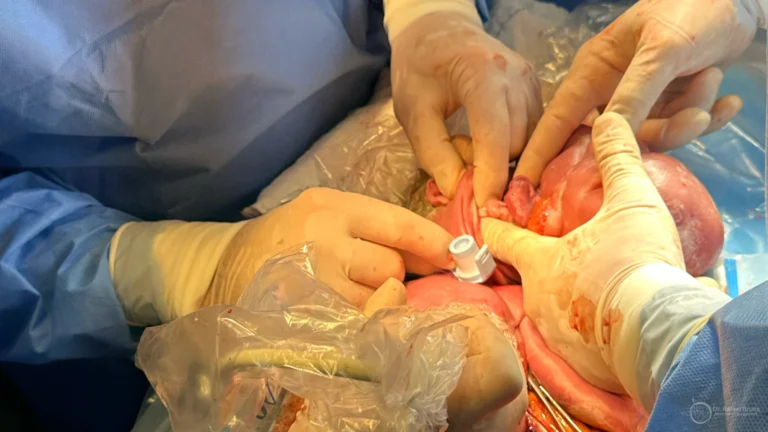
A STFF afeta entre 10 e 15% das gestações gemelares monocoriônicas. Sem tratamento, o risco de perda de ambos os bebês pode ultrapassar 90% nos estágios mais avançados. O tratamento com laser placentário — a ablação fetoscópica das anastomoses vasculares — muda esse prognóstico de forma significativa: após o procedimento, a probabilidade de sobrevida de pelo menos um dos gêmeos é de 80 a 90%, com sobrevida dos dois em torno de 60 a 70%.
Para entender em detalhe o que é a STFF, como é diagnosticada e quando o laser é indicado, leia o artigo completo: Síndrome de Transfusão Feto-Fetal: o que é e quando tratar. A gravidade é determinada pela classificação de Quintero.
2. TAPS — Sequência Anemia-Policitemia em Gêmeos
O TAPS (twin anemia-polycythemia sequence — sequência anemia-policitemia em gêmeos) é uma complicação mais sutil, mas com consequências neurológicas relevantes. Também causado pelas anastomoses vasculares da placenta compartilhada, o TAPS envolve uma transferência lenta e crônica de sangue: um bebê fica com nível muito baixo de hemoglobina (anemia) e o outro, com nível muito alto (policitemia — excesso de glóbulos vermelhos no sangue).
A diferença em relação à STFF é que o TAPS não provoca desequilíbrio visível no líquido amniótico. O diagnóstico é feito pelo Doppler da artéria cerebral média dos dois bebês: uma velocidade de pico sistólico acima do esperado no bebê doador indica anemia; abaixo do esperado no receptor indica policitemia.
O TAPS ocorre espontaneamente em até 5% das gestações monocoriônicas e pode surgir em até 13% dos casos após o tratamento a laser para STFF — motivo pelo qual o monitoramento pós-procedimento continua sendo essencial.
3. Restrição de Crescimento Seletiva (RCIs)
A restrição de crescimento seletiva em gêmeos monocoriônicos — quando um dos bebês cresce significativamente menos do que o outro — tem um comportamento diferente do mesmo problema em gêmeos dicoriônicos. A presença das anastomoses vasculares compartilhadas cria padrões de Doppler na artéria umbilical que não aparecem em gestações únicas.
Em particular, o tipo III de RCIs — onde o fluxo no final da diástole é intermitentemente ausente ou invertido — está associado a risco elevado de morte súbita do gêmeo menor, mesmo quando os Dopplers parecem estáveis nos ultrassons de rotina. Esse comportamento imprevisível é o motivo pelo qual gestações monocoriônicas com RCIs são acompanhadas com pelo menos um Doppler por semana, em centro de referência.
Rastreamento de malformações em gestações gemelares
Gestações gemelares — especialmente as monocoriônicas — têm risco aumentado de malformações fetais. Em gêmeos monozigóticos (idênticos), o risco de anomalia estrutural é duas a três vezes maior do que em gestações únicas.
O morfológico detalhado entre 18 e 22 semanas é obrigatório para avaliar a anatomia dos dois bebês. Em gêmeos monocoriônicos, a ecocardiografia fetal — ultrassom específico do coração do bebê — é recomendada entre 20 e 22 semanas, porque malformações cardíacas são mais frequentes nesse grupo.
Um detalhe prático: o morfológico numa gestação gemelar leva significativamente mais tempo do que em gestações únicas — normalmente entre 45 minutos e uma hora, dependendo da posição dos bebês. Vale reservar esse tempo com antecedência e escolher um serviço com experiência em gestações gemelares.
Parto prematuro em gestações gemelares
Gestações gemelares têm risco aumentado de parto prematuro — antes de 37 semanas — em comparação com gestações únicas. Isso ocorre tanto pelo maior volume uterino quanto pelo maior risco de complicações que exigem antecipação do parto.
O comprimento do colo uterino, medido por ultrassom transvaginal no segundo trimestre, é o principal marcador disponível para rastrear esse risco. Um colo abaixo de 25 mm antes de 24 semanas é considerado curto e indica monitoramento mais próximo.
Nenhuma intervenção — progesterona, pessário cervical ou cerclagem — é recomendada de forma rotineira em todas as gestações gemelares. As decisões são individualizadas conforme o comprimento do colo e a presença de outros fatores de risco.
“A STFF pode se desenvolver em dias. Um intervalo de 4 semanas entre ultrassons pode ser tarde demais para identificar e tratar em tempo hábil.”
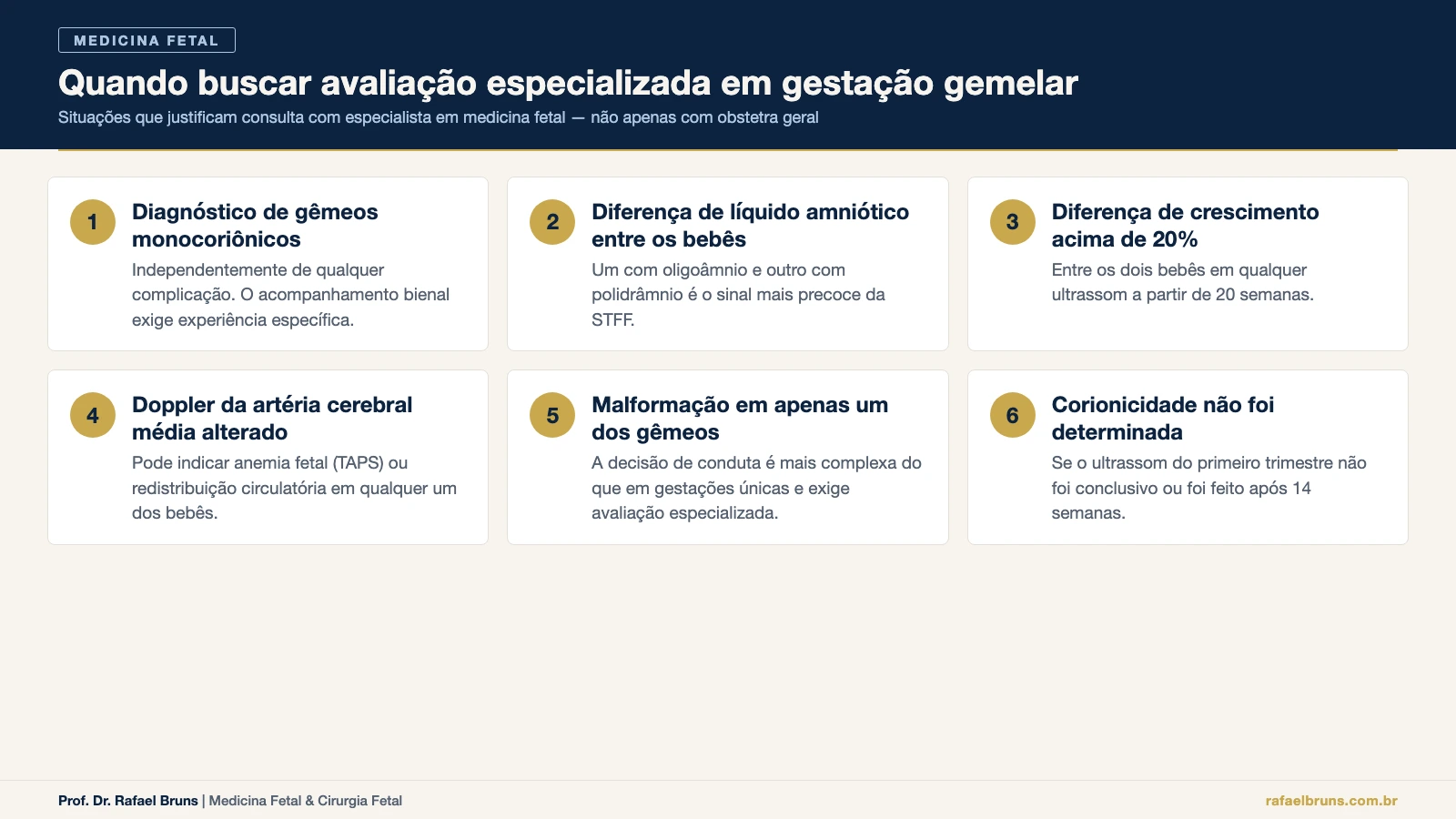
QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA EM MEDICINA FETAL
- Diagnóstico de gêmeos monocoriônicos — independentemente de qualquer outra complicação. O acompanhamento bienal exige experiência específica.
- Diferença de líquido amniótico entre os bebês — especialmente se um está com oligoâmnio e o outro com polidrâmnio. Esse é o sinal mais precoce da STFF.
- Diferença de crescimento acima de 20% entre os gêmeos em qualquer ultrassom a partir de 20 semanas.
- Velocidade alterada no Doppler da artéria cerebral média de qualquer um dos bebês — pode indicar anemia (TAPS) ou redistribuição circulatória.
- Malformação identificada no morfológico em apenas um dos gêmeos — a decisão de conduta é mais complexa do que em gestações únicas.
- Dúvida sobre a corionicidade — se o ultrassom do primeiro trimestre não foi conclusivo ou foi feito após 14 semanas.
- Gestante em outra cidade que quer entender o protocolo correto antes de decidir onde acompanhar. Uma teleconsulta pode responder isso sem necessidade de viagem imediata.
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para gestantes de qualquer estado.
O que esperar no acompanhamento de uma gestação gemelar monocoriônica
O ritmo dos ultrassons a cada duas semanas pode parecer intenso para quem está vivendo isso pela primeira vez. Mas é exatamente esse acompanhamento próximo que permite agir cedo, quando as opções de intervenção ainda são eficazes.
Na maioria das gestações monocoriônicas — mesmo com todo esse monitoramento — a gravidez transcorre sem complicações e os bebês nascem saudáveis. O protocolo não existe porque o problema é certo, mas porque, quando ele aparece, a janela para agir é curta.
Se você está numa gestação gemelar monocoriônica e o acompanhamento está sendo feito apenas com ultrassons mensais, vale buscar uma segunda opinião. Não por alarmismo — mas porque o intervalo correto é bienal, e essa diferença importa.
Perguntas frequentes sobre gestação gemelar
Referências
- Khalil A et al. ISUOG Practice Guidelines: role of ultrasound in twin pregnancy. Ultrasound Obstet Gynecol 2016;47:247–263.
- Weitzner O et al. National and international guidelines on the management of twin pregnancies: a comparative review. Am J Obstet Gynecol 2023;229:577–598.
- Senat MV et al. Endoscopic laser surgery versus serial amnioreduction for severe twin-to-twin transfusion syndrome. N Engl J Med 2004;351:136–144.
- Slaghekke F et al. Fetoscopic laser coagulation of the vascular equator versus selective coagulation for twin-to-twin transfusion syndrome. Lancet 2014;383:2144–2151.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.