CIRURGIA FETAL
Mielomeningocele: diagnóstico pré-natal, tratamento e cirurgia fetal
A mielomeningocele é uma malformação congênita da coluna vertebral causada pelo fechamento incompleto do tubo neural. O diagnóstico pré-natal permite planejar o tratamento — que pode incluir cirurgia fetal em casos selecionados — e organizar o cuidado multidisciplinar desde antes do nascimento.
Em resumo
- A mielomeningocele é identificável no ultrassom morfológico do segundo trimestre, entre 20 e 24 semanas
- A cirurgia fetal existe, mas tem critérios rigorosos — não é indicada para todos os casos
- O diagnóstico pré-natal, mesmo quando não há indicação cirúrgica, muda o planejamento do parto e do cuidado neonatal
- O estudo MOMS (Adzick et al., NEJM 2011) demonstrou benefícios da correção pré-natal em casos selecionados
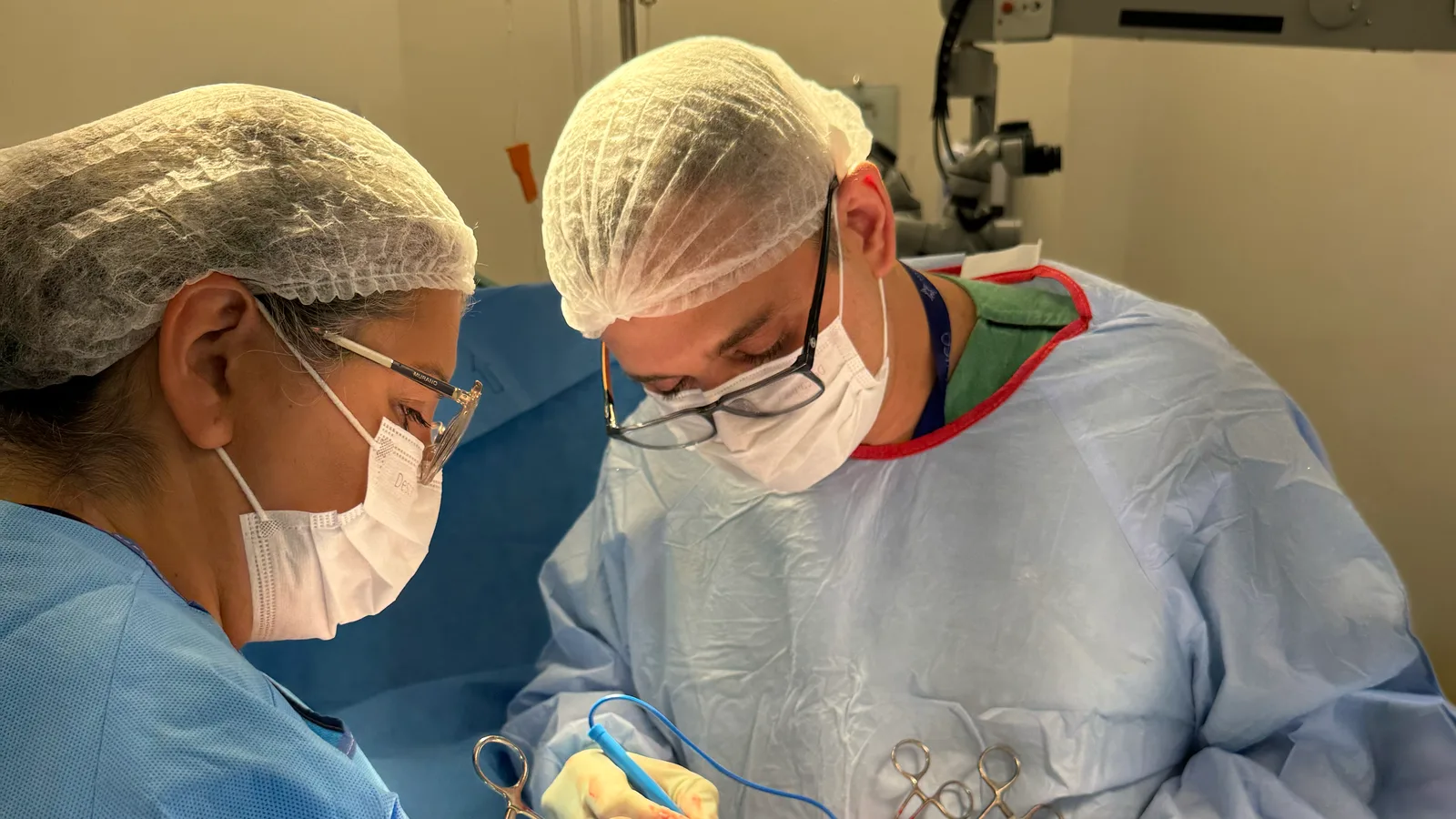
O que é mielomeningocele
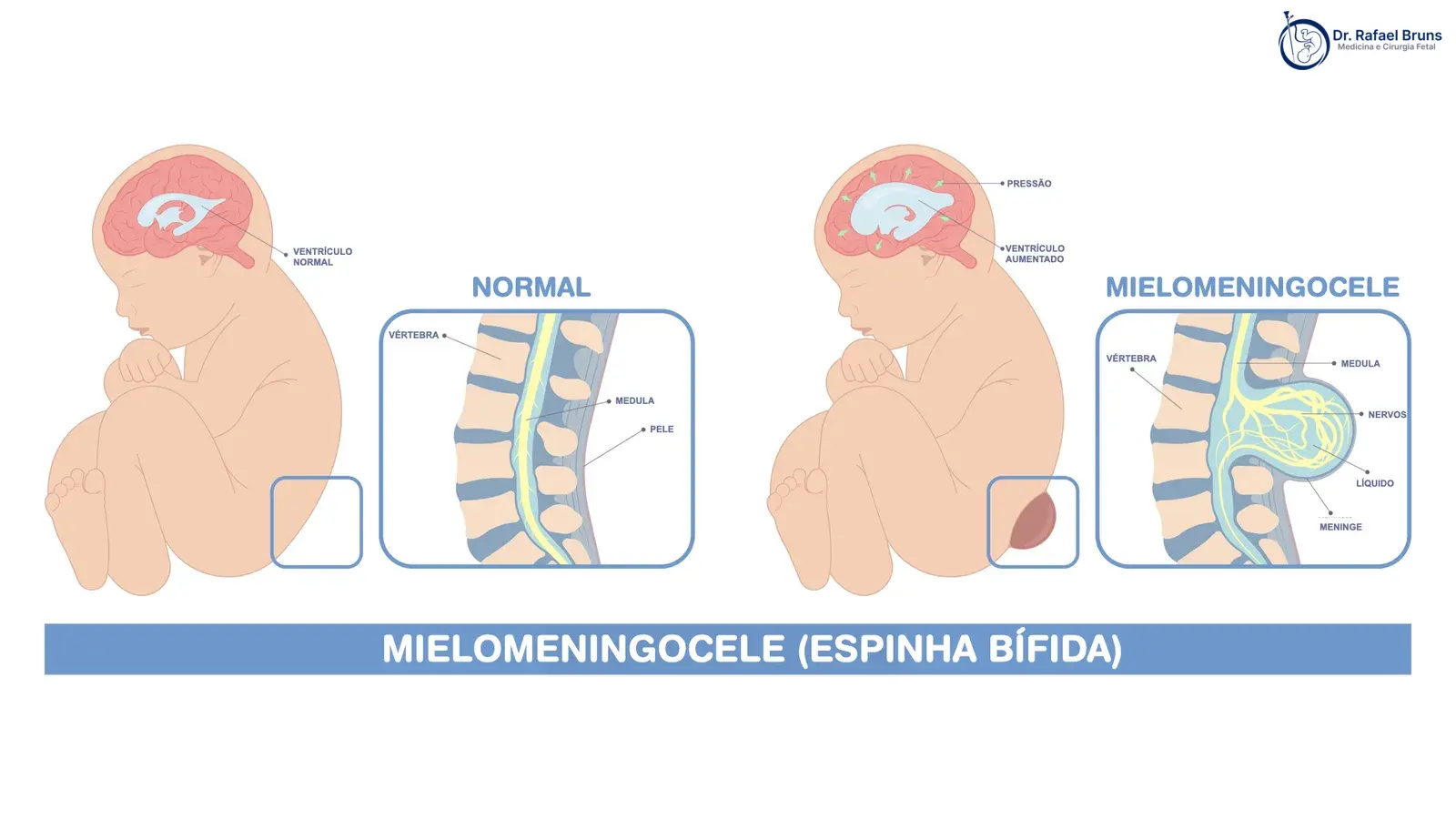
A mielomeningocele é uma malformação congênita que ocorre quando o fechamento do tubo neural — a estrutura embrionária que origina o cérebro e a medula espinhal — não se completa nas primeiras semanas de gestação. O resultado é um defeito na coluna vertebral por onde partes das meninges e do tecido nervoso ficam expostos.
É considerada a forma mais grave de espinha bífida. A localização e o tamanho do defeito determinam em grande parte a gravidade clínica — dois bebês com o mesmo diagnóstico podem ter desfechos muito distintos.
Uma história pessoal com a mielomeningocele
Recebi uma família para segunda opinião sobre um caso de mielomeningocele. Antes de eu dizer uma palavra, a mãe foi direta: "Eu sei que ninguém do Paraná já operou uma mielomeningocele. Não vou operar com vocês." Respondi com calma que não era minha intenção realizar a cirurgia — mas que ela estava enganada sobre a história. Mostrei referências, imagens, a trajetória real do procedimento no país.
No dia seguinte, recebi uma mensagem: eles gostariam de operar conosco. Aquela foi a primeira cirurgia fetal aberta de mielomeningocele realizada na região Sul do Brasil. Mas o que ficou de mais marcante não foi esse fato histórico — foi o convite para o primeiro aniversário da criança. Virei amigo da família.
Conto essa história porque ela resume o que importa numa avaliação de mielomeningocele: clareza, honestidade e tempo para conversar de verdade.
Leia a história completa da cirurgia fetal para mielomeningocele
Linha do tempo — marcos na história da cirurgia fetal para mielomeningocele
Dr. Michael Harrison (UCSF) propõe que certas condições fetais poderiam ser tratadas no útero. A ideia é recebida com ceticismo, mas os primeiros modelos animais começam a provar que é viável. Ler mais ↓
Meuli e Adzick criam modelo em ovelhas que imita a mielomeningocele humana — fetos operados no útero nascem com função neurológica muito melhor. A lógica da cirurgia fetal ganha base científica sólida. Ler mais ↓
Drs. Bruner e Tulipan (Vanderbilt) realizam a primeira correção fetal aberta bem-sucedida em humanos. Simultaneamente, Adzick e Flake (CHOP) operam nas primeiras idades gestacionais precoces. Ler mais ↓
Tulipan et al. publicam que nos primeiros bebês operados intraútero não havia herniação cerebelar — sugerindo que a cirurgia fetal pode prevenir ou reverter a malformação de Chiari II. Ler mais ↓
Prof. Dr. Antônio Moron (UNIFESP) realiza os primeiros casos brasileiros — Dr. Rafael Bruns testemunha as cirurgias. O Brasil se torna pioneiro na América Latina. Ler mais ↓
NIH inicia o estudo MOMS — ensaio clínico randomizado com 183 fetos em 3 centros (Vanderbilt, CHOP e UCSF), comparando cirurgia pré-natal com pós-natal. Ler mais ↓
O estudo MOMS é publicado no NEJM — a cirurgia fetal reduz a necessidade de derivação ventricular e melhora desfechos motores. Deixa de ser experimental e passa a ser padrão de cuidado em centros habilitados. Ler mais ↓
Dr. Rafael Bruns e equipe — com Dr. André Bradley e Dr. Daniel Bruns, neurocirurgia chefiada pelo Dr. Adriano Maeda e anestesiologia pela Dra. Dinamene Nogueira — realizam a primeira cirurgia fetal aberta de mielomeningocele em Curitiba e da região Sul do Brasil. Ler mais ↓
Dr. Rafael Bruns realiza a primeira cirurgia fetal de mielomeningocele em Porto Alegre, consolidando o atendimento no Sul do país.
Como o defeito no tubo neural acontece
O tubo neural se forma e fecha entre a terceira e a quarta semana de gestação — frequentemente antes de a mulher saber que está grávida. Quando esse fechamento não ocorre na região da coluna, as estruturas que deveriam estar protegidas ficam expostas ao líquido amniótico por toda a gravidez.
Essa exposição prolongada contribui para danos progressivos ao tecido nervoso — o que é um dos fundamentos clínicos centrais para discutir a intervenção antes do nascimento em casos selecionados.
As causas envolvem uma combinação de fatores genéticos, ambientais e nutricionais. O papel do ácido fólico na prevenção é bem estabelecido e será abordado mais adiante.
Uma das primeiras perguntas que as mães fazem após o diagnóstico é "por que isso aconteceu?" — e é importante dizer com clareza: na grande maioria dos casos, não há uma causa identificável. Não é algo que a mãe fez ou deixou de fazer. O fechamento do tubo neural depende de uma sequência complexa de eventos que ocorre muito cedo na gestação, e falhas nesse processo podem acontecer mesmo em gestações planejadas, com suplementação adequada e sem nenhum fator de risco aparente. Sentir culpa é compreensível, mas não é justificado.
Como o ultrassom no pré-natal identifica a mielomeningocele
O diagnóstico costuma ser possível no ultrassom morfológico do segundo trimestre, geralmente entre 20 e 24 semanas.
O exame avalia diretamente a coluna do bebê e também sinais indiretos no sistema nervoso central. Dois achados intracranianos clássicos acompanham a mielomeningocele:
- Sinal do limão — alteração no contorno do crânio
- Sinal da banana — deslocamento do cerebelo, visível como uma curvatura característica na fossa posterior
Esses sinais, quando presentes, aumentam significativamente a suspeita — mesmo antes de visualizar diretamente o defeito na coluna. Em alguns casos, há também ventriculomegalia, indicando início de hidrocefalia.
Em situações selecionadas, a ressonância magnética fetal complementa o ultrassom para melhor caracterização das estruturas neurais.
O que o especialista em medicina fetal avalia além do diagnóstico
O diagnóstico de mielomeningocele num ultrassom de rotina é o ponto de partida — não o ponto de chegada.
A avaliação com especialista em medicina fetal determina o nível da lesão na coluna, a extensão do comprometimento, a presença de outras malformações associadas e o grau de ventriculomegalia. Quando pertinente, discute se o caso preenche critérios para cirurgia fetal.
Pode ser necessário complementar com exames genéticos quando há suspeita de síndromes associadas.
Essa avaliação detalhada não muda o diagnóstico — mas muda completamente o que a família sabe e o que pode planejar.
Quais são as possíveis sequelas da mielomeningocele
A mielomeningocele não tem cura no sentido de reverter completamente o dano neurológico já estabelecido. O objetivo do tratamento é proteger o tecido exposto, limitar a progressão do dano e oferecer o melhor contexto possível para o desenvolvimento da criança.
As sequelas dependem do nível da lesão e podem incluir:
- Fraqueza muscular ou paralisia parcial dos membros inferiores
- Alterações ortopédicas na coluna e nos membros
- Disfunção vesical — incluindo incontinência urinária — e intestinal
- Hidrocefalia, que pode exigir derivação do líquido cefalorraquidiano
- Dificuldades no desenvolvimento motor e, em alguns casos, cognitivo
Muitos pacientes têm qualidade de vida plena. O acompanhamento precoce e consistente — por equipe especializada — faz diferença real nos desfechos ao longo da vida.
Quando procurar avaliação especializada
- O ultrassom morfológico identificou suspeita ou diagnóstico de mielomeningocele
- O laudo mencionou "sinal do limão", "sinal da banana", ventriculomegalia ou defeito de coluna
- Você recebeu laudos contraditórios em diferentes serviços
- A família foi orientada a considerar cirurgia fetal e quer entender melhor as opções reais
- Há histórico de defeito do tubo neural em filho anterior
- Você está planejando uma gravidez e tem dúvidas sobre suplementação de ácido fólico
Existe tratamento para a mielomeningocele?
Sim — e o planejamento começa antes do nascimento, independentemente de haver indicação de cirurgia fetal.
O fechamento do defeito pode ser realizado de duas formas:
- Antes do nascimento, em casos selecionados — a chamada cirurgia fetal
- Logo após o nascimento — quando a cirurgia fetal não é indicada ou não é possível
Em ambos os casos, o fechamento é apenas o início de um acompanhamento de longo prazo com múltiplas especialidades.
A história da cirurgia fetal para mielomeningocele
Esta cirurgia não surgiu de um dia para o outro. Ela é o resultado de décadas de pesquisa, frustrações, coragem e colaboração entre equipes em diferentes países — incluindo o Brasil. Eu tive o privilégio de fazer parte dessa história.
A ideia que parecia impossível
Nos anos 1980, o Dr. Michael Harrison, da Universidade da Califórnia em San Francisco (UCSF), propõe que certas condições fetais poderiam ser tratadas ainda dentro do útero. A ideia é recebida com ceticismo. Mas os primeiros modelos animais começam a provar que é viável.
A prova no modelo ovino
Em 1994, os pesquisadores Meuli e Adzick criam um modelo em ovelhas que imita a mielomeningocele humana. Os resultados são reveladores: fetos operados no útero nascem com função neurológica muito melhor do que os não operados. A lógica da cirurgia fetal para mielomeningocele ganha base científica sólida.
A primeira cirurgia em humanos
Em 1997, os Drs. Joseph Bruner e Noel Tulipan, na Universidade Vanderbilt (Nashville, EUA), realizam a primeira correção fetal aberta bem-sucedida de mielomeningocele em humanos. Quase simultaneamente, os Drs. Adzick e Flake, no Children's Hospital of Philadelphia (CHOP), realizam as primeiras correções em idades gestacionais precoces — entre 19 e 25 semanas.
A reversão da herniação cerebelar
Em 1998, Tulipan, Hernanz-Schulman e Bruner publicam um achado que muda a compreensão da doença: nos 4 primeiros bebês operados intrauterinamente, as imagens pós-natais mostram ausência de herniação cerebelar — algo incomum em praticamente 100% dos casos tratados apenas após o nascimento. O artigo (Pediatric Neurosurgery, 1998;29:274–278) sugere que fechar o defeito antes do nascimento pode prevenir ou reverter a malformação de Chiari II, reduzindo a necessidade de derivação ventricular.
O Brasil entra no mapa — e eu entrei na sala
Em 2003, o Prof. Dr. Antônio Moron, da UNIFESP, e sua equipe em São Paulo realizam os primeiros casos brasileiros de cirurgia fetal a céu aberto para mielomeningocele — tornando o Brasil pioneiro na América Latina. Nesse período, ao terminar minha residência médica, tive a oportunidade de ir a São Paulo aprender medicina fetal com o Prof. Moron. E fui testemunha das primeiras cirurgias que ele realizou. Foi ali que vi, pela primeira vez, o que essa operação pode mudar na vida de uma criança.
O estudo que mudou o padrão de cuidado
Entre 2003 e 2010, o NIH (Instituto Nacional de Saúde dos EUA) conduz o MOMS — Management of Myelomeningocele Study — um ensaio clínico randomizado multicêntrico com 183 fetos, comparando cirurgia pré-natal com cirurgia pós-natal. Os três centros participantes (Vanderbilt, CHOP e UCSF) suspendem outros casos durante o período para garantir a integridade do estudo.
O MOMS é publicado no NEJM
Em 2011, Adzick et al. publicam os resultados no New England Journal of Medicine (2011;364:993–1004). A cirurgia fetal reduz significativamente a necessidade de derivação ventricular e melhora desfechos motores em casos selecionados. A partir desse momento, a correção pré-natal da mielomeningocele deixa de ser experimental e passa a ser considerada padrão de cuidado em centros habilitados.
A primeira cirurgia na região Sul
Em 2017, uma família chega para uma segunda opinião. Conversamos. Decidiram operar. Junto com o Dr. André Bradley e meu irmão Dr. Daniel Bruns, com a equipe de neurocirurgia chefiada pelo Dr. Adriano Maeda e a anestesiologia pela Dra. Dinamene Nogueira, realizamos a primeira cirurgia fetal aberta para mielomeningocele de Curitiba — e da região Sul do Brasil.
Porto Alegre
Em 2025, realizo a primeira cirurgia fetal de mielomeningocele em Porto Alegre com equipe local, consolidando o atendimento no Sul do país.
A avaliação com especialista em medicina fetal não muda o diagnóstico — mas muda completamente o que a família sabe e o que pode planejar.
Quando a cirurgia fetal pode ser considerada
A cirurgia fetal para mielomeningocele busca corrigir o defeito durante a gestação, antes que a exposição ao líquido amniótico cause danos adicionais ao tecido nervoso.
Com base nos resultados do estudo MOMS — e nos dados anteriores de Tulipan, Bruner e Adzick — a correção pré-natal, em casos selecionados, pode reduzir a necessidade de derivação ventricular e melhorar alguns desfechos motores em comparação à cirurgia realizada apenas após o nascimento.
A cirurgia não é indicada para todos os casos. Os critérios de elegibilidade são rigorosos e incluem:
- Diagnóstico entre 19 e 25 semanas e 6 dias
- Nível de lesão em região torácica baixa, lombar ou sacral
- Ausência de outras malformações fetais maiores
- Condições maternas compatíveis com o procedimento
- Avaliação em centro experiente com equipe dedicada
A cirurgia também envolve riscos maternos e obstétricos relevantes — incluindo maior chance de parto prematuro. A decisão exige avaliação individualizada cuidadosa, nunca uma resposta genérica.
Há duas abordagens possíveis: a cirurgia aberta (open fetal surgery) e a técnica fetoscópica, minimamente invasiva. Cada uma tem indicações e limitações específicas — tema aprofundado neste artigo sobre cirurgia aberta versus fetoscopia.
Quando a correção é feita após o nascimento
Quando a cirurgia fetal não é indicada — por critérios clínicos ou por escolha da família — o fechamento do defeito é realizado pelo neurocirurgião nas primeiras 24 a 72 horas de vida.
O parto deve ser planejado com antecedência: definir local, equipe e momento adequado faz parte do acompanhamento pré-natal especializado. Esse planejamento não é um detalhe — é parte integral do tratamento.
Acompanhamento após o nascimento
O tratamento da mielomeningocele não termina no fechamento do defeito. A criança geralmente precisará de acompanhamento com equipe multidisciplinar por muitos anos — envolvendo neurocirurgia, urologia, ortopedia, fisioterapia, terapia ocupacional e suporte psicológico para a família.
Quanto mais organizado esse acompanhamento desde o início, melhores tendem a ser os desfechos funcionais e de qualidade de vida a longo prazo. A avaliação pré-natal especializada permite preparar esse caminho — independentemente de haver ou não indicação de cirurgia fetal.
Como o ácido fólico ajuda a prevenir defeitos do tubo neural
A principal estratégia para reduzir o risco de mielomeningocele e outros defeitos do tubo neural é a suplementação com ácido fólico antes da concepção e no início da gravidez.
A recomendação é de 400 mcg por dia, iniciando pelo menos um mês antes de tentar engravidar e mantendo ao longo do primeiro trimestre. Em mulheres com histórico de filho com defeito do tubo neural, doses maiores podem ser indicadas — sempre com orientação médica.
O ácido fólico reduz substancialmente o risco, mas não o elimina. O diagnóstico pré-natal continua sendo essencial mesmo em gestações com suplementação adequada.
Quando buscar uma segunda opinião
- O diagnóstico gerou dúvida ou os laudos são contraditórios
- A família foi orientada a considerar cirurgia fetal e quer entender melhor as opções reais
- Você mora em outra cidade e quer revisar os achados antes de viajar
- Quer mais tempo e mais clareza para tomar uma decisão difícil
Perguntas frequentes
Referências
- Tulipan N, Hernanz-Schulman M, Bruner JP. Reduced hindbrain herniation after intrauterine myelomeningocele repair: a report of four cases. Pediatr Neurosurg. 1998;29:274–278.
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004. (Estudo MOMS)
- Moron AF, Barbosa MM, Milani HJF, et al. Perinatal outcomes after open fetal surgery for myelomeningocele repair: a retrospective cohort study. BJOG. 2018;125(10):1280–1286.
- ISUOG — diretrizes de ultrassom morfológico fetal (consultar versão vigente).
- Ministério da Saúde (Brasil) — recomendações de suplementação de ácido fólico (consultar versão vigente).
Médico especialista em Medicina Fetal, com atuação em Curitiba e Porto Alegre. Realiza cirurgia fetal, ultrassonografia especializada, procedimentos invasivos como amniocentese e biópsia de vilo corial, além do acompanhamento de gestações de alto risco.
RQE PR 12.169 · RQE PR 238
RQE RS 45.076 · RQE RS 45.079
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.