Medicina Fetal
Receber a notícia de que o bebê está “pequeno para a idade gestacional” no ultrassom muda o tom do pré-natal de um dia para o outro. Uma gestação que parecia tranquila de repente passa a ter mais consultas, mais exames, e mais perguntas do que respostas. E uma das primeiras dúvidas é justamente a mais básica: o bebê está realmente com restrição de crescimento — ou apenas é pequeno?
Importante: As informações deste artigo têm caráter educativo. A restrição de crescimento fetal exige avaliação individualizada — os critérios de diagnóstico, as decisões de acompanhamento e o momento do parto dependem de múltiplos fatores que só podem ser avaliados no contexto da sua gestação específica.
“Bebê pequeno” não é o mesmo que restrição de crescimento fetal
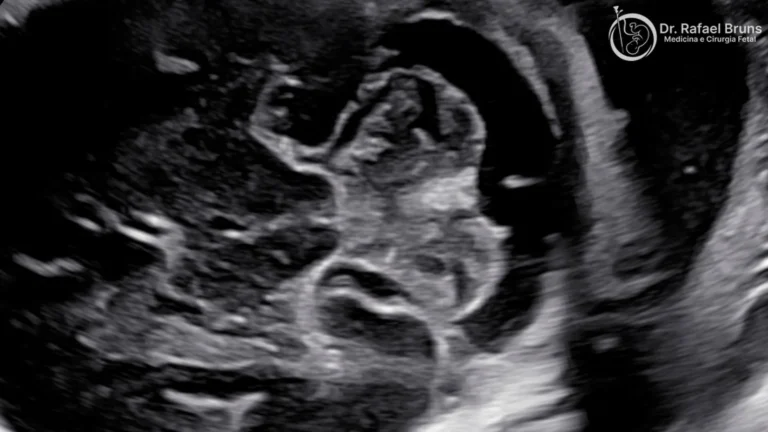
Essa distinção é o ponto de partida de tudo. No ultrassom, o peso fetal é estimado a partir de medidas como a circunferência abdominal, o comprimento do fêmur e o diâmetro da cabeça. Esse peso estimado é comparado com curvas de referência para a idade gestacional — e o resultado é expresso em percentil. Um feto no percentil 10 está abaixo de 90% dos fetos na mesma semana.
A questão é: baixo percentil não é sinônimo de doença. Pense assim: em qualquer população saudável, 10% dos bebês ficam abaixo do percentil 10. Isso é matemática, não patologia. Esse grupo de bebês pequenos sem causa identificável — nos quais a placenta funciona bem, o Doppler é normal e o bebê se desenvolve normalmente — é chamado de PIG constitucional (pequeno para a idade gestacional constitucional). São crianças que nasceriam pequenas independentemente de qualquer intervenção, e cujo prognóstico é próximo do normal.
A restrição de crescimento fetal (RCIU) é diferente. Ela descreve bebês que estão pequenos porque a placenta não está funcionando bem o suficiente — privando o feto de nutrientes e oxigênio. Nesses casos, o baixo percentil é acompanhado de sinais que o Doppler consegue identificar: resistência aumentada nos vasos placentários, redistribuição do fluxo sanguíneo para o cérebro (o chamado fenômeno de centralização) ou alterações em vasos mais centrais como o ducto venoso. Esses bebês têm risco real de complicações — e precisam de acompanhamento especializado e decisão criteriosa sobre o momento do parto.
O percentil depende da curva — e isso importa mais do que parece
Aqui está um ponto que raramente é explicado às famílias: o percentil de um bebê muda conforme a curva de referência utilizada. Um mesmo bebê pode estar no percentil 12 por uma tabela e no percentil 8 por outra — cruzando ou não o limiar que define o diagnóstico.
Existem dezenas de curvas de crescimento fetal publicadas na literatura. As mais utilizadas no Brasil incluem a tabela de Hadlock (criada nos anos 1990 nos EUA, amplamente validada internacionalmente), a tabela de Intergrowth-21st (desenvolvida pela OMS com dados de múltiplos países), e tabelas nacionais ou regionais com dados populacionais locais — como a curva de peso fetal estimado desenvolvida com dados de gestações brasileiras (Kato, Bruns et al., 2020), que reflete o perfil biométrico da nossa população. Cada uma tem premissas diferentes sobre quem constitui a “população normal” — e isso gera diferenças reais nos percentis calculados.
Isso não significa que os médicos estejam errando ao usar curvas distintas. Significa que o diagnóstico de RCIU não pode se basear apenas em um número isolado de um único exame. O contexto importa: a velocidade de crescimento entre exames consecutivos, a função placentária no Doppler, o volume de líquido amniótico, e a história clínica materna — tudo isso entra na equação.
“O percentil de um bebê muda conforme a curva de referência utilizada — e isso é uma limitação real do campo, não um erro do médico.”
O que causa a restrição de crescimento fetal
A grande maioria dos casos de RCIU tem origem placentária. A placenta é o órgão que conecta a circulação materna à fetal — ela transfere oxigênio e nutrientes para o bebê e remove produtos do metabolismo fetal. Quando a implantação placentária não ocorre de forma ideal — o que pode acontecer por razões vasculares maternas, imunológicas ou ainda não completamente compreendidas — a placenta passa a funcionar com uma reserva menor do que o necessário.
O feto responde a essa restrição de forma adaptativa: redistribui o fluxo sanguíneo, priorizando o cérebro, o coração e as glândulas adrenais em detrimento de outros órgãos. É essa redistribuição que o Doppler consegue detectar — e é por isso que o Doppler é central no acompanhamento da RCIU, e não apenas um exame complementar.
Além da causa placentária, um pequeno número de casos de RCIU — especialmente os de início precoce, antes de 32 semanas — pode estar associado a causas genéticas (incluindo variações de número de cópia detectáveis pelo microarray cromossômico) ou infecciosas, especialmente o citomegalovírus (CMV). Por isso, em RCIU precoce sem causa aparente, a investigação genética e infecciosa costuma ser parte do protocolo de avaliação.
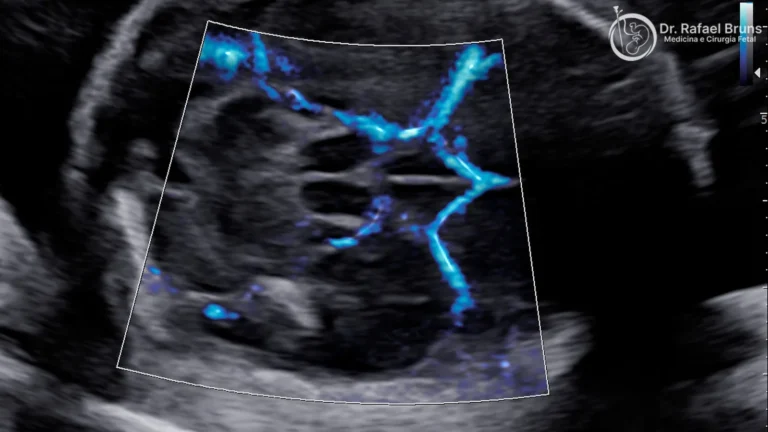
O Doppler no acompanhamento da RCIU: o que mede e por que importa
O Doppler obstétrico não é um exame único — é um conjunto de medidas que, juntas, constroem um mapa da circulação uteroplacentária e fetal. Em casos de RCIU, o Doppler é repetido em série ao longo do tempo, porque o que importa não é um único resultado, mas a trajetória dos índices.
Artéria umbilical: é o vaso mais diretamente ligado à resistência placentária. Quando a placenta começa a se deteriorar, o fluxo na fase de repouso cardíaco (diástole) cai progressivamente. A ausência de diástole (ou seja, o fluxo para completamente entre os batimentos) indica resistência placentária grave. A diástole reversa — quando o sangue chega a voltar para a direção do bebê — é um sinal ainda mais crítico, associado a alto risco de deterioração fetal nos dias seguintes.
Artéria cerebral média (ACM) e a razão cerebro-placentária (CPR): quando o bebê redistribui o fluxo para proteger o cérebro, a resistência na artéria cerebral média cai — o que é detectado como uma redução no índice de pulsatilidade (IP) da ACM. A razão cerebro-placentária (CPR) — calculada dividindo o IP da ACM pelo IP da artéria umbilical — é mais sensível do que cada índice isolado para detectar essa redistribuição inicial, especialmente em RCIU de início tardio (após 32 semanas), onde a artéria umbilical frequentemente permanece normal.
Ducto venoso: um vaso pequeno pelo qual o sangue oxigenado da placenta chega ao coração fetal. Quando a deterioração cardiovascular avança — em geral nas formas precoces e graves de RCIU — o padrão de fluxo no ducto venoso começa a mostrar alterações progressivas, chegando à inversão do fluxo na fase de contração atrial. Esse achado indica comprometimento cardíaco significativo e é um dos critérios mais utilizados para indicar o parto antes do termo.

Por que as diretrizes internacionais divergem — e o que isso significa
Aqui está a parte que merece atenção especial: especialistas de diferentes países não concordam completamente sobre como diagnosticar e acompanhar a RCIU. Isso não é sinal de ignorância científica — é sinal de que o problema é genuinamente complexo e que a evidência disponível ainda não é suficiente para uma única resposta.
A perspectiva europeia, representada principalmente pelo grupo do BCNatal Barcelona (Gratacós, Figueras), propõe um sistema de estadiamento que vai do Estágio I ao IV, integrando múltiplos parâmetros Doppler — artérias uterinas, artéria umbilical, artéria cerebral média, razão cerebro-placentária e ducto venoso — para classificar o nível de comprometimento fetal e orientar o momento ideal do parto. Essa abordagem usa o diagnóstico de RCIU de forma mais ampla, incluindo bebês com CPR alterada mesmo que a artéria umbilical seja normal — o que captura mais casos de RCIU tardia.
A perspectiva norte-americana, representada pela SMFM (Society for Maternal-Fetal Medicine), mantém a artéria umbilical como pilar central do acompanhamento e é mais conservadora na incorporação de outros índices Doppler na prática rotineira. Em suas diretrizes de 2020, a SMFM sugere que artéria cerebral média, razão cerebro-placentária e artérias uterinas não sejam usadas de rotina para orientar o manejo clínico — posição baseada na avaliação de que a evidência de benefício ainda não é robusta o suficiente.
O que isso significa para você: não significa que um país está certo e o outro está errado. Significa que um bebê com CPR levemente alterada mas artéria umbilical normal pode ser manejado de forma diferente dependendo do protocolo do serviço. E significa que a avaliação com um especialista em medicina fetal — que conhece essas nuances e acompanha a literatura ativamente — é especialmente importante em casos limítrofes, onde a decisão não é automática.
O que esperar do acompanhamento
O acompanhamento da RCIU é, por definição, um processo dinâmico. Não existe um único exame que resolva a questão — a decisão é construída ao longo do tempo, com exames repetidos em intervalos que dependem da gravidade do caso.
Em linhas gerais, quanto mais alterado o Doppler, mais frequente o monitoramento. Bebês com artéria umbilical normal mas CPR levemente reduzida costumam ser acompanhados semanalmente, com decisão de parto próximo ao termo. Bebês com ausência ou reversão da diástole na artéria umbilical exigem monitoramento mais intenso — duas a três vezes por semana — e a decisão de parto é antecipada para 33 a 34 semanas no caso de diástole ausente, e 30 a 32 semanas no caso de diástole reversa, de acordo com as principais diretrizes internacionais.
Nas formas mais graves, com alteração do ducto venoso, o parto pode ser necessário antes de 30 semanas — uma decisão que exige equilíbrio cuidadoso entre o risco de deixar o bebê em útero e os riscos da prematuridade extrema.
Uma coisa que a ciência é clara: não existe tratamento eficaz para a RCIU em si. Repouso, suplementos, expansão de volume plasmático e outros recursos testados ao longo das décadas não demonstraram benefício consistente. O sildenafila, investigado como possível vasodilatador placentário, foi suspenso após uma série de estudos, incluindo um que mostrou aumento de mortalidade neonatal em um dos braços de pesquisa. O manejo da RCIU é, portanto, vigilância criteriosa e decisão precisa sobre o momento do parto — não tratamento da causa.
Quando a RCIU não se confirma — a avaliação ainda tem valor
Se após avaliação completa a conclusão for que o bebê é constitucionalmente pequeno — sem sinais de comprometimento placentário — isso é uma boa notícia. Bebês PIG constitucionais têm prognóstico próximo do normal e não precisam de antecipação do parto por essa razão.
Mas a avaliação ainda tem valor: ela orienta o intervalo de monitoramento, identifica bebês que estão na fronteira e merecem atenção continuada, e tranquiliza as famílias que passarão meses acompanhando esse resultado. Saber que o Doppler é normal e que o bebê está crescendo dentro de sua trajetória — mesmo que baixa — é informação clínica valiosa que muda a qualidade da gestação.

QUANDO A SUSPEITA DE RCIU MERECE AVALIAÇÃO COM ESPECIALISTA EM MEDICINA FETAL
- O ultrassom mostrou peso abaixo do percentil 10 e você ainda não fez Doppler completo
- O Doppler foi feito mas os índices foram descritos como alterados e você não recebeu uma explicação clara sobre o que fazer
- Bebê estava crescendo bem e houve desaceleração do crescimento em exames seriados
- Você tem hipertensão, pré-eclâmpsia, diabetes de difícil controle ou doença autoimune e o bebê parece pequeno
- A gestação é gemelar e um dos bebês está com crescimento discordante
- Você recebeu laudos diferentes de profissionais diferentes sobre o mesmo exame — situação em que uma segunda opinião em medicina fetal pode esclarecer
- A RCIU foi diagnosticada antes de 32 semanas — situação que merece investigação genética e infecciosa além do Doppler
- Você quer entender o estadiamento do caso e o que ele significa para a decisão de parto
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para revisão de laudos e orientação de pacientes de qualquer estado.
Perguntas frequentes
Referências
- Figueras F, Gratacós E. Update on the diagnosis and classification of fetal growth restriction and proposal of a stage-based management protocol. Fetal Diagn Ther. 2014;36(2):86–98.
- Society for Maternal-Fetal Medicine (SMFM); Martins JG, Biggio JR, Abuhamad A. Consult Series #52: Diagnosis and management of fetal growth restriction. Am J Obstet Gynecol. 2020;223(4):B2–B17.
- Lees CC, Stampalija T, Baschat AA, et al. ISUOG Practice Guidelines: diagnosis and management of small-for-gestational-age fetus and fetal growth restriction. Ultrasound Obstet Gynecol. 2020;56(2):298–312.
- Gordijn SJ, Beune IM, Thilaganathan B, et al. Consensus definition of fetal growth restriction: a Delphi procedure. Ultrasound Obstet Gynecol. 2016;48(3):333–339.
- Kato DMP, Lorusso L, Costa NRAD, Ulyssea CRQ, Lizana GN, Lenzi L, Bruns RF, Pinhat EC, Araujo Júnior E. Local references for ultrasound-estimated fetal weight based on 2,211 singleton pregnancies in the city of Curitiba, South of Brazil. Rev Bras Ginecol Obstet. 2020;42(4):174–180.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.