Medicina Fetal
Receber um laudo que levanta suspeita de malformação fetal transforma o pré-natal em algo muito diferente do que se esperava. Este artigo responde às perguntas que mais chegam ao consultório: sobre prevenção, detecção, o que é possível tratar antes do nascimento — e o que vem depois.
É possível prevenir malformações fetais?
Nem todas. E isso precisa ser dito com clareza.
Algumas malformações têm causas genéticas que não dependem de nenhum comportamento durante a gestação. Outras têm componente ambiental — e podem ser minimizadas com cuidados preventivos, especialmente quando iniciados antes da gravidez.
O exemplo mais bem documentado é o ácido fólico — vitamina do complexo B que reduz de forma significativa o risco de defeitos do tubo neural, como a mielomeningocele, a forma mais grave de espinha bífida. A suplementação de pelo menos 400 mcg por dia é recomendada para todas as mulheres em idade reprodutiva — idealmente antes de engravidar. Para mulheres com histórico de gestação anterior com espinha bífida, a dose é mais alta.
Além do ácido fólico, evitar tabaco, álcool e medicamentos sem orientação médica reduz o risco de uma série de complicações. Infecções como a toxoplasmose, a rubéola e o citomegalovírus também podem afetar o desenvolvimento fetal — e parte delas tem prevenção possível.
“Malformação fetal não é culpa de ninguém. Na grande maioria dos casos, nada que a família tenha feito ou deixado de fazer causou o diagnóstico. Essa frase precisa ser dita na primeira consulta — e costuma precisar ser repetida.”
Toda malformação fetal é detectada antes do nascimento?
Não. E reconhecer esse limite faz parte de uma conversa honesta sobre medicina fetal.
Os dois exames com maior poder diagnóstico são o ultrassom do primeiro trimestre — entre 11 e 14 semanas, quando avaliamos a translucência nucal e a anatomia precoce do feto — e o ultrassom morfológico do segundo trimestre, entre 20 e 24 semanas.
Há condições que só se manifestam mais tarde — algumas arritmias cardíacas fetais, obstruções urinárias, a síndrome de transfusão feto-fetal em gestações gemelares monocoriônicas. Por isso, o acompanhamento ao longo de toda a gestação tem função diagnóstica, não apenas de monitoramento.
Quando o ultrassom de rotina detecta alguma alteração, o próximo passo é uma avaliação por um especialista em medicina fetal — com equipamento de alta resolução, tempo adequado e experiência na condição específica.
É possível tratar uma malformação enquanto o bebê ainda está dentro do útero?
Sim. E este é um dos avanços mais importantes da medicina nas últimas três décadas.
Nem toda malformação tem indicação de intervenção pré-natal. Para algumas condições, o melhor caminho é o acompanhamento cuidadoso durante a gestação, com planejamento criterioso do parto na maternidade certa. Para outras, especialmente aquelas que causam dano progressivo semana a semana, a intervenção antes do nascimento muda o ponto de partida da criança de forma significativa.
A mielomeningocele, por exemplo, expõe a medula espinal ao líquido amniótico — que se torna progressivamente mais agressivo ao longo da gestação. Operar entre 22 e 27 semanas interrompe esse processo. A cirurgia não elimina a espinha bífida — mas muda quanto dano ocorre antes de nascer. Isso, o estudo MOMS demonstrou de forma rigorosa em 2011.
O mesmo princípio se aplica a outras condições. Na síndrome de transfusão feto-fetal, a ablação a laser das conexões vasculares, feita no momento certo, pode estabilizar o caso. Na hérnia diafragmática congênita grave, o procedimento FETO estimula o crescimento dos pulmões enquanto ainda há tempo.
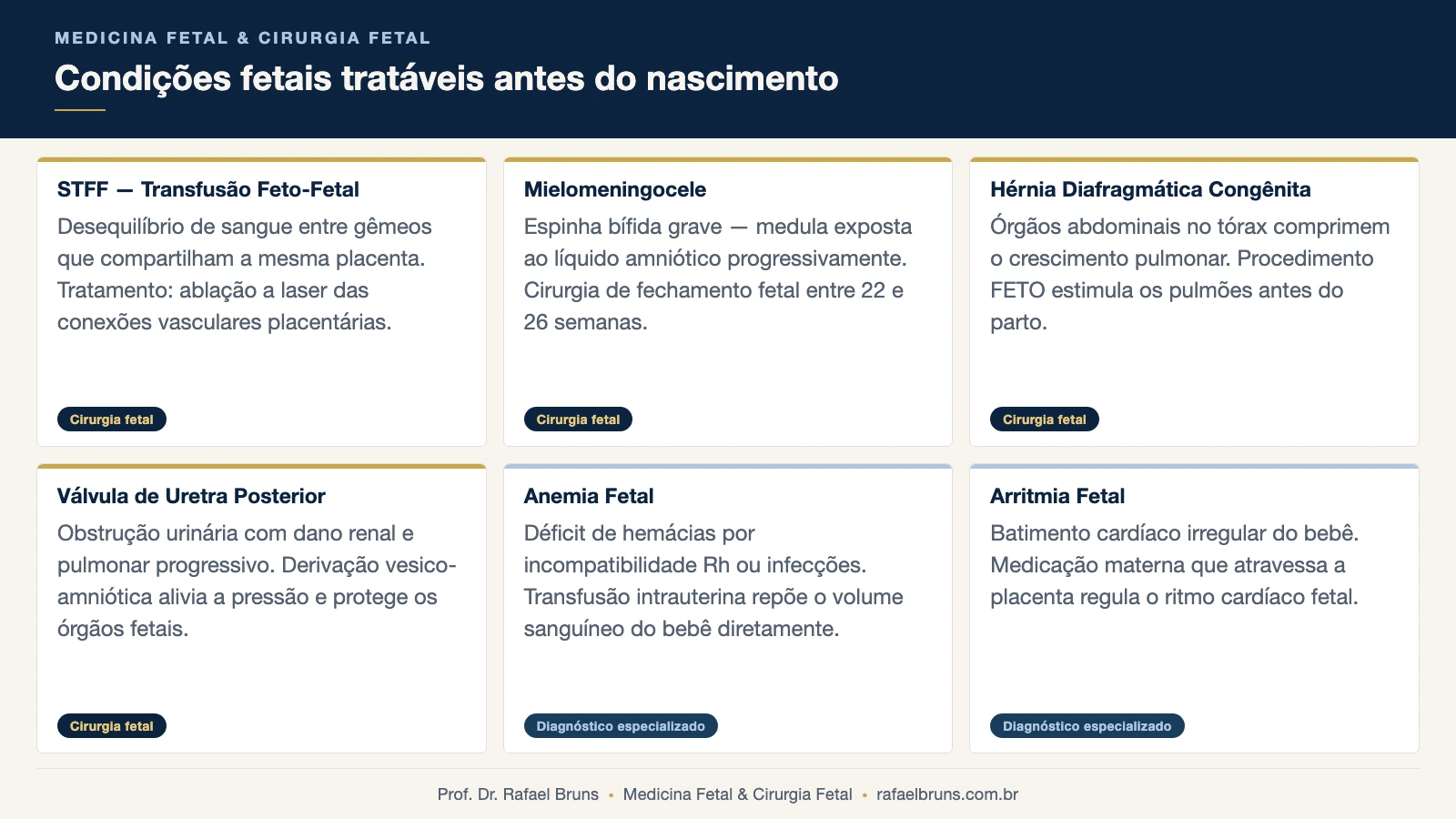
Quais condições fetais podem ser tratadas antes do nascimento?
As principais condições com indicação de intervenção fetal estabelecida na literatura médica são:
- Síndrome de transfusão feto-fetal (STFF): ablação a laser das conexões vasculares da placenta compartilhada entre gêmeos monocoriônicos
- Mielomeningocele (espinha bífida grave): cirurgia de fechamento da coluna fetal, aberta ou fetoscópica, entre 22 e 27 semanas
- Hérnia diafragmática congênita grave: oclusão traqueal fetal (FETO), que estimula o crescimento pulmonar antes do parto
- Válvula de uretra posterior (VUP): derivação vesico-amniótica para aliviar a obstrução urinária e proteger rins e pulmões
- Anemia fetal grave: transfusão intrauterina para recompor o volume de hemácias do bebê
- Arritmias fetais: tratamento por via materna com medicamentos que atravessam a placenta
Cada uma dessas indicações tem critérios específicos — nem todo caso de uma mesma condição tem indicação de intervenção. A avaliação por um especialista em medicina fetal e cirurgia fetal é o que define se o caso se enquadra nos critérios estabelecidos.
Quão eficaz é o tratamento fetal?
Essa é a pergunta que mais importa — e merece uma resposta honesta, não um número isolado de sucesso.
Na mielomeningocele, o estudo MOMS demonstrou que a cirurgia pré-natal reduz pela metade a necessidade de derivação ventriculoperitoneal para tratar hidrocefalia e aumenta de forma significativa a probabilidade de a criança andar de forma independente. Não é uma cura. É uma mudança real e documentada no ponto de partida.
Na síndrome de transfusão feto-fetal, sem tratamento em estágio avançado, o risco de perder os dois bebês supera 90%. Com a ablação a laser feita no momento certo, a chance de pelo menos um bebê sobreviver é superior a 85% nos centros especializados.
Cada intervenção fetal tem seus próprios riscos: trabalho de parto prematuro, complicações de membrana e, em casos raros, perda fetal. Esses riscos precisam ser avaliados junto com o risco de não intervir. A decisão é sempre da família — e o papel do especialista é garantir que ela seja tomada com toda a informação disponível.
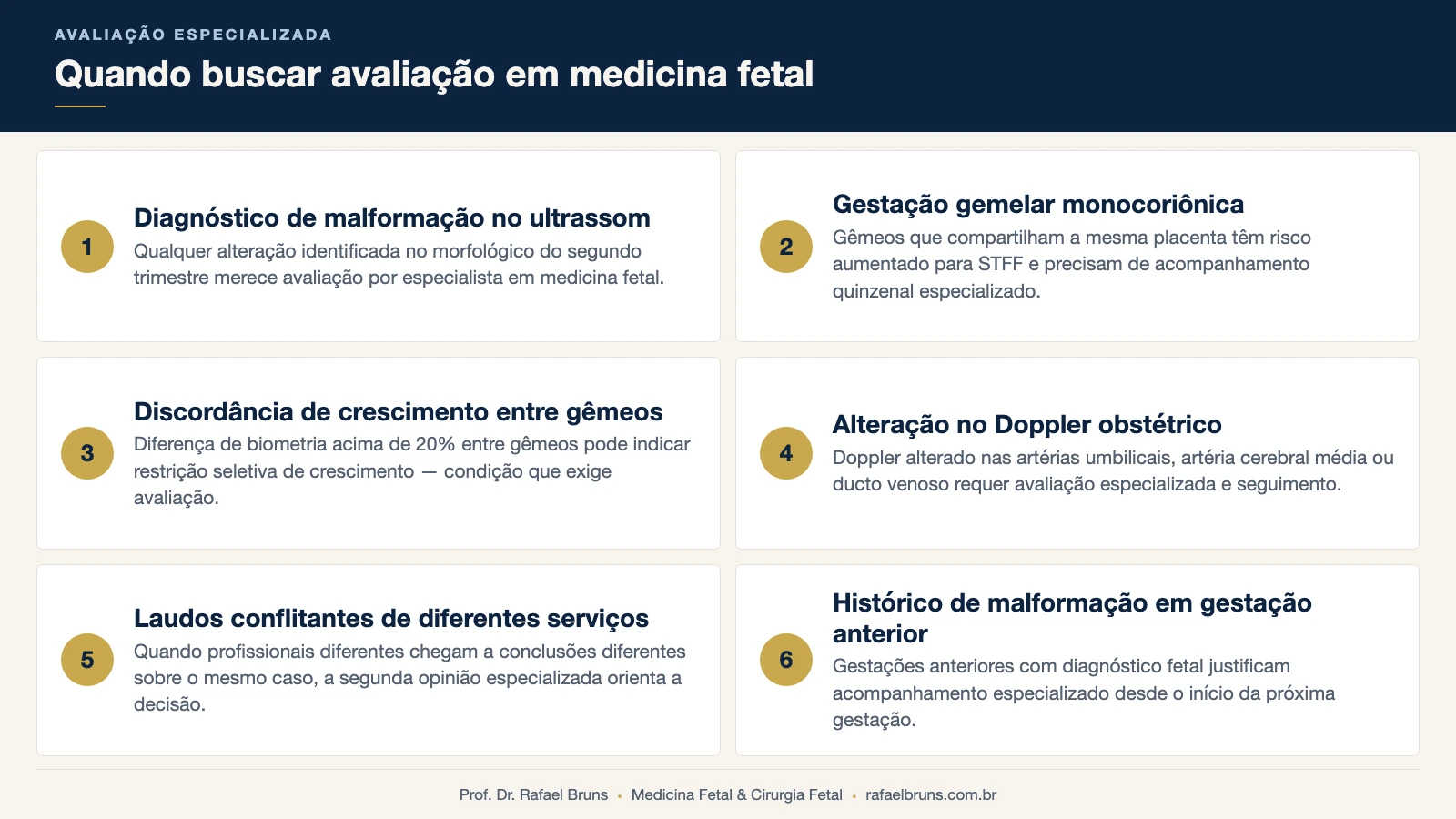
⚠ QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA EM MEDICINA FETAL
- Diagnóstico de malformação ou alteração no ultrassom morfológico
- Gestação gemelar monocoriônica sem acompanhamento especializado quinzenal
- Discordância de crescimento acima de 20% entre gêmeos
- Alteração no Doppler obstétrico
- Laudos conflitantes de diferentes serviços sobre a mesma condição
- Histórico de malformação fetal em gestação anterior
- Você mora em outra cidade e quer avaliar o caso antes de decidir sobre viagem
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.
Se o bebê passou por cirurgia fetal, o que muda depois do nascimento?
Em toda cirurgia fetal, o planejamento do parto é parte essencial do tratamento. O bebê precisa nascer em uma maternidade com UTI neonatal de nível terciário e equipe pediátrica especializada disponível desde o primeiro minuto.
Para a mielomeningocele operada antes do nascimento, a criança continua com espinha bífida. O que a cirurgia fetal muda são as condições em que ela inicia a vida — com menos hidrocefalia, com maior probabilidade de função motora preservada.
Para a síndrome de transfusão feto-fetal tratada com laser, os bebês costumam nascer prematuros — a mediana de parto está entre 32 e 34 semanas. O acompanhamento neurológico nos primeiros anos de vida é importante.
Para a hérnia diafragmática tratada com FETO: o balão é retirado antes do parto. O bebê não nasce com nada na traqueia. A correção cirúrgica do diafragma acontece após o nascimento.
O nascimento não é o fim do cuidado. É o começo de uma nova fase — que começa com planejamento detalhado antes do parto, não improvisação depois.
Se um filho teve malformação fetal, os próximos filhos também podem ter?
Depende, fundamentalmente, da causa.
Malformações com origem cromossômica têm risco de recorrência calculável. Em muitos casos, é possível fazer testes genéticos antes de uma nova gestação. Os exames genéticos na gestação também podem ser realizados durante a gravidez.
Malformações estruturais isoladas sem causa genética identificada têm risco de recorrência geralmente baixo — mas não nulo. A espinha bífida não sindrômica tem recorrência de cerca de 4%, o que justifica ácido fólico em dose alta e acompanhamento especializado desde o planejamento.
Condições como a síndrome de transfusão feto-fetal e a hérnia diafragmática congênita isolada geralmente não têm origem genética e não aumentam o risco nas gestações seguintes. Mas cada caso precisa de avaliação própria.
O que o futuro reserva para a medicina fetal?
Estamos num momento de aceleração. Técnicas que não existiam há 20 anos são hoje padrão nos centros especializados. A fetoscopia — que usa instrumentos com menos de 3 mm de diâmetro — já substituiu em parte a cirurgia aberta em algumas condições.
As terapias gênicas fetais — que permitiriam corrigir alterações genéticas antes do nascimento — estão em estágio experimental avançado. A medicina de precisão, baseada no sequenciamento do genoma fetal a partir de sangue materno, está redefinindo o que é possível diagnosticar precocemente.
O que não vai mudar é o princípio fundamental: quanto antes um diagnóstico é feito e avaliado por um especialista, mais opções existem.
Perguntas frequentes
Referências
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004.
- Senat MV, Deprest J, Boulvain M, et al. Endoscopic laser surgery versus serial amnioreduction for severe twin-to-twin transfusion syndrome. N Engl J Med. 2004;351(2):136-144.
- Deprest JA, Nicolaides KH, Benachi A, et al. Randomized trial of fetal surgery for severe left diaphragmatic hernia. N Engl J Med. 2021;385(2):107-118.
- ISUOG Practice Guidelines — ultrassom fetal especializado (consultar versão vigente).
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada.