Cirurgia Fetal
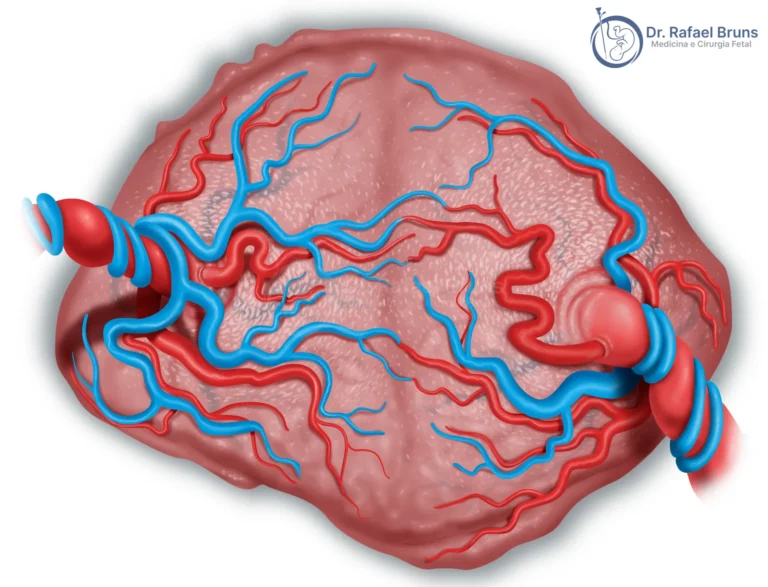
Na síndrome de transfusão feto-fetal, o desequilíbrio entre os gêmeos ocorre por anastomoses — conexões vasculares na placenta que criam um fluxo preferencial de sangue do feto doador para o receptor. A ablação a laser é o único tratamento que age diretamente na causa.
Laser placentário para transfusão feto-fetal: o que o procedimento faz
O estadiamento da síndrome orienta diretamente a decisão terapêutica. A partir do estágio II da classificação de Quintero — quando a bexiga do doador deixa de ser visualizada — a ablação a laser passa a ser o tratamento de escolha, indicada também nos estágios III e IV.
Para entender o que é a síndrome e como ela é diagnosticada, leia o artigo sobre o que é a STFF, como é diagnosticada e quando tratar. A amniodrenagem retira o excesso de líquido amniótico do receptor, aliviando temporariamente os sintomas — mas as anastomoses continuam ativas. A ablação a laser coagula esses vasos sanguíneos um a um, sob visão direta pelo fetoscópio, separando as duas circulações fetais. Depois de um procedimento bem-sucedido, os fetos passam a funcionar de forma independente na mesma placenta. É o único tratamento que age na causa da síndrome, não nos seus efeitos.
Para saber o que acontece depois da cirurgia — sobrevivência, complicações e protocolo de acompanhamento — leia sobre o que esperar após a cirurgia a laser. O procedimento deve ser realizado entre a 16ª e a 26ª semana de gestação — a janela em que o acesso fetoscópico é tecnicamente viável e o risco de parto prematuro imediato ainda é manejável. A complexidade aumenta em estágios avançados e em situações como colo uterino curto, o que reforça a importância de encaminhar a gestante a um centro especializado assim que o diagnóstico é confirmado.
Como a ablação é realizada
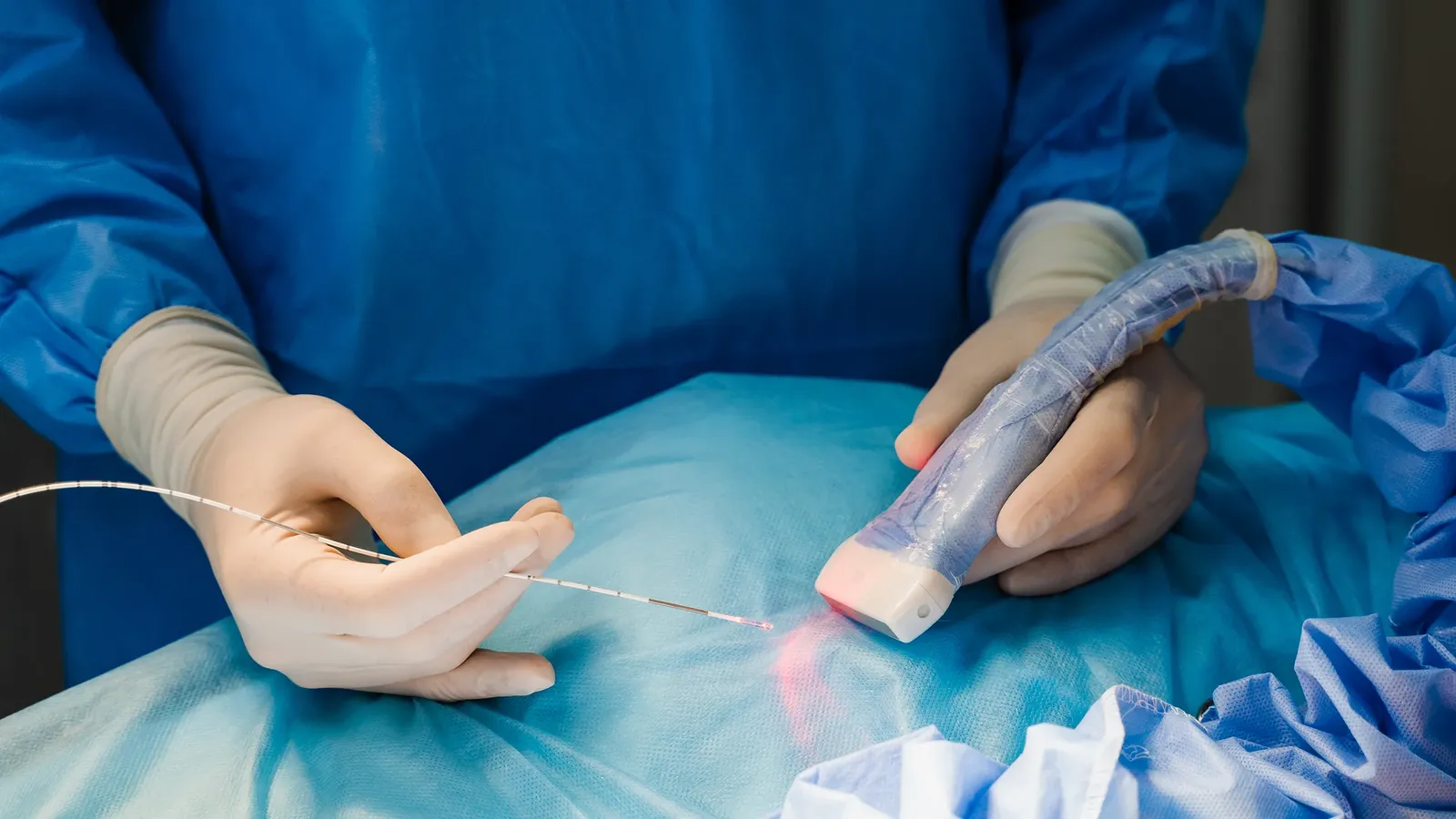
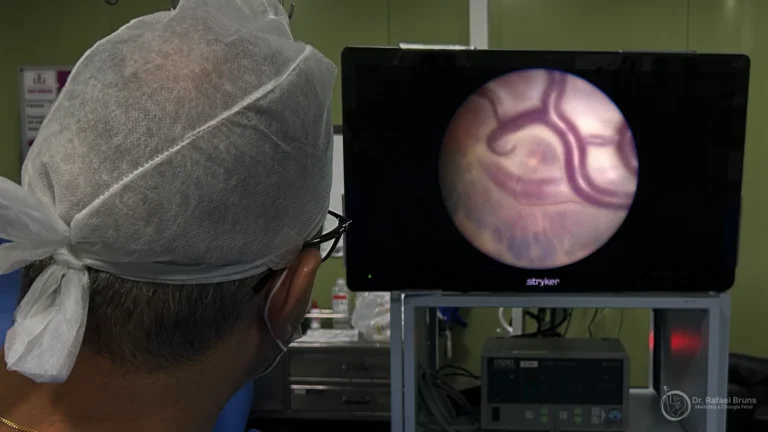
Por uma pequena incisão no abdômen da gestante, o cirurgião introduz um fetoscópio — câmera de fibra óptica de poucos milímetros — até a cavidade amniótica, guiado por ultrassom contínuo. A superfície da placenta é inspecionada, as anastomoses são identificadas e cada uma é coagulada com o laser, uma a uma, sob visão direta.
A anestesia é local ou peridural — anestesia geral raramente é necessária. O tempo cirúrgico médio é de 60 a 90 minutos. A internação costuma ser breve, com retorno às atividades habituais em cerca de duas a três semanas. O procedimento não interfere no tipo de parto nem na fertilidade futura.
Técnica de Solomon
Após a coagulação seletiva de cada anastomose, a técnica de Solomon acrescenta uma linha contínua de ablação ao longo de todo o equador vascular da placenta — dividindo-a funcionalmente ao meio e separando de forma definitiva as duas circulações fetais.
O Prof. Dick Oepkes, um dos criadores da técnica no Leiden University Medical Center, contou essa história durante o treinamento em cirurgia fetal a laser que realizei em Leiden em 2015: o nome é uma referência direta ao Rei Salomão — o monarca bíblico que, diante de duas mães disputando o mesmo filho, ameaçou dividir a criança ao meio para revelar a verdade. Na técnica, a linha de laser divide a circulação placentária ao meio — na tentativa de salvar os dois bebês.
Validada em ensaio clínico randomizado publicado no Lancet em 2014 (Slaghekke et al.), essa abordagem reduz significativamente a recorrência da síndrome e a ocorrência de sequência anemia-policitemia pós-laser — complicações causadas por anastomoses residuais de pequeno calibre que escapam à coagulação seletiva. Gestações tratadas com a técnica de Solomon têm maior sobrevida de ambos os fetos em comparação à coagulação seletiva isolada, embora também estejam associadas a parto em idade gestacional ligeiramente mais precoce.
Indicações e contraindicações
A ablação a laser é indicada quando há diagnóstico confirmado de STFF com progressão da doença — especialmente a partir do estágio II — dentro da janela de 16 a 26 semanas. O procedimento também é considerado em estágios I com características de alto risco de progressão, a critério do especialista.
Situações que podem contraindicar o procedimento incluem gestação acima de 26 semanas, ruptura prematura de membranas, trabalho de parto em curso, infecção uterina ativa ou malformações fetais graves que comprometem o prognóstico. A decisão é sempre individualizada, com avaliação por equipe especializada em cirurgia fetal e consentimento informado da gestante.
Resultados e complicações
Sem tratamento, a mortalidade de um ou ambos os fetos na STFF grave pode atingir 90–95%. Com a ablação a laser, a sobrevida de ao menos um gemelar chega a 76% (Senat 2004, NEJM). Séries mais recentes com a técnica de Solomon relatam sobrevida de ambos os fetos em torno de 70%.
O acompanhamento por ultrassom semanal após o procedimento é padrão — para monitorar a resolução da síndrome e identificar complicações precoces.
As principais complicações incluem:
- Ruptura prematura de membranas: a mais frequente, ocorrendo em até 28% dos casos
- Sequência anemia-policitemia (TAPS) pós-laser: causada por anastomoses residuais de pequeno calibre
- Recorrência da síndrome: menos comum com a técnica de Solomon
- Prematuridade e restrição de crescimento fetal: podem ocorrer mesmo após o tratamento
Sequelas neurológicas nos bebês podem ocorrer — por instabilidade circulatória durante a doença ou por complicações da prematuridade. O acompanhamento do desenvolvimento após o nascimento é parte essencial do cuidado, e centros de referência em cirurgia fetal oferecem esse seguimento de forma integrada. O sucesso do procedimento está diretamente ligado à experiência da equipe e à infraestrutura do centro onde é realizado.
- Perda de líquido amniótico
- Contrações frequentes
- Redução ou ausência de movimentos fetais
- Sangramento vaginal ou febre
Perguntas frequentes
Referências
- Senat MV, Deprest J, Boulvain M, et al. Endoscopic laser surgery versus serial amnioreduction for severe twin-to-twin transfusion syndrome. N Engl J Med. 2004;351(2):136-144.
- Slaghekke F, Lopriore E, Lewi L, et al. Fetoscopic laser coagulation of the vascular equator versus selective coagulation for twin-to-twin transfusion syndrome: an open-label randomised controlled trial. The Lancet. 2014;383(9935):2144-2151.
- ISUOG — diretrizes para acompanhamento de gestações gemelares monocoriônicas (consultar versão vigente).
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.