Medicina Fetal
Quando o médico pede um “Doppler” na gestação, a reação mais comum é uma mistura de curiosidade e estranheza: “Mas eu não acabei de fazer um ultrassom?” A confusão faz sentido. O Doppler é parte do ultrassom — mas avalia algo que a imagem convencional não consegue mostrar: o movimento do sangue dentro dos vasos.
Importante: As informações deste artigo têm caráter educativo. Cada gestação tem características próprias, e a interpretação dos achados do Doppler depende do contexto clínico completo. Se você recebeu um resultado que gerou dúvida, a avaliação com um especialista em medicina fetal é o próximo passo indicado.
O que é o Doppler — e o que o diferencia do ultrassom convencional
O ultrassom obstétrico convencional produz imagens de estruturas — o bebê, a placenta, o cordão, o líquido amniótico. Você vê a anatomia. O Doppler acrescenta uma camada a isso: ele detecta o movimento das células do sangue e calcula a velocidade e a direção do fluxo dentro de um vaso específico.
Existem dois tipos principais usados em obstetrícia, frequentemente combinados no mesmo exame:
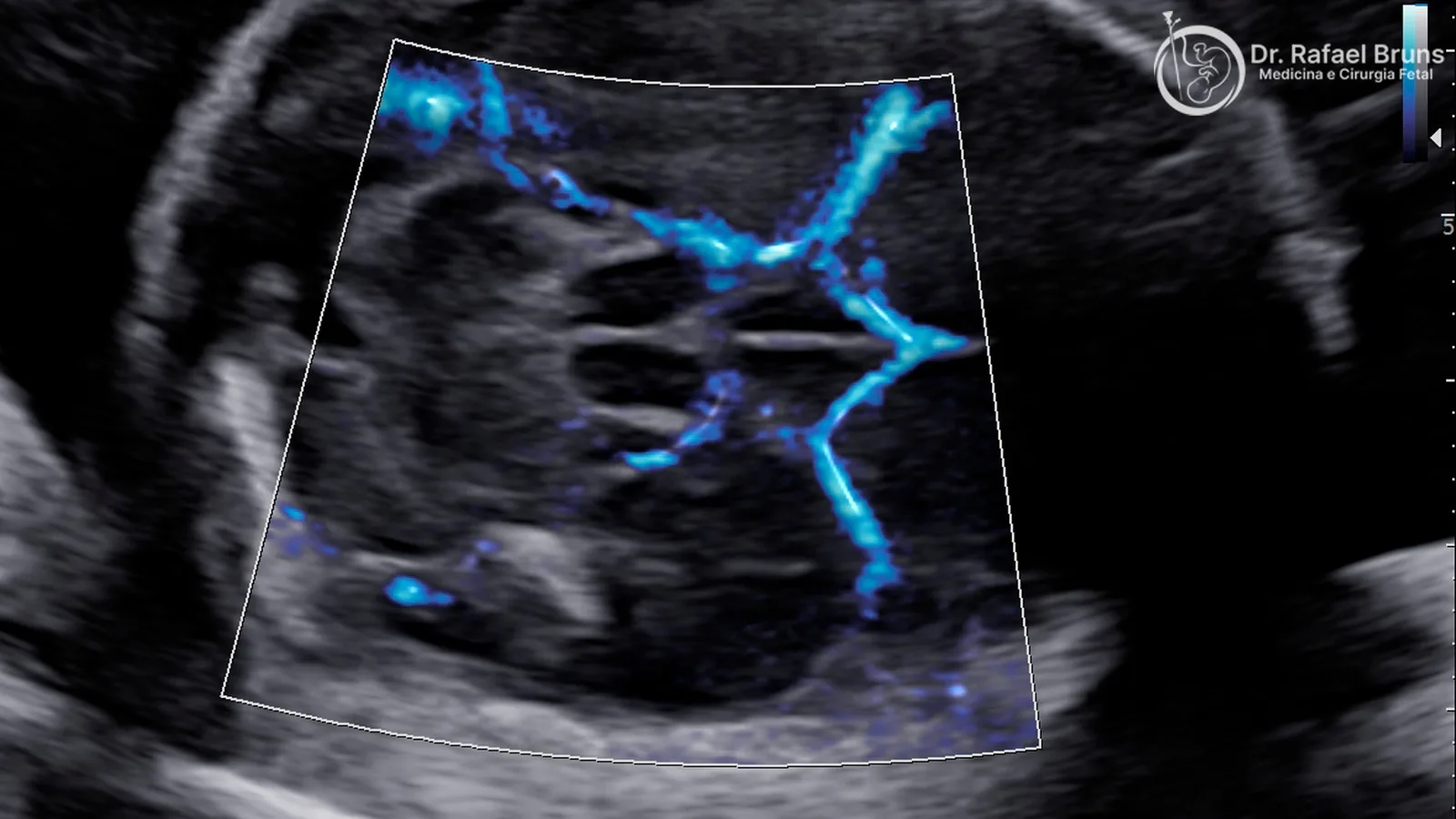
Doppler colorido (ou color Doppler): mapeia o fluxo em toda uma região ao mesmo tempo, colorindo os vasos conforme a direção do sangue — vermelho para um sentido, azul para o outro. Ele é fundamental para localizar vasos, identificar estruturas cardíacas fetais, avaliar o cordão umbilical e orientar a medição espectral. No exame do coração fetal, o Doppler colorido permite visualizar como o sangue se move pelas câmaras e válvulas com precisão impossível de obter só com a imagem em escala de cinza.
Doppler espectral: depois de identificar um vaso com o Doppler colorido, o especialista posiciona uma “janela” de medição nele e obtém uma curva — chamada de onda de velocidade de fluxo — que mostra exatamente como a velocidade do sangue varia durante os ciclos cardíacos. É dessa curva que se calculam os índices clínicos: o índice de pulsatilidade (IP) — a variação entre o pico e o vale de velocidade, dividida pela média — e o pico de velocidade sistólica, entre outros parâmetros.
As artérias avaliadas e o que cada uma revela
Cada vaso que o Doppler pode medir traz uma informação diferente sobre a saúde da gestação. Não se trata de um único exame com um único número — são múltiplas janelas para diferentes aspectos do funcionamento placentário e fetal.
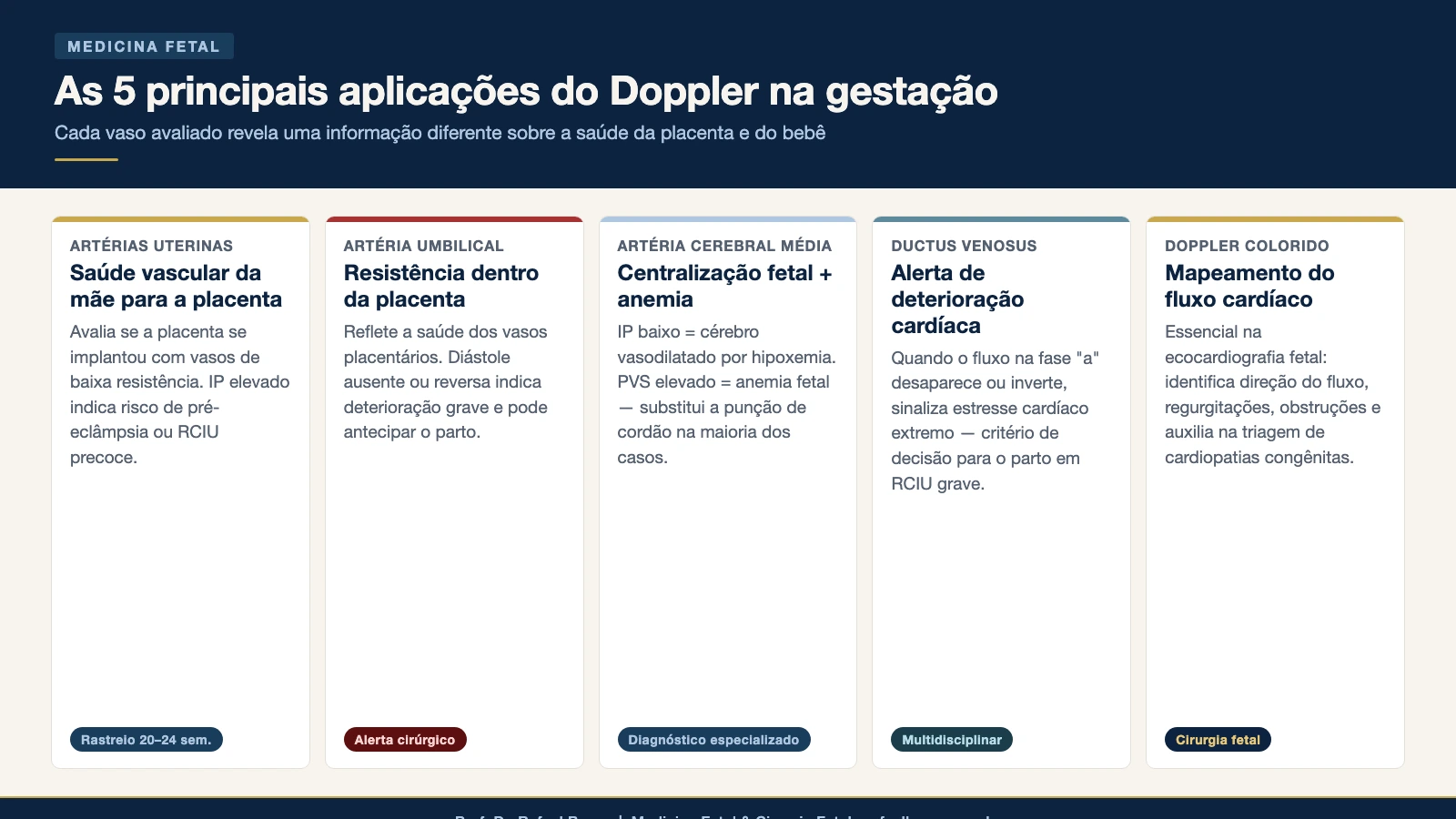
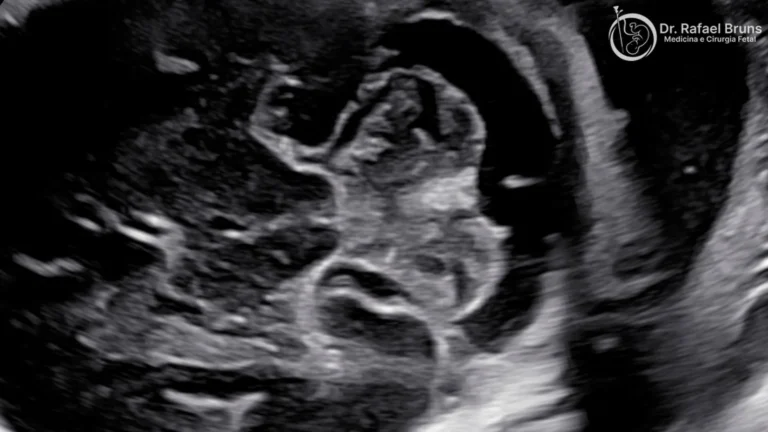
Artérias uterinas: a saúde vascular da mãe para a placenta
As artérias uterinas — dois vasos que alimentam o útero com sangue materno — são avaliadas, em geral, entre 20 e 24 semanas de gestação. Nesse período, a placenta já deve ter remodelado esses vasos para garantir um fluxo farto e de baixa resistência.
Quando o IP das artérias uterinas permanece elevado — indicando que os vasos conservam alta resistência ao fluxo — isso sinaliza que a implantação placentária foi inadequada. Esse achado está associado a risco aumentado de pré-eclâmpsia, de restrição de crescimento fetal precoce e de descolamento prematuro de placenta. O exame de artérias uterinas não diagnostica essas complicações — mas identifica gestações que merecem vigilância mais próxima.
Artéria umbilical: a resistência dentro da placenta
O cordão umbilical contém uma veia e duas artérias. O Doppler da artéria umbilical reflete a resistência dentro dos vasos placentários — a saúde do “lado fetal” da placenta.
Em uma placenta funcionando bem, há fluxo progressivo e contínuo ao longo de todo o ciclo cardíaco, inclusive na diástole — o momento de “repouso” entre os batimentos. Quando a placenta começa a se deteriorar, os vasos ficam mais resistentes: a velocidade diastólica cai, até que o fluxo se ausenta no fim da diástole (ausência de diástole) e, nos casos mais graves, inverte (diástole reversa). Cada um desses estágios tem implicações clínicas concretas para o momento ideal de nascimento.
Artéria cerebral média: centralização e anemia fetal
A artéria cerebral média (ACM) — principal artéria que irriga o cérebro do bebê — é provavelmente o vaso fetal mais importante que o Doppler avalia. Ela fornece duas informações clinicamente distintas, medidas de formas diferentes.
Índice de pulsatilidade da ACM — centralização fetal: quando o bebê sofre com pouco oxigênio por causa de uma placenta insuficiente, o organismo redistribui o fluxo de sangue para proteger os órgãos vitais — o coração e o cérebro recebem prioridade. Isso se traduz numa queda do IP da ACM, chamada de centralização fetal ou “brain sparing”. A razão entre o IP da ACM e o IP da artéria umbilical — a razão cerebro-placentária (CPR, do inglês cerebroplacental ratio) — é ainda mais sensível a essa redistribuição do que cada índice separado.
Pico de velocidade sistólica da ACM — rastreio de anemia fetal: essa é uma aplicação completamente diferente, que a maioria das pessoas não conhece. Quando o bebê está anêmico, o sangue fica “mais fluido” — com menos glóbulos vermelhos — e o coração fetal bombeia mais rápido para compensar. Esse aumento de velocidade pode ser medido na ACM. O pico de velocidade sistólica (PVS) da ACM — expresso como múltiplo da mediana (MoM) para a idade gestacional — é o principal método não invasivo para detectar e monitorar anemia fetal moderada e grave.
Um estudo multicêntrico publicado no New England Journal of Medicine por Mari et al. em 2000 foi o marco dessa aplicação: em 111 fetos de gestantes com aloimunização por anticorpos eritrocitários — a principal causa de anemia fetal imune — um PVS-ACM acima de 1,5 vezes a mediana detectou todos os casos de anemia moderada ou grave, com uma taxa de falso-positivo de apenas 12%. Esse resultado eliminou, na maioria dos casos, a necessidade de punções diretas no cordão para coletar sangue fetal apenas para diagnóstico.
Hoje, o PVS-ACM é padrão no monitoramento de gestações com incompatibilidade Rh e outros anticorpos eritrocitários, com hidropsia fetal de causa imune, e em gestações gemelares monocoriônicas onde se suspeita de TAPS — a síndrome de anemia-policitemia entre gêmeos (TAPS, sequência anemia-policitemia), uma complicação específica de gêmeos que compartilham a mesma placenta.
Ducto venoso: o sinal de alerta cardíaco
O ducto venoso é um vaso curto e estreito pelo qual o sangue oxigenado proveniente da placenta chega ao coração do feto. Sua curva de velocidade, em condições normais, apresenta fluxo progressivo em todas as fases do ciclo — inclusive na fase “a”, quando o átrio se contrai.
Quando o coração fetal está sob grande estresse por hipoxemia grave, o fluxo na fase “a” do ducto venoso pode desaparecer ou até se inverter. Isso indica deterioração cardiovascular avançada e orienta a equipe médica sobre o momento crítico para o parto prematuro — mesmo diante de um bebê muito pequeno — antes que o dano se torne irreversível.
O ducto venoso é avaliado especialmente nas restrições de crescimento fetal precoces e graves, onde serve como um dos critérios de decisão para o parto segundo protocolos internacionais como o estudo TRUFFLE.
Doppler color no coração fetal: uma janela para a ecocardiografia
Além dos vasos, o Doppler colorido é indispensável na avaliação do coração fetal. Em uma ecocardiografia fetal completa, ele é usado para:
- Confirmar a direção do fluxo nas câmaras cardíacas e grandes vasos
- Identificar regurgitações valvares — quando uma válvula não fecha corretamente e o sangue reflui
- Detectar obstruções ao fluxo em aorta ou artéria pulmonar
- Visualizar o fluxo nas veias pulmonares
- Demonstrar as conexões entre ventrículos e grandes artérias em cardiopatias complexas
- Localizar comunicações anormais entre câmaras — como grandes defeitos no septo
Na triagem do morfológico do segundo trimestre, o Doppler colorido nas vias de saída e na visão de três vasos aumenta significativamente a capacidade de detectar cardiopatias congênitas que a imagem em escala de cinza pode deixar passar — incluindo transposição de grandes artérias, coarctação de aorta e estenoses valvares.
“Quando o bebê está anêmico, o sangue fica mais fluido — e o coração fetal bombeia mais rápido para compensar. Esse aumento de velocidade pode ser medido na artéria cerebral média.”
O que acontece no dia do exame
O Doppler obstétrico não exige nenhuma preparação especial — não há necessidade de jejum, hidratação prévia com grandes volumes de água ou qualquer medicação. O exame é realizado da mesma forma que o ultrassom convencional: você se deita, expõe o abdome e o especialista aplica gel e o transdutor.
O que muda é o tempo de realização: para um Doppler completo — artérias uterinas, umbilical, cerebral média e ducto venoso, quando indicado — o exame costuma durar de 30 a 60 minutos, dependendo da posição do bebê e de quantas janelas precisam ser avaliadas.
Você vai ver na tela imagens coloridas dos vasos — vermelho e azul mapeando o fluxo — e ouvir o som característico do Doppler, que varia conforme a velocidade do sangue em cada vaso. Para cada medição espectral, é necessário que o bebê esteja relativamente tranquilo e que não haja movimentação excessiva, pois isso afeta a leitura. Em alguns casos, especialmente no terceiro trimestre, pode ser necessário aguardar um momento mais calmo do bebê.
Os resultados são interpretados no contexto da sua gestação como um todo: a idade gestacional, o peso estimado do bebê, o histórico obstétrico e os achados anteriores. Um índice elevado em um vaso raramente é avaliado isoladamente — a combinação de múltiplos parâmetros é o que orienta as decisões.
Quando o Doppler é indicado
O Doppler não é parte do pré-natal rotineiro em todas as gestações — ele é solicitado quando há indicações específicas. As mais comuns incluem:
Para avaliação da função placentária e do crescimento fetal:
- Bebê com peso estimado abaixo do percentil esperado para a idade gestacional
- Suspeita ou diagnóstico de restrição de crescimento fetal (RCIU)
- Hipertensão arterial na gestação — incluindo pré-eclâmpsia
- Diabetes gestacional de difícil controle
- Doenças autoimunes maternas que afetam a placenta
Para monitoramento de gestações gemelares:
- Gêmeos monocoriônicos — que compartilham a mesma placenta — requerem Doppler seriado para rastrear síndrome de transfusão feto-fetal (STFF) e TAPS
- Discordância de crescimento significativa entre os gêmeos
Para investigação de anemia fetal:
- Gestantes com incompatibilidade Rh ou outros anticorpos eritrocitários (aloimunização)
- Hidropsia fetal de possível causa imune
- Suspeita de TAPS em gêmeos monocoriônicos
Para avaliação cardíaca:
- Suspeita de cardiopatia congênita no morfológico
- Arritmias fetais detectadas na ausculta ou no morfológico
- Translucência nucal aumentada — associada a risco aumentado de cardiopatia
QUANDO O DOPPLER MERECE AVALIAÇÃO ESPECIALIZADA
- O Doppler foi pedido mas você não entendeu o que os números significam para a sua gestação
- Há discordância entre o resultado do Doppler e o que o médico que acompanha sua gestação descreveu
- O bebê está abaixo do peso esperado e o Doppler ainda não foi feito
- Você tem incompatibilidade sanguínea e nunca fez o PVS-ACM
- Gestação gemelar monocoriônica sem Doppler no protocolo de acompanhamento
- Suspeita de cardiopatia e o Doppler colorido não foi realizado junto com o exame morfológico
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.

Perguntas frequentes
Referências
- Mari G, et al. Noninvasive diagnosis by Doppler ultrasonography of fetal anemia due to maternal red-cell alloimmunization. Collaborative Group for Doppler Assessment of the Blood Velocity in Anemic Fetuses. N Engl J Med. 2000;342(1):9–14.
- Lees CC, Stampalija T, Baschat AA, et al. ISUOG Practice Guidelines: diagnosis and management of small-for-gestational-age fetus and fetal growth restriction. Ultrasound Obstet Gynecol. 2020;56(2):298–312.
- Freud LR, Simpson LL. Fetal cardiac screening: 1st trimester and beyond. Prenat Diagn. 2024;44(6-7):679–687.
- Bilardo CM, Hecher K, Visser GHA, et al. Severe fetal growth restriction at 26–32 weeks: key messages from the TRUFFLE study. Ultrasound Obstet Gynecol. 2017;50:285–290.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.