Medicina Fetal
Muitas gestantes chegam a essa palavra no meio de uma consulta de rotina. O médico olhou o histórico, viu uma ou mais cesarianas anteriores, identificou que a placenta está em posição baixa — e usou um termo que não estava no roteiro: acretismo. “Suspeita de acretismo.” “Precisamos avaliar melhor.”
Importante: Este artigo tem caráter educativo. Se você recebeu um laudo com suspeita de acretismo ou tem histórico de cesariana com placenta baixa, solicite avaliação com um especialista em medicina fetal para análise individualizada do seu caso.
O que é acretismo placentário
Durante uma gestação normal, a placenta se fixa na parede interna do útero de forma superficial. Ela apoia sobre uma camada de revestimento chamada decídua — o tecido que reveste o interior do útero na gravidez — sem penetrar a musculatura abaixo. Quando o trabalho de parto termina, a placenta se desgruda naturalmente e é expulsa.
No acretismo placentário — também chamado de placenta accreta spectrum (PAS) em inglês, ou espectro do acretismo placentário — esse descolamento não acontece. O tecido placentário ultrapassa a decídua e adere ou invade o miométrio, que é a camada muscular da parede uterina. O resultado: no momento do parto, a placenta não se solta. Tentar removê-la manualmente causa hemorragia maciça — uma das principais causas de mortalidade materna no mundo.
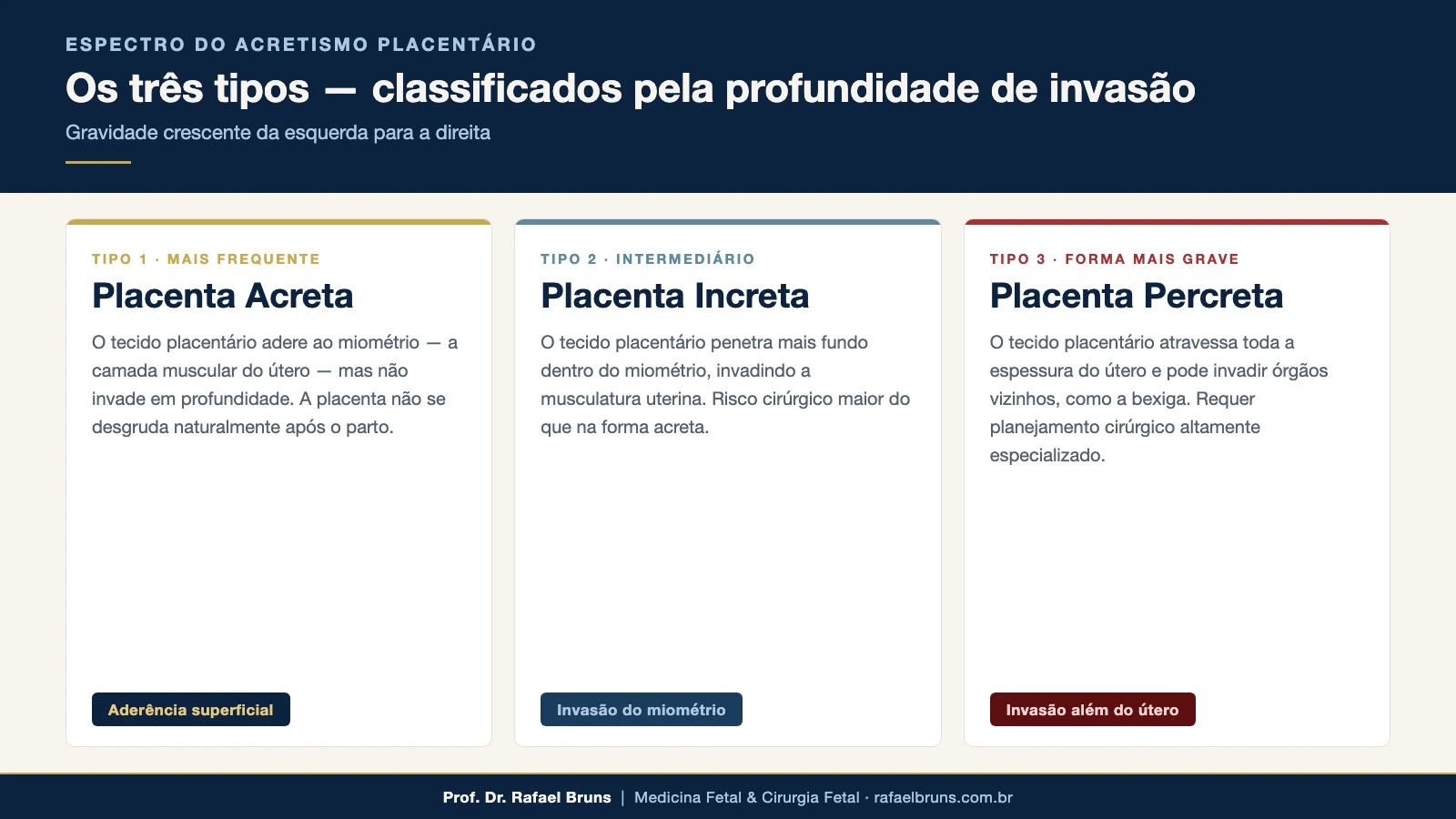
O espectro do acretismo inclui três formas, classificadas pela profundidade da invasão:
- Placenta acreta — a mais frequente. O tecido placentário adere ao miométrio, sem invadi-lo em profundidade.
- Placenta increta — a invasão é mais profunda, com o tecido penetrando dentro da musculatura uterina.
- Placenta percreta — a forma mais grave. O tecido placentário atravessa toda a espessura do útero, ultrapassando a serosa uterina (a membrana que reveste externamente o órgão) e, nos casos mais avançados, atingindo órgãos vizinhos como a bexiga.
A gravidade do quadro, o risco cirúrgico e o planejamento do parto dependem diretamente de qual dessas formas está presente — e é exatamente isso que o ultrassom especializado consegue identificar antes do nascimento.
Por que o acretismo acontece: a lógica da cicatriz
O mecanismo do acretismo tem uma explicação clara. A principal causa é a presença de uma cicatriz no útero — em geral, de uma cesariana anterior.
Em condições normais, o revestimento interno do útero (a decídua) funciona como uma camada de “solo fértil” onde a placenta se ancora superficialmente. Quando há uma cicatriz nessa parede, esse revestimento fica alterado ou ausente naquele ponto. Se a próxima placenta se implantar justamente sobre a área da cicatriz, ela não encontra o tecido de suporte normal — e penetra mais fundo, como se estivesse preenchendo um espaço onde a barreira protetora está ausente.
Esse é o motivo pelo qual o risco aumenta progressivamente com o número de cesarianas realizadas:
- Uma cesariana anterior: o risco de acretismo aumenta 4,5 vezes em relação a gestantes sem cirurgia uterina anterior
- Duas ou três cesarianas: risco crescente, especialmente na presença de placenta em posição baixa
- Quatro ou mais cesarianas: em casos com placenta prévia associada, a probabilidade de acretismo pode ultrapassar 60%
Esse dado explica por que a incidência de acretismo placentário cresceu nas últimas décadas — acompanhando, diretamente, o aumento global das taxas de parto por cesariana. O acompanhamento por um pré-natal de alto risco é fundamental para identificar precocemente esses casos.
Quem tem mais risco
O fator de risco mais importante é a combinação de dois elementos: histórico de cesariana e placenta localizada na parte baixa do útero.
Placenta prévia — quando a placenta cobre total ou parcialmente o orifício interno do colo uterino — é um fator de risco significativo por si só. Quando placenta prévia e cesariana prévia aparecem juntas, o risco de acretismo é substancialmente maior do que cada um isoladamente.
Outros fatores que aumentam o risco incluem:
- Cirurgias uterinas anteriores além da cesariana — curetagens, miomectomia (retirada cirúrgica de miomas)
- Idade materna acima de 35 anos
- Múltiplas gestações anteriores
É importante saber: o acretismo pode ocorrer mesmo sem placenta prévia, especialmente em gestantes com múltiplas cicatrizes uterinas. Por isso, toda gestante com história de cesariana merece avaliação cuidadosa da placenta durante o pré-natal — não apenas aquelas com placenta em posição baixa.

Como é diagnosticado: o papel decisivo do ultrassom pré-natal
O diagnóstico do acretismo placentário é feito pelo ultrassom — e a qualidade desse exame, realizado por profissional treinado em medicina fetal, faz diferença significativa na detecção precoce.
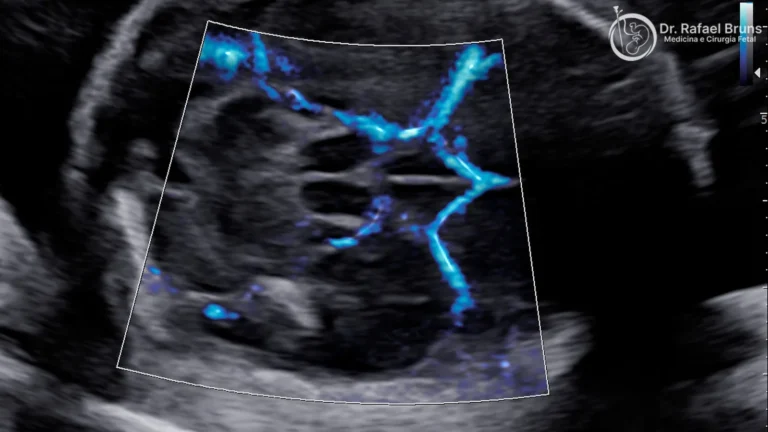
O exame busca sinais específicos de invasão anormal da placenta. Os principais marcadores ultrassonográficos incluem:
Lacunas placentárias — espaços irregulares e hipervascularizados dentro da placenta, que lhe dão um aspecto de “queijo suíço” ao ultrassom. A presença de lacunas numerosas e de grande diâmetro é um dos sinais mais sensíveis de acretismo.
Perda da zona clara retroplacentária — em gestações normais, existe uma faixa escura (hipoecogênica) entre a placenta e o miométrio, chamada de zona clara. Quando essa faixa desaparece, especialmente sobre a cicatriz de cesariana, é sinal de que a placenta está aderida ao músculo uterino.
Afinamento do miométrio — a camada muscular abaixo da placenta fica com menos de 1 mm — ou desaparece completamente — nas áreas de invasão.
Hipervascularização subplacentária ao Doppler colorido — o Doppler colorido é uma função do mesmo aparelho de ultrassom que mapeia o fluxo sanguíneo. Na presença de acretismo, há fluxo intenso e desorganizado entre a placenta e a parede uterina, com vasos que “cruzam” a interface de forma anormal.
Sinais de envolvimento de órgãos adjacentes — nos casos de placenta percreta, a placenta pode projetar-se em direção à bexiga, alterando o contorno desse órgão ao ultrassom.
Esses sinais não aparecem todos juntos em todo caso, e a interpretação correta depende da experiência do examinador, do equipamento utilizado e do contexto clínico completo — número de cesarianas, semana gestacional, posição exata da placenta.
O que acontece durante a avaliação especializada da placenta
Em gestantes com fator de risco para acretismo, a avaliação inclui ultrassom abdominal associado, quando indicado, a ultrassom transvaginal — este último mais preciso para avaliar a relação da placenta com o colo uterino e a cicatriz da cesariana. O Doppler colorido é acrescentado rotineiramente para mapeamento da vascularização na interface uteroplacentária.
O exame é realizado com a bexiga adequadamente preenchida para melhor visualização do segmento inferior do útero. Não há risco para o bebê — o ultrassom não usa radiação. A duração varia conforme a complexidade do caso, geralmente entre 30 e 60 minutos em avaliações especializadas.
A ressonância magnética (RM) não substitui o ultrassom no diagnóstico de acretismo — e não é necessária na maioria dos casos. Ela pode ser usada como complemento em situações específicas: placenta em posição posterior (onde o ultrassom tem menor alcance), suspeita de placenta percreta com envolvimento de outros órgãos, ou quando os achados ultrassonográficos são inconclusivos.
“A diferença entre descobrir o acretismo antes do parto e descobrir na hora do parto é enorme — e é exatamente para isso que o pré-natal especializado existe.”
O que o diagnóstico pré-natal muda
Descobrir o acretismo antes do parto não elimina o problema — mas transforma completamente o que é possível fazer.
O acretismo placentário não tem tratamento que reverta a aderência da placenta durante a gestação. O que a medicina faz é planejar o parto para que a hemorragia esperada seja manejada de forma controlada, com a equipe certa, no lugar certo, na hora certa.
Com diagnóstico precoce, é possível:
Planejar o momento do parto. As principais diretrizes internacionais recomendam o parto entre 34 e 37 semanas — antes que o trabalho de parto espontâneo ou o sangramento se instale, o que tornaria o procedimento emergencial.
Garantir a equipe adequada. O parto em casos de acretismo confirmado requer equipe multidisciplinar disponível: obstetra com experiência em cirurgia pélvica complexa, anestesista obstétrico, urologista, banco de sangue, protocolo de transfusão maciça e UTI. Isso só é possível em centros especializados — e só é possível garantir se o diagnóstico foi feito com antecedência.
Discutir as opções com a família. A histerectomia — retirada do útero junto com a placenta, sem tentar separar os dois — é a abordagem padrão nos casos de acretismo confirmado. É a conduta que mais reduz o risco de hemorragia catastrófica. Em casos selecionados de doença focal, técnicas de preservação uterina podem ser consideradas, sempre com discussão detalhada dos riscos.
Evitar a situação de emergência. Quando o acretismo é descoberto somente no momento do parto — porque não houve diagnóstico pré-natal — a tentativa de retirada manual da placenta pode desencadear sangramento incontrolável. A preparação prévia é o que diferencia um procedimento cirúrgico planejado de uma emergência.
QUANDO A AVALIAÇÃO ESPECIALIZADA DA PLACENTA É INDICADA
- Você tem uma ou mais cesarianas anteriores e a placenta está localizada na parte baixa do útero, ou o laudo menciona placenta prévia
- O laudo do ultrassom trouxe termos como “suspeita de acretismo”, “lacunas placentárias”, “perda da zona clara” ou “placenta próxima à cicatriz”
- Você tem placenta prévia confirmada — independentemente do número de cesarianas
- Você realizou cirurgia uterina anterior (curetagem, miomectomia) e a placenta está em posição anterior ou baixa
- Você teve diagnóstico de acretismo em gestação anterior
- Você está planejando engravidar novamente após múltiplas cesarianas e quer entender o risco antes de uma nova gestação
Atendimento especializado em Curitiba e Porto Alegre. Teleconsulta disponível para gestantes de qualquer estado.
Perguntas frequentes
Referências
- Pekar Zlotin M, Sharabi-Nov A, Meiri H, et al. Clinical-sonographic scores for the screening of placenta accreta spectrum: a systematic review and meta-analysis. Am J Obstet Gynecol MFM. 2024;6:101369.
- Giouleka S, Tsakiridis I, Chanioti ER, et al. Placenta Accreta Spectrum: A Comprehensive Review of Guidelines. Obstet Gynecol Surv. 2024;79(6):366–381.
- Peng X, Tan X, Wu Z. Prenatal ultrasound scoring in diagnosis and postpartum outcomes prediction for Placenta Accreta Spectrum (PAS): a systematic review. BMC Pregnancy Childbirth. 2024;24:846.
- Jauniaux E, Bhide A, Kennedy A, et al. FIGO consensus guidelines on placenta accreta spectrum disorders: prenatal diagnosis and screening. Int J Gynaecol Obstet. 2018;140:274–280.
- American College of Obstetricians and Gynecologists. Obstetric care consensus no. 7: placenta accreta spectrum. Obstet Gynecol. 2018;132:e259–e275.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.