Medicina Fetal
Receber um laudo com suspeita de mielomeningocele é um dos momentos mais difíceis de uma gestação. Este artigo explica como e quando o diagnóstico é feito no ultrassom, quais sinais o examinador procura e — principalmente — o que você deve fazer a seguir.

O que é mielomeningocele (em linguagem direta)
A mielomeningocele é um defeito de fechamento do tubo neural: existe uma abertura na coluna vertebral pela qual parte da medula espinhal e das meninges ficam expostas ao líquido amniótico. Esse contato prolongado com o líquido provoca dano progressivo ao tecido nervoso — e é exatamente esse caráter progressivo que torna o diagnóstico precoce tão importante.
O termo “espinha bífida” é frequentemente usado como sinônimo, mas tecnicamente abrange um espectro de condições. A mielomeningocele, também chamada de espinha bífida aberta ou spina bifida aperta, é a forma mais grave e mais comum encontrada nos centros de medicina fetal especializados.
O que influencia o prognóstico e as opções de tratamento não é só o diagnóstico em si, mas o conjunto de informações que o acompanha: nível provável da lesão, presença de sinais no sistema nervoso central (como ventriculomegalia e malformação de Chiari) e idade gestacional no momento em que o diagnóstico é confirmado.
Para entender o papel da cirurgia fetal na mielomeningocele e quais critérios definem a elegibilidade, acesse a página principal do tema no site.
Quando o diagnóstico pode aparecer: do primeiro ao segundo trimestre
Primeiro trimestre — sinais existem, mas nem sempre são vistos
O diagnóstico de mielomeningocele é possível ainda no primeiro trimestre, entre 11 e 14 semanas, mas não é universal — mesmo em centros experientes. Os sinais são indiretos e exigem um examinador treinado para reconhecê-los.
O principal marcador de primeiro trimestre é a translucência intracraniana (IT): em condições normais, o quarto ventrículo aparece como um espaço anecoico entre o tronco encefálico e o plexo coroide no plano sagital do crânio. Na mielomeningocele aberta, o escape de líquido cefalorraquidiano pelo defeito espinhal reduz a pressão ventricular, deslocando as estruturas posteriores — e o quarto ventrículo deixa de ser visualizado ou aparece obliterado.
Outros sinais de primeiro trimestre incluem diâmetro biparietal pequeno para a idade gestacional, desvio posterior do aqueduto de Sylvius e deslocamento dos plexos coroides. Esses achados são sutis e dependem muito da experiência do examinador e da qualidade do equipamento.
Segundo trimestre — o morfológico é onde a suspeita se consolida
O ultrassom morfológico do segundo trimestre realizado entre 18 e 24 semanas é o principal momento de identificação da mielomeningocele na rotina pré-natal. Nessa fase, a malformação de Chiari tipo II — a alteração cerebral que acompanha virtualmente todos os casos de mielomeningocele aberta — já está suficientemente desenvolvida para ser reconhecida pelos sinais clássicos.
O que o ultrassom morfológico realmente avalia
O diagnóstico pré-natal de mielomeningocele raramente começa pela coluna. Começa pelo crânio.
Sinais indiretos — o que o cérebro mostra
Quando existe um defeito aberto na coluna, o escape contínuo de líquido cefalorraquidiano reduz a pressão dentro do sistema ventricular. Isso provoca deslocamento das estruturas posteriores do crânio para baixo — em direção ao forame magno e ao canal cervical. Esse conjunto de alterações é chamado de malformação de Chiari tipo II e está presente em praticamente todos os fetos com mielomeningocele aberta.
No ultrassom, essa malformação se manifesta em três sinais clássicos:
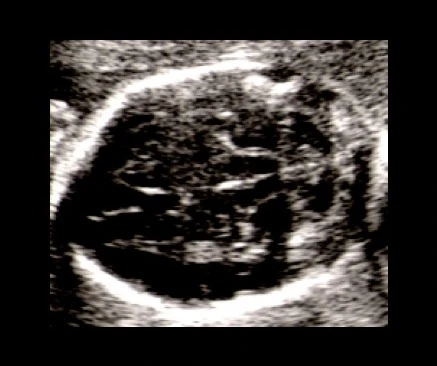
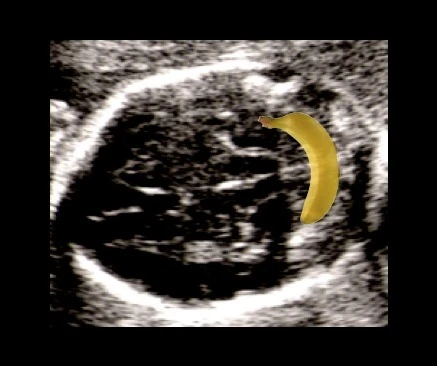
Sinal da banana: o cerebelo, normalmente redondo, assume uma curvatura em forma de banana porque seus hemisférios são puxados para baixo. A cisterna magna deixa de ser visualizada. É o sinal de maior sensibilidade para mielomeningocele — aparece em 72 a 100% dos casos antes de 24 semanas. Após 24 semanas, o cerebelo pode desaparecer completamente do campo de visão (deslocamento total para o canal cervical), o que também é um sinal importante.
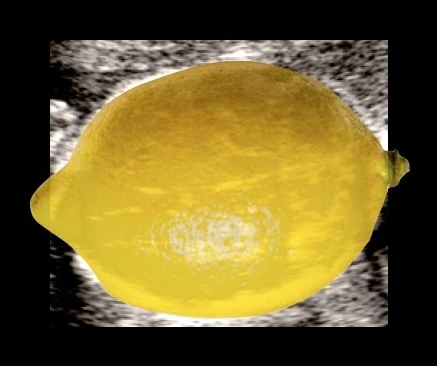
Sinal do limão: os ossos frontais do crânio assumem uma concavidade bilateral, dando ao crânio uma silhueta em forma de limão na imagem axial. Presente em 53 a 100% dos casos no segundo trimestre, mas tende a desaparecer após 24 semanas à medida que os ossos do crânio se ossificam.
Ventriculomegalia: o deslocamento das estruturas posteriores obstrui parcialmente a circulação do líquido cefalorraquidiano, resultando em dilatação dos ventrículos laterais. Está presente em 45 a 89% dos casos. Sua presença e magnitude têm implicação prognóstica — influenciam, por exemplo, a probabilidade de necessidade de derivação ventricular após o nascimento.
Outros sinais menos conhecidos mas igualmente relevantes incluem: cabeça pequena para a idade gestacional (perímetro cefálico abaixo do esperado) e, em alguns casos, corpo caloso alterado.
Clique nos botões acima para alternar entre o ultrassom normal, o sinal da banana (cerebelo) e o sinal do limão (formato do crânio).

Sinais diretos — o defeito na coluna
Depois de identificar os sinais cranianos, o examinador direciona a avaliação para a coluna vertebral. O que se procura é:
- Descontinuidade dos elementos posteriores da coluna na região lombar ou lombossacra
- Cisto ou abaulamento de tecidos moles na região do defeito
- Ausência da cobertura de pele sobre a lesão
Aqui está o ponto mais importante da experiência clínica: a coluna nem sempre é fácil de avaliar. A posição fetal, a localização posterior do feto, a quantidade de líquido amniótico e as características da parede abdominal materna podem dificultar muito a visualização direta da lesão. Por isso, os sinais cranianos — especialmente a malformação de Chiari — são frequentemente mais confiáveis do que a visualização direta do defeito espinhal.
O erro diagnóstico mais comum que recebo no consultório
Atendo regularmente pacientes encaminhadas com um diagnóstico de “hidrocefalia“ ou de “agenesia do cerebelo” — e que, na reavaliação, têm mielomeningocele.
Como isso acontece? O examinador identifica os ventrículos dilatados e anota “hidrocefalia” ou nota a ausência de cerebelo visível e registra “agenesia do cerebelo” — sem perceber que esses achados são, na verdade, consequências da malformação de Chiari tipo II causada por um defeito espinhal que não foi visualizado.
O cerebelo “ausente” não foi retirado pelo corpo — ele foi deslocado para baixo, para o canal cervical, puxado pelo escape de líquido cefalorraquidiano através da abertura na coluna. E a hidrocefalia, nesse contexto, não é primária: é uma consequência da obstrução ao fluxo do líquido causada pelo deslocamento das estruturas do tronco encefálico.
Isso não é uma crítica ao examinador de rotina — é uma limitação real do rastreamento morfológico não especializado. O morfológico de triagem serve para sinalizar que algo merece investigação. O passo seguinte é uma avaliação direcionada com examinador experiente na condição específica.
Se você chegou até aqui com um laudo de hidrocefalia, ventriculomegalia ou alteração do cerebelo sem explicação, considere buscar uma segunda opinião em medicina fetal antes de qualquer decisão.
Por que o tempo importa: a lesão é progressiva
Esta é talvez a informação mais importante para quem acaba de receber o diagnóstico.
A lesão na medula espinhal causada pela mielomeningocele não é estática. O contato da medula exposta com o líquido amniótico causa dano progressivo e contínuo ao longo da gestação. A lesão que existe hoje é maior do que a que existia na semana passada — e, sem intervenção, será maior ainda na próxima semana.
Isso tem uma implicação direta: quanto mais precocemente o diagnóstico é confirmado e a avaliação para cirurgia fetal é realizada, mais tecido nervoso pode ser preservado. A janela de elegibilidade para cirurgia fetal de mielomeningocele — seja a cirurgia aberta ou a fetoscópica — é restrita ao período entre 19 e 27 semanas de gestação. Se esse período passa sem avaliação, a opção cirúrgica fetal deixa de existir.
O estudo MOMS (Adzick NS et al., N Engl J Med 2011), que estabeleceu a base científica da cirurgia fetal para mielomeningocele, demonstrou que a correção pré-natal pode reduzir a necessidade de derivação ventricular e melhorar os desfechos motores — mas apenas em casos selecionados e dentro da janela gestacional adequada. Para compreender o que o estudo MOMS provou, leia o artigo mielomeningocele: o que a cirurgia pré-natal pode mudar.
A urgência, portanto, não é para tomar uma decisão em pânico — mas para iniciar a avaliação com uma equipe especializada o mais cedo possível, de modo a ter tempo de entender as opções antes que a janela gestacional se feche.
“A lesão na medula causada pela mielomeningocele não é estática. O contato da medula exposta com o líquido amniótico causa dano progressivo e contínuo. A lesão de hoje é maior do que a da semana passada.”
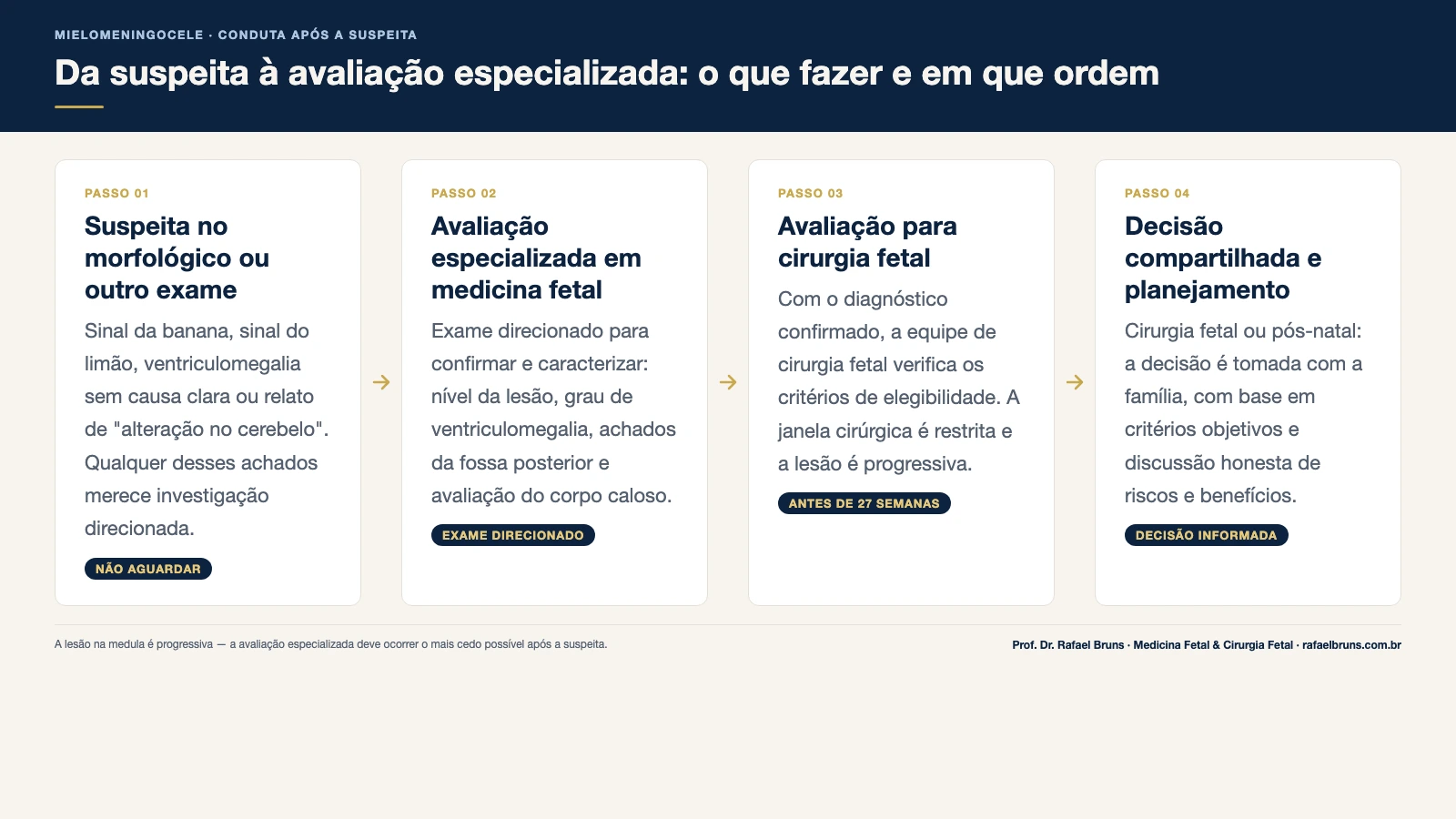
Quais são os próximos passos após a suspeita
1. Confirmar e caracterizar o diagnóstico
O morfológico de triagem levanta a suspeita. A confirmação e a caracterização detalhada exigem um exame direcionado realizado por especialista em medicina fetal com experiência em malformações do sistema nervoso central.
Esse exame inclui avaliação detalhada do crânio e do cérebro — com atenção especial para a fossa posterior, o grau de ventriculomegalia, o corpo caloso e a neurossonografia fetal — além de avaliação sistemática da coluna para identificar o nível da lesão.
2. Avaliação por equipe especializada em cirurgia fetal
Uma vez confirmado o diagnóstico, a etapa seguinte é a avaliação em um centro com experiência em cirurgia fetal para mielomeningocele. Essa avaliação inclui a verificação dos critérios de elegibilidade para intervenção fetal. Não existe uma decisão padronizada que sirva para todos os casos. A avaliação é individual.
3. Entender a relação entre mielomeningocele e hidrocefalia
Um dos temas que mais gera dúvida nas famílias é a relação entre mielomeningocele e hidrocefalia. A dilatação ventricular presente no pré-natal é frequentemente uma consequência da malformação de Chiari. Para entender em detalhe essa relação e o papel da derivação ventricular, leia o artigo mielomeningocele e hidrocefalia.
4. Planejar o acompanhamento e o parto
Mesmo nos casos em que a cirurgia fetal não for indicada ou não for a escolha da família, o diagnóstico pré-natal organiza e melhora o cuidado pós-natal. Saber previamente do diagnóstico permite planejar o local do parto (hospital com equipe neonatal especializada), alinhar a equipe multidisciplinar e antecipar os cuidados necessários para o recém-nascido.
Quando procurar avaliação especializada
⚠ PROCURE AVALIAÇÃO ESPECIALIZADA SE
- O morfológico ou outro exame identificou ventriculomegalia sem causa explicada
- O laudo menciona alteração do cerebelo, malformação de Chiari ou ausência do cerebelo
- Há suspeita de espinha bífida ou defeito no fechamento do tubo neural
- O laudo menciona sinal da banana ou sinal do limão no crânio fetal
- Você recebeu um diagnóstico de hidrocefalia fetal e quer confirmação ou segunda opinião
- A suspeita foi levantada e você ainda não conversou com uma equipe de cirurgia fetal
- Você está em outra cidade e quer avaliação antes de se deslocar
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.
Perguntas frequentes
Referências
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004.
- Kunpalin Y, Richter J, Mufti N, et al. Cranial findings detected by second-trimester ultrasound in fetuses with myelomeningocele: a systematic review. BJOG. 2021;128(2):366-375.
- Sepulveda W, Wong AE, Sepulveda F, et al. Prenatal diagnosis of spina bifida: from intracranial translucency to intrauterine surgery. Childs Nerv Syst. 2017;33(7):1083-1099.
- Upasani VV, Ketwaroo PD, Estroff JA, et al. Prenatal diagnosis and assessment of congenital spinal anomalies: review for prenatal counseling. World J Orthop. 2016;7(7):406-417.
- Salomon LJ, Alfirevic Z, Berghella V, et al. ISUOG Practice Guidelines (updated): performance of the routine mid-trimester fetal ultrasound scan. Ultrasound Obstet Gynecol. 2022;59(6):840-856.
- Chaoui R, Benoit B, Mitkowska-Wozniak H, et al. Assessment of intracranial translucency (IT) in the detection of spina bifida at the 11-13-week scan. Ultrasound Obstet Gynecol. 2009;34(3):249-252.
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Para teleconsulta, aplica-se a Resolução CFM 2.314/2022.