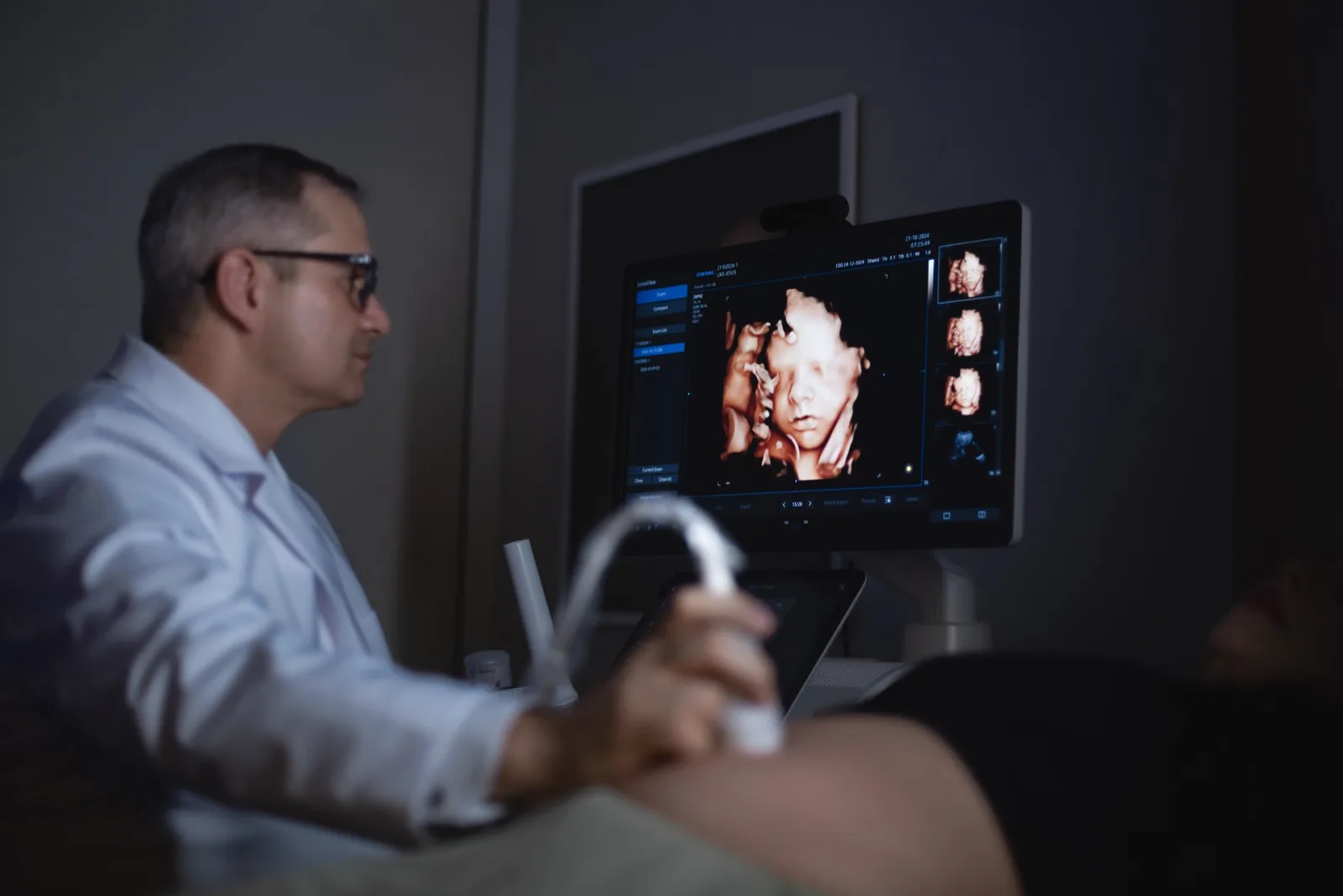
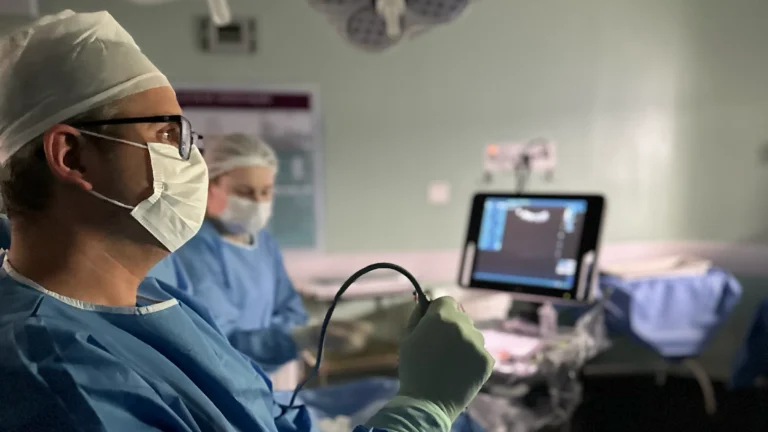
Cirurgia Fetal · Procedimento EXIT
Receber o diagnóstico de um tumor cervical fetal ou de uma obstrução das vias aéreas muda o tom de tudo que vem depois. A gestação continua — mas o parto deixa de ser um evento esperado para se tornar uma incógnita que ninguém sabe exatamente como descrever. A maior preocupação que as famílias trazem para a consulta não é a cirurgia em si. É uma pergunta muito mais imediata: o bebê vai conseguir respirar ao nascer?
“O bebê não nasce antes de estar pronto para respirar. O EXIT cria a janela de tempo para que a equipe garanta a via aérea — antes do cordão ser clampeado.”
O que é o procedimento EXIT
O procedimento EXIT — sigla em inglês para Ex Utero Intrapartum Treatment, ou tratamento ex-útero intraparto — existe exatamente para responder à pergunta sobre a respiração do bebê de forma planejada, com tempo e com a equipe certa presente. Descrito pela primeira vez em 1997 por Mychaliska e colaboradores na Universidade da Califórnia, o EXIT se consolidou como um dos procedimentos mais sofisticados da cirurgia fetal — e, em centros especializados, pode ser realizado com segurança para a mãe e o bebê.
O EXIT não é uma cirurgia fetal no sentido tradicional — não é um procedimento realizado dentro do útero semanas antes do parto. É, na prática, uma extensão controlada do nascimento.
O que o torna diferente de um parto convencional é uma janela de tempo gerenciada: o bebê emerge parcialmente pelo útero aberto — a cabeça e o pescoço ficam acessíveis à equipe —, mas o cordão umbilical permanece intacto. Enquanto o cordão não é clampeado, a placenta continua fornecendo oxigênio ao feto. Isso dá à equipe — em geral entre 30 minutos e uma hora — para garantir a via aérea antes que o bebê precise respirar por conta própria.
Nessa janela, os especialistas realizam o que for necessário: intubação, traqueostomia ou remoção parcial de uma massa que esteja bloqueando a passagem de ar. Só depois disso — com a via aérea assegurada — o cordão é cortado e o bebê nasce de fato.
A segurança do EXIT vem justamente dessa lógica: o bebê não nasce antes de estar pronto para respirar. O que muitas famílias descobrem ao viver esse momento é que o parto havia sido minuciosamente ensaiado — cada etapa, cada especialista, cada segundo planejado com antecedência.
Quando o EXIT é indicado — e os diferentes tipos
O EXIT é reservado para situações em que o risco de colapso imediato das vias aéreas ao nascer é real e previsível. Com quase três décadas de uso clínico, a literatura especializada distingue quatro variantes conforme o que precisa ser feito durante a janela placentária:
EXIT to Airways — o cenário mais frequente. O objetivo é garantir a passagem de ar por intubação ou traqueostomia. As principais condições que levam a esse tipo são:
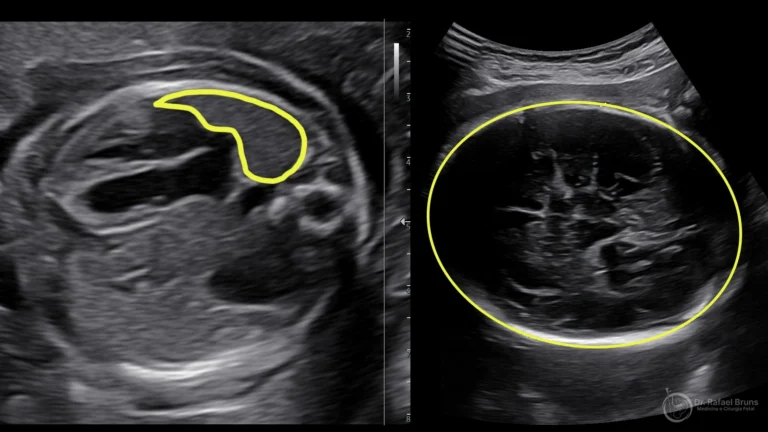
- Tumores cervicais volumosos — massas no pescoço ou na faringe do feto que comprimem ou deslocam a traqueia. Entre elas, o epignatus — um teratoma que se desenvolve a partir da região oral ou faríngea — é uma das indicações mais frequentes na prática do Dr. Rafael Bruns.
- Malformações linfáticas — segunda causa mais comum de tumores de partes moles neonatais; quando volumosas e cervicais, podem obstruir a via aérea no nascimento.
- CHAOS (Congenital High Airway Obstruction Syndrome, síndrome de obstrução congênita alta das vias aéreas) — condição em que a laringe ou traqueia se forma com estreitamento severo ou bloqueio completo. Sem a janela do EXIT, o nascimento seria incompatível com vida.
- Micrognathia grave — mandíbula muito pequena que causa colapso das vias aéreas superiores; reservado para os casos onde a intubação convencional é antecipada como inviável.
EXIT to Resection — o objetivo vai além da intubação: uma massa torácica ou cervical volumosa é parcialmente ou completamente removida durante a janela placentária, reduzindo a necessidade de cirurgia de emergência pós-natal.
EXIT to ECMO — em casos raros de malformações cardíacas ou diafragmáticas muito graves, a equipe implanta circulação extracorpórea (ECMO) antes do clampeamento do cordão. É a modalidade de maior complexidade, reservada a centros com cirurgia cardíaca pediátrica disponível.
EXIT to Separation — descrito em casos de gêmeos siameses com malformações associadas. A literatura divide-se sobre os resultados; a maioria dos centros prefere separação pós-natal planejada.

Na prática do Dr. Rafael Bruns: as indicações mais frequentes são tumores que bloqueiam as vias aéreas — como o epignatus — e fetos com hérnia diafragmática congênita que estavam com balão de oclusão traqueal. (O procedimento FETO e seus critérios estão descritos em detalhe no artigo sobre oclusão traqueal fetal.)
O que acontece no dia — roteiro do parto EXIT
O EXIT começa bem antes da sala de parto. Semanas antes, todos os envolvidos se reúnem para ensaiar cada etapa — quem entra na sala, em que ordem, o que cada um faz, qual o sinal para clampar o cordão.
O procedimento é realizado idealmente entre 35 e 37 semanas de gestação — janela que equilibra maturidade pulmonar fetal e segurança materna. Em casos de obstrução grave ou polidrâmnio significativo, pode ser antecipado para 30–34 semanas, com monitoramento neonatal mais intensivo.
No dia, a sequência é a seguinte:
A mãe recebe anestesia geral com relaxamento uterino profundo, obtido com agentes inalatórios em alta concentração. O feto recebe anestesia passivamente pelo cordão. Quando a mãe recebe anestesia regional, o bebê é sedado com uma injeção na coxa antes de ser parcialmente exteriorizado.
A cesariana é realizada pela equipe de obstetrícia. O útero é aberto com cuidado — a posição da placenta é identificada por ultrassom intraoperatório para evitá-la.
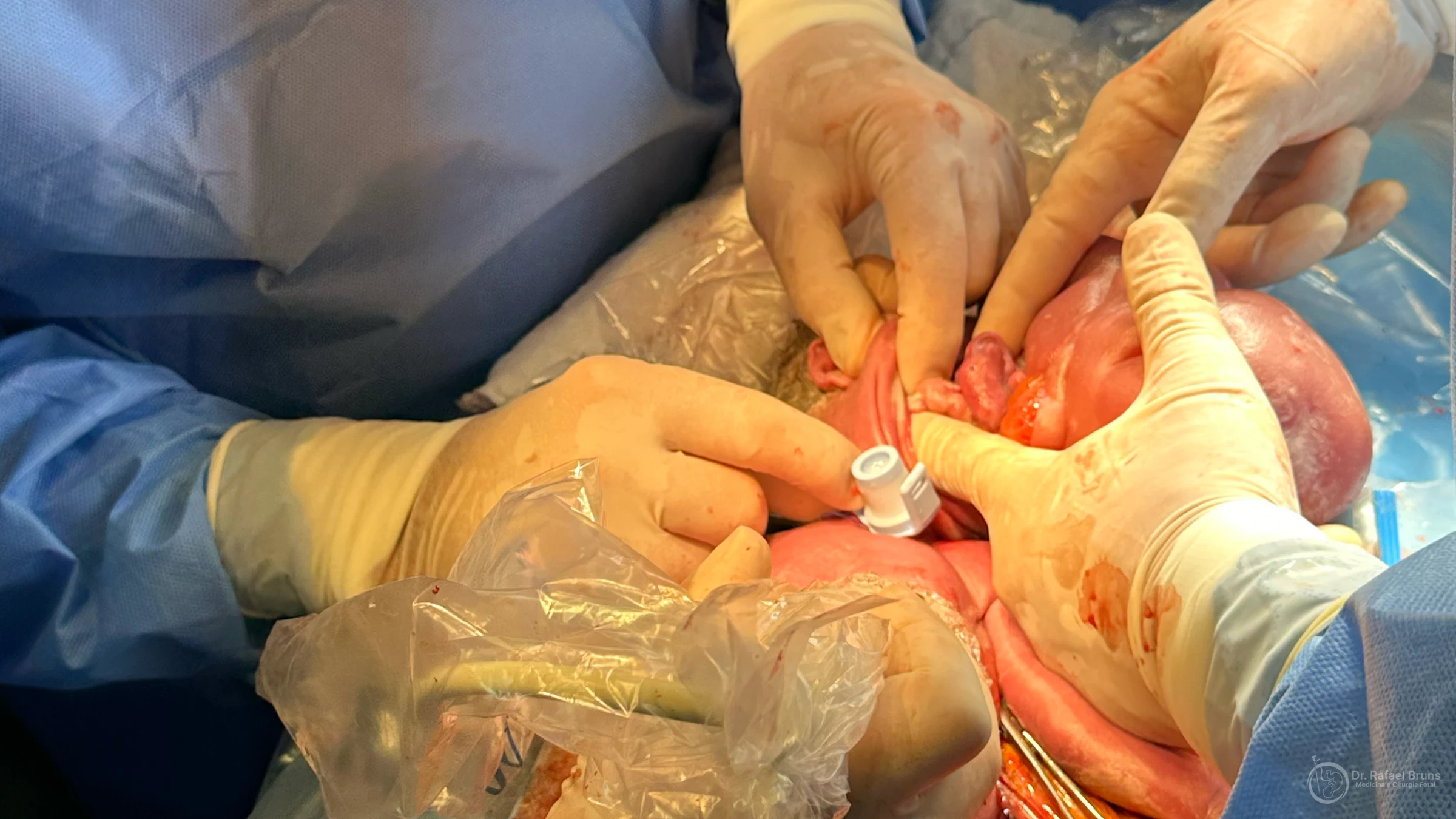
O bebê é parcialmente exteriorizado — cabeça, pescoço e, se necessário, parte do tórax ficam acessíveis. O restante do corpo permanece dentro do útero, e o cordão continua ativo. Um oxímetro de pulso fixado na mão do bebê monitora a saturação de oxigênio durante todo o procedimento — valores acima de 40% indicam oxigenação adequada.
A equipe de cirurgia pediátrica e neonatologia entra em ação: tenta intubação por laringoscopia direta ou videolaringoscopia. Se a via aérea não for acessível por via oral, realiza traqueostomia. Em tumores volumosos, pode ser feita ressecção parcial para abrir passagem.
Com a via aérea assegurada e o bebê ventilando, o cordão é clampeado. O nascimento se completa. A neonatologia transfere o bebê para a UTI, onde permanece até estabilizar. A cirurgia definitiva, quando necessária, acontece nos dias seguintes.
O tempo de suporte placentário — da exteriorização ao clampeamento — costuma ser entre 30 minutos e uma hora. Em casos excepcionais, a literatura registra procedimentos com até 150 minutos de circulação feto-placentária mantida.

Quem precisa estar presente na sala
O EXIT só é seguro quando toda a equipe está presente desde o início. A equipe mínima inclui:
- Obstetrícia e Medicina Fetal — responsáveis pela cesariana e pelo monitoramento do fluxo placentário
- Anestesiologia — gerencia a anestesia geral e o relaxamento uterino; monitora a hemodinâmica materna em tempo real
- Cirurgia Pediátrica e/ou Otorrinolaringologia Pediátrica — realiza intubação, traqueostomia ou ressecção da massa
- Neonatologia — assume o bebê imediatamente após o clampeamento e gerencia a transição para ventilação independente
Nos casos de EXIT to ECMO, adiciona-se cirurgia cardíaca pediátrica e perfusionista. Em todos os cenários, uma área de reanimação adjacente deve estar preparada para receber o bebê após o nascimento.
Essa composição tem uma implicação direta para famílias de outras cidades: o EXIT não pode ser realizado em qualquer hospital. O planejamento logístico — onde parir, com quem, quando viajar — é parte fundamental da avaliação e pode ser iniciado por telemedicina.
Os riscos do procedimento
O EXIT carrega riscos maiores do que uma cesariana convencional — e esses riscos precisam ser avaliados em comparação com o risco de não tê-lo disponível.
Riscos maternos:
- Cerca de 6% das mães precisam de transfusão de sangue durante o procedimento
- O relaxamento uterino prolongado aumenta o sangramento; uterotônicos e hemoderivados são preparados com antecedência
- Existe um risco estimado de 11% de ruptura uterina em gestações futuras — similar ao descrito para a cirurgia aberta de mielomeningocele fetal
Riscos fetais e neonatais:
- Mortalidade fetal e neonatal varia entre 5% e 25% na literatura, dependendo da condição subjacente e da indicação específica
- Complicações fetais ocorrem em cerca de 13% dos casos — principalmente instabilidade cardiovascular e complicações da via aérea
- As principais causas de óbito neonatal são parada cardiorrespiratória, hipoplasia pulmonar e hipóxia por dificuldade na obtenção da via aérea
Desfechos neurodesenvolvimentais: os dados disponíveis são encorajadores. A maioria das crianças que passam pelo EXIT apresenta desenvolvimento cognitivo, de linguagem e motor adequados para a idade. Déficits leves foram observados em aproximadamente 31% nos domínios de linguagem e 23% de motricidade fina — sem casos de comprometimento grave reportado nas séries publicadas.
A ressonância magnética fetal é o exame que mais contribui para o planejamento — ela mapeia com precisão o tamanho, a localização e a relação da massa com a traqueia. A modelagem tridimensional da via aérea a partir da RM, cada vez mais usada nos centros de referência, permite que a equipe ensaie o procedimento antes do dia do parto.
QUANDO A AVALIAÇÃO ESPECIALIZADA É NECESSÁRIA
- O ultrassom identificou tumor cervical, massa faríngea ou obstrução de traqueia no feto
- O diagnóstico de CHAOS foi levantado ou confirmado
- Seu bebê está com balão traqueal (FETO) e o planejamento do parto ainda não foi definido
- Você mora fora de Curitiba ou Porto Alegre e precisa entender onde e como o parto deve acontecer
- Recebeu laudos diferentes e quer uma avaliação antes de tomar qualquer decisão
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.
Se o EXIT não for indicado para o seu caso
Nem todo tumor cervical fetal ou obstrução das vias aéreas exige EXIT. Em casos em que a massa é pequena, bem delimitada e a via aérea está preservada na ressonância magnética, o parto pode ser planejado de forma convencional — com equipe neonatal presente e pronta para atuar, mas sem a exteriorização parcial.
A avaliação especializada define qual caminho faz sentido. Se a conclusão for que o EXIT não é necessário, você sai da consulta com um plano de parto claro: onde, quando e com quem. A avaliação não é um portão de entrada apenas para a cirurgia. É um mapa.
SEGUNDA OPINIÃO
Está em outra cidade? Comece pela telemedicina
Revisamos laudos e definimos se há indicação de EXIT e como planejar o parto.
Perguntas frequentes
Referências
- Mychaliska GB, Bealer JF, Graf JL, Rosen MA, Adzick NS, Harrison MR. Operating on placental support: the ex utero intrapartum treatment procedure. J Pediatr Surg. 1997;32(2):227-231.
- Gaffuri M, Raffaeli G, Bullejos Garcia EE, et al. The Ex-utero intrapartum treatment procedure: a narrative review. Front Pediatr. 2025;13:1601963.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Para teleconsulta, aplicam-se as disposições da Resolução CFM 2.314/2022. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.