Cirurgia Fetal · Hérnia Diafragmática Congênita
Receber o diagnóstico de hérnia diafragmática congênita já é difícil. Quando o médico menciona que pode existir uma cirurgia antes do nascimento, surgem perguntas que ninguém estava preparado para fazer: existe mesmo essa possibilidade? O meu bebê é candidato? Como funciona? O que acontece se eu não fizer? Este artigo responde a essas perguntas com clareza.
“O que a oclusão traqueal faz é dar aos pulmões a chance de crescer mais antes do parto — aumentando as possibilidades de sobrevida nos casos em que, sem intervenção, o prognóstico seria muito grave.”
Por que nem todo caso de Hérnia Diafragmática Congênita tem indicação de cirurgia fetal
A primeira coisa importante de entender é que a maioria dos casos de hérnia diafragmática congênita não precisa de intervenção antes do nascimento. O acompanhamento especializado, o planejamento cuidadoso do parto e o tratamento neonatal adequado já são suficientes para os casos de gravidade leve a moderada com bom prognóstico.
A cirurgia fetal — especificamente a oclusão traqueal fetoscópica, chamada de FETO — existe para um grupo específico: bebês com HDC grave ou moderada grave, em que o prognóstico sem intervenção é muito limitado e em que há evidência científica de benefício com o procedimento.
O nome FETO é a sigla em inglês para Fetoscopic Endoluminal Tracheal Occlusion, ou seja, a tradução literal seria Oclusão Traqueal Endoluminal Fetoscópica, mas em português usamos mais comumente os termos “oclusão traqueal” ou “oclusão traqueal fetoscópica”.
Fazer a oclusão traqueal em casos que não precisam — ou deixar de fazer em casos que precisam — leva a desfechos piores. Por isso, a seleção criteriosa dos candidatos é tão importante quanto o procedimento em si.
Como a oclusão traqueal funciona: o princípio por trás do procedimento
Para entender quem se beneficia da oclusão traqueal fetoscópica, ajuda entender o que ela faz.
Na HDC, os órgãos abdominais que migraram para o tórax comprimem os pulmões durante toda a gestação, impedindo que cresçam normalmente. Quanto mais tempo os pulmões ficam comprimidos, menor é o crescimento — e pior é o prognóstico ao nascimento.
A cirurgia de oclusão traqueal age sobre esse mecanismo de uma forma surpreendentemente elegante. O pulmão em desenvolvimento produz continuamente líquido que sai pela traqueia. Ao bloquear a traqueia com um pequeno balão, esse líquido fica retido dentro dos pulmões — e a pressão que ele cria estimula ativamente o crescimento pulmonar. É como encher um balão de borracha que estava vazio: a pressão interna faz ele expandir.
O procedimento não corrige o defeito no diafragma. Isso acontece após o nascimento, em cirurgia separada. O que a oclusão traqueal faz é dar aos pulmões a chance de crescer mais antes do parto — aumentando as possibilidades de sobrevida nos casos em que, sem intervenção, o prognóstico seria muito grave.
Um detalhe que alivia muitas famílias: quando possível, o balão é retirado antes do nascimento. O bebê não nasce com nada na traqueia.
Os critérios de elegibilidade — quem pode fazer a Oclusão Traqueal
Os critérios atuais para indicação de FETO são baseados nos ensaios clínicos randomizados TOTAL (Tracheal Occlusion to Accelerate Lung growth), publicados no New England Journal of Medicine em 2021 — os estudos mais rigorosos já realizados sobre o tema. São dois ensaios separados: um para HDC grave e outro para HDC moderada.

Na prática, avaliamos cada caso contra esses critérios. Todos precisam estar presentes para que o procedimento seja considerado seguro e potencialmente benéfico. A ausência de qualquer um deles — por exemplo, uma anomalia cromossômica associada ou uma HDC direita sem o o/e LHR adequado — afasta a indicação.
O que os estudos mostram: benefício real, mas não garantia
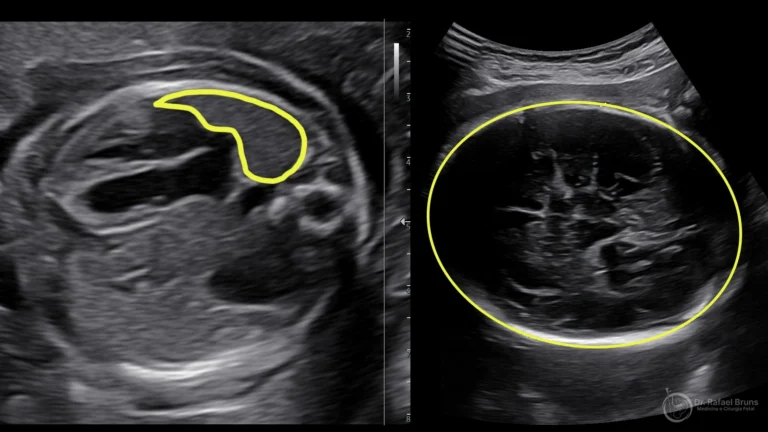
O ensaio TOTAL para HDC grave (o/e LHR abaixo de 25%) mostrou que a oclusão traqueal aumentou a sobrevida até a alta hospitalar de aproximadamente 24% para 40% — uma diferença significativa para casos em que, sem intervenção, menos de um em cada quatro bebês sobrevivia.
O ensaio TOTAL para HDC moderada (o/e LHR entre 25 e 35% com fígado intra-torácico) também mostrou benefício na sobrevida, embora os resultados sejam mais nuançados — a magnitude do benefício varia conforme as características específicas de cada caso.
É importante dizer com clareza o que esses números significam: a cirurgia de oclusão traqueal fetoscópica melhora as chances, mas não garante sobrevida. Bebês operados antes do nascimento ainda podem ter complicações graves — especialmente relacionadas à hipertensão pulmonar persistente, que o procedimento não elimina completamente. A decisão de fazer o FETO é sempre uma comparação entre o risco do procedimento e o risco de não intervir.
Os riscos do procedimento
A cirurgia de oclusão traqueal fetal é minimamente invasiva — não abre o útero, não tira o bebê. Mas envolve riscos reais que precisam ser discutidos antes de qualquer decisão.
O principal risco é a ruptura prematura das membranas e o trabalho de parto prematuro. Nos ensaios TOTAL, cerca de 25 a 30% das gestações tratadas com oclusão traqueal evoluíram com parto prematuro significativo. Prematuridade grave traz seus próprios riscos — o bebê que ganhou pulmão com a oclusão traqueal pode perder esse benefício se nascer muito cedo.
Por isso, a janela de tempo para a cirurgia é cuidadosamente definida: o balão é colocado entre 27 e 30 semanas de gestação nos casos graves, e entre 30 e 32 semanas nos casos moderados. A retirada ocorre entre 34 e 36 semanas — tempo suficiente para o crescimento pulmonar mas sem expor o bebê a prematuridade extrema.
Essa comparação — risco do procedimento versus risco de não tratar — é o que orienta a decisão. Nos casos mais graves, o risco de não tratar supera amplamente o risco da cirurgia. Nos casos moderados, a decisão é mais individualizada.
O que acontece no dia do procedimento
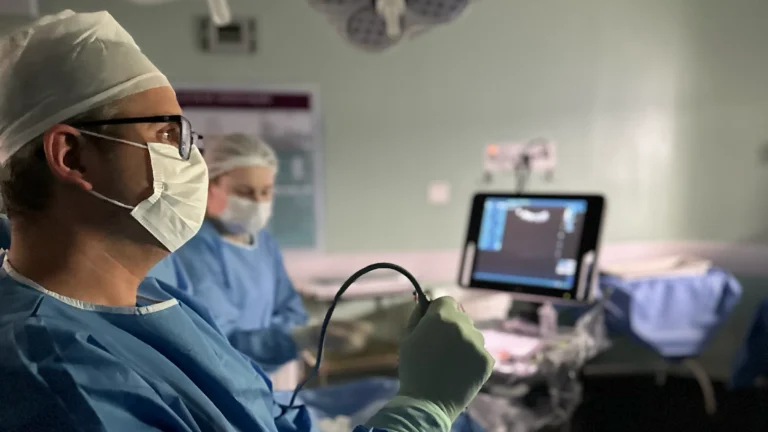
A oclusão traqueal é realizada com a mãe acordada, sob anestesia local e sedação consciente — um estado de relaxamento profundo em que a maioria das pacientes acaba dormindo, mas pode ser acordada a qualquer momento. O bebê recebe uma pequena injeção de sedativo na coxa, pela própria agulha do procedimento.

A internação habitualmente dura 24 a 48 horas após o procedimento, para monitoramento materno e fetal. Depois disso, a gestação continua com acompanhamento regular — ultrassom semanal para avaliar o crescimento pulmonar e verificar o balão.
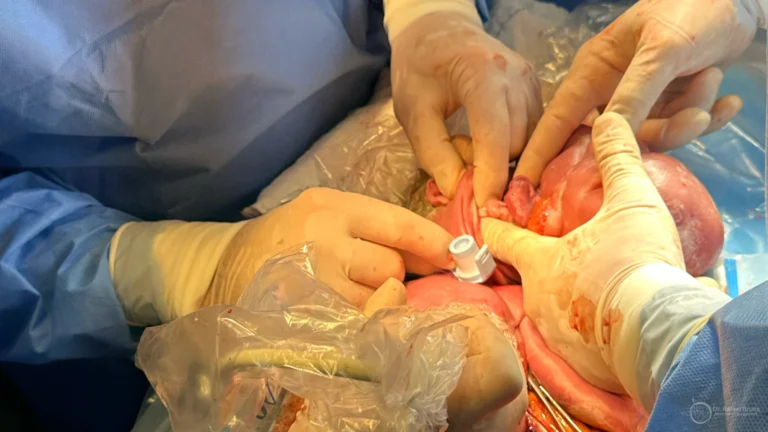
A retirada do balão, semanas depois, segue o mesmo princípio: fetoscópio introduzido pelo abdome materno, balão esvaziado e retirado. Procedimento mais rápido que a colocação, geralmente menos de 20 minutos (em casos mais difíceis pode demorar cerca de 2 horas).
HDC direita: uma situação diferente
A maioria das informações sobre a cirurgia para hérnia diafragmática fetal se refere à HDC esquerda, que representa cerca de 85% dos casos. Na HDC direita, o fígado está quase sempre dentro do tórax — o que dificulta o uso da posição do fígado como marcador prognóstico.
Os dados sobre FETO na HDC direita são mais limitados, mas estudos europeus recentes mostraram benefício de sobrevida em casos com o/e LHR abaixo de 50% — um limiar diferente do usado para a HDC esquerda. A avaliação de cada caso de HDC direita requer experiência específica com essa apresentação menos comum.
Se o seu caso não tiver indicação de Cirurgia Fetal
A ausência de indicação de oclusão traqueal não significa abandono do acompanhamento. Significa que o caminho é diferente — e pode ser igualmente bem estruturado.
Nos casos leves, com o/e LHR acima de 45% e fígado no abdome, o bebê tem boas chances com tratamento neonatal adequado. O que muda com a avaliação especializada é garantir que o parto aconteça no lugar certo: uma maternidade com UTI neonatal experiente em HDC, com cirurgião pediátrico disponível e protocolo estabelecido para manejo da hipertensão pulmonar.
Nos casos moderados sem indicação de FETO — por exemplo, quando a janela de tempo já passou ou quando há uma contraindicação materna — o acompanhamento inclui planejamento detalhado do parto, coordenação com a equipe neonatal e, quando possível, discussão do caso em reunião multidisciplinar antes do nascimento.
Em qualquer cenário, você sai da avaliação com um plano. Não com uma previsão do desfecho — ninguém tem isso — mas com um mapa do que vai acontecer e quem vai estar lá quando precisar.
QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA EM HDC COM POSSÍVEL INDICAÇÃO DE FETO
- O laudo confirma HDC com o/e LHR abaixo de 35% e você ainda não conversou com especialista em cirurgia fetal
- O laudo menciona “liver up” (fígado intra-torácico) em qualquer nível de o/e LHR
- Você está com menos de 30 semanas e quer entender se ainda existe janela para intervenção
- Recebeu laudos diferentes sobre gravidade e quer avaliação independente
- Quer entender se o centro onde está sendo acompanhada realiza o procedimento ou se precisa ser encaminhada
A janela para o FETO é limitada. Em casos com possível indicação, a avaliação não deve esperar semanas. Teleconsulta disponível para início rápido da avaliação.
SEGUNDA OPINIÃO
Segunda opinião por telemedicina
Revisamos laudos e definimos se há indicação e se ainda existe janela de tempo.
Perguntas frequentes
Referências
- Deprest JA, Nicolaides KH, Benachi A et al. Randomized trial of fetal surgery for severe left diaphragmatic hernia. N Engl J Med. 2021;385:107–118.
- Deprest JA, Benachi A, Gratacos E et al. Randomized trial of fetal surgery for moderate left diaphragmatic hernia. N Engl J Med. 2021;385:119–129.
- Abgral M, Russo FM, Deprest J, Benachi A. Prenatal assessment and prediction in CDH: for what purpose? Semin Fetal Neonatal Med. 2025;30:101654.
- Lof L, van der Lee R, Oerlemans A et al. A framework for prenatal counselling recommendations in congenital diaphragmatic hernia: a RAND-modified Delphi study. Prenat Diagn. 2026;46:295–305.
- Russo FM, Cordier AG, Basurto D et al. Fetal endoscopic tracheal occlusion reverses the natural history of right-sided congenital diaphragmatic hernia: European multicenter experience. Ultrasound Obstet Gynecol. 2021;57:378–385.
- Jani J, Nicolaides KH, Keller RL et al. Observed to expected lung area to head circumference ratio in the prediction of survival in fetuses with isolated diaphragmatic hernia. Ultrasound Obstet Gynecol. 2007;30:67–71.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Para teleconsulta, aplicam-se as disposições da Resolução CFM 2.314/2022. Prof. Dr. Rafael Frederico Bruns — CRM-PR | CRM-RS. Medicina Fetal e Cirurgia Fetal.