Cirurgia Fetal
Quando uma gestação gemelar monocoriônica recebe o diagnóstico de síndrome de transfusão feto-fetal, a primeira pergunta é: qual é o estágio? A classificação de Quintero organiza a gravidade em cinco estágios e orienta toda a conduta — do acompanhamento à cirurgia fetal a laser.
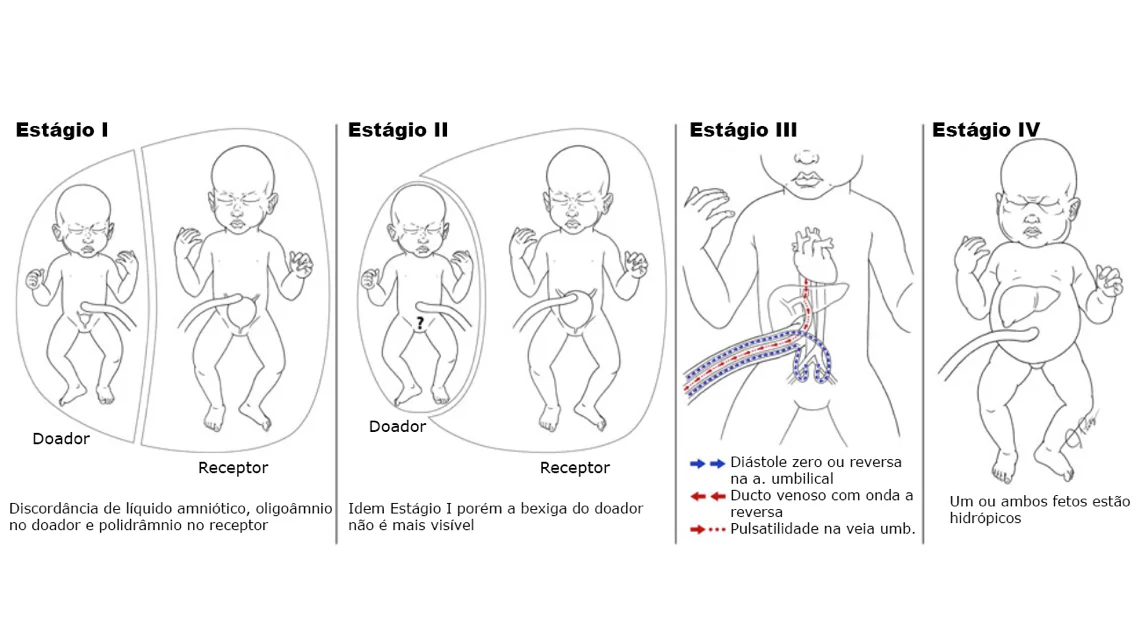
O que é a classificação de Quintero
Em 1999, o médico Rubén Quintero e colaboradores publicaram no Journal of Perinatology um sistema de estadiamento que organizou, pela primeira vez, a gravidade da síndrome de transfusão feto-fetal em categorias reprodutíveis. Se você ainda não está familiarizado com a STFF, recomendamos começar pelo artigo que explica o que é a STFF, como é diagnosticada e quando tratar. Antes dessa publicação, cada centro descrevia a doença de forma diferente — o que tornava quase impossível comparar resultados de tratamentos entre serviços.
A classificação divide a síndrome em cinco estágios baseados em achados ultrassonográficos progressivos. São estágios sequenciais — em geral, a doença começa no estágio I e pode progredir até o V — mas essa progressão não é obrigatória nem linear. Um caso pode se apresentar diretamente no estágio III, sem ter passado por I ou II de forma clinicamente identificável.
O que torna a classificação de Quintero particularmente útil é que cada estágio reflete um nível diferente de comprometimento hemodinâmico — da discrepância simples de líquido amniótico até o óbito fetal. Isso permite que médicos de diferentes centros falem a mesma língua quando discutem um caso e que famílias entendam a gravidade relativa da situação.
O que acontece na STFF: doador e receptor
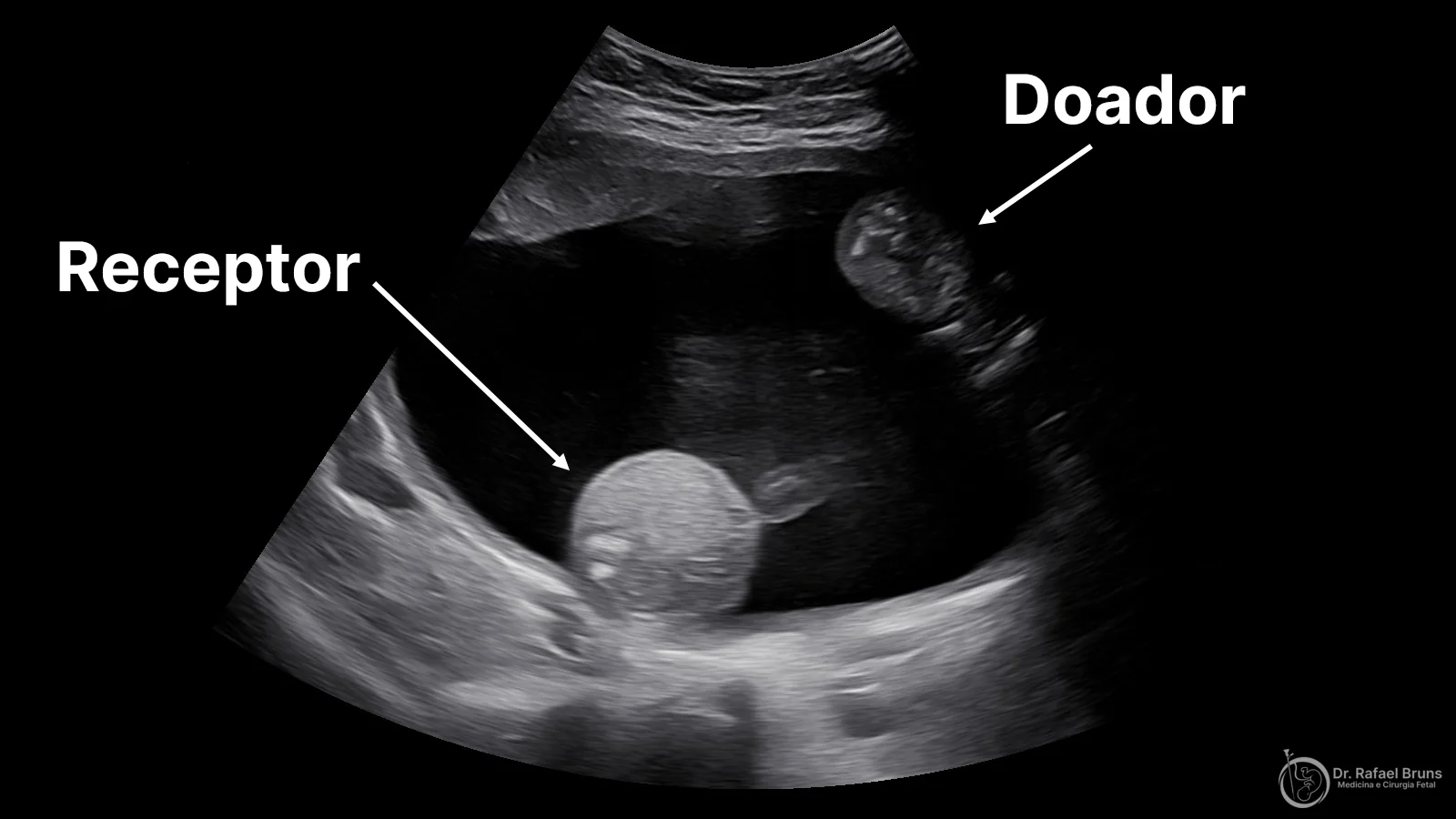
Para entender os estágios, é preciso entender a dinâmica entre os dois fetos.
Na STFF, anastomoses arteriovenosas na superfície da placenta criam um fluxo sanguíneo preferencial de um feto para o outro. O feto doador perde volume progressivamente: seus rins recebem menos sangue, produzem menos urina, o líquido amniótico ao redor diminui (oligodrâmnio). Em resposta à hipovolemia, o organismo do feto doador ativa o sistema renina-angiotensina-aldosterona (SRAA) — uma tentativa de compensar a queda de volume sanguíneo que, paradoxalmente, agrava ainda mais a transferência sanguínea para o receptor.
O feto receptor recebe excesso de sangue: seus rins produzem urina em excesso, o líquido amniótico se acumula (polidrâmnio), e o coração enfrenta sobrecarga progressiva de volume. Nos estágios mais avançados, essa sobrecarga leva a insuficiência cardíaca, regurgitação de valvas atrioventriculares e, nos casos mais graves, à hidropisia fetal.
Os cinco estágios da classificação de Quintero
Estágio I — Discrepância de líquido amniótico
Critério: polidrâmnio na bolsa do receptor (maior bolsão vertical ≥ 8 cm) e oligodrâmnio na bolsa do doador (maior bolsão vertical ≤ 2 cm). A bexiga do feto doador ainda é visível ao ultrassom.
O que está acontecendo: o desequilíbrio hemodinâmico já está instalado — o doador produz menos urina, o receptor produz mais — mas os rins do doador ainda funcionam o suficiente para manter a bexiga visível. A circulação placentária e o fluxo nas artérias umbilicais ainda não mostram alterações.
Conduta habitual: o estágio I é o único em que a conduta expectante pode ser considerada. Uma parcela dos casos — estimada entre 20% e 30% — estabiliza espontaneamente sem progredir. Isso não significa inação: o acompanhamento precisa ser rigoroso, com ultrassom a cada 1–2 semanas. Qualquer deterioração exige reavaliação imediata da indicação cirúrgica. Em centros de referência, alguns casos de estágio I com características de alto risco de progressão já são encaminhados para laser de forma eletiva.
Estágio II — Bexiga do doador não visualizada
Critério: mantém os critérios do estágio I (polidrâmnio/oligodrâmnio) e a bexiga do feto doador não é mais visualizada ao ultrassom.
O que está acontecendo: os rins do doador estão funcionando de forma insuficiente. Sem produção adequada de urina, a bexiga permanece vazia e invisível ao ultrassom. O feto doador frequentemente fica imobilizado pela membrana intergemelar, sem líquido ao redor — é o chamado stuck twin. A membrana fica tão comprimida contra o corpo do feto doador que pode ser difícil de identificar, fazendo o gêmeo parecer “embalado a vácuo”.
Conduta habitual: a partir do estágio II, a cirurgia fetal a laser passa a ser a conduta recomendada nas diretrizes internacionais, desde que a gestação esteja entre 16 e 26 semanas. O estágio II representa o momento em que a doença deixou de ser uma alteração de líquido para se tornar um comprometimento funcional renal do doador — a janela para intervenção efetiva está aberta.
Estágio III — Alterações no Doppler
Critério: além dos critérios anteriores, surgem alterações dopplervelocimétricas nos vasos fetais — fluxo diastólico ausente ou reverso na artéria umbilical do doador, pulsatilidade anormal no ducto venoso de qualquer dos fetos, ou fluxo pulsátil na veia umbilical.
O que está acontecendo: o comprometimento hemodinâmico avançou para o sistema cardiovascular. As alterações no ducto venoso são particularmente preocupantes — esse vaso, que conecta a veia umbilical ao coração fetal, reflete diretamente a pressão no átrio direito. Quando o fluxo no ducto venoso se torna ausente ou reverso, significa que o coração do feto (geralmente o receptor) está sob pressão significativa.
Conduta habitual: indicação cirúrgica de urgência. O estágio III tem risco elevado de deterioração rápida — a progressão para o estágio IV pode ocorrer em horas ou dias. O encaminhamento para centro de cirurgia fetal com laser deve ser imediato.
Estágio IV — Hidropisia fetal
Critério: presença de hidropisia fetal — acúmulo anormal de líquido em pelo menos duas cavidades corporais do feto (ascite, derrame pleural, derrame pericárdico) ou anasarca generalizada. Geralmente ocorre no feto receptor, como consequência da sobrecarga cardiovascular.
O que está acontecendo: o coração do receptor atingiu um estado de falência descompensada. O acúmulo de líquido nas cavidades é a expressão clínica de que o sistema cardiovascular não consegue mais manter o equilíbrio hídrico. O prognóstico é mais reservado que nos estágios anteriores, mas a cirurgia laser ainda é indicada — os resultados, embora piores que nos estágios II e III, ainda são superiores à conduta expectante ou à amniorredução.
Conduta habitual: cirurgia laser de urgência, quando tecnicamente possível. A avaliação ecocardiográfica fetal detalhada é parte essencial do planejamento cirúrgico nesse estágio.
Estágio V — Óbito fetal
Critério: óbito de um ou ambos os fetos.
O que está acontecendo: quando apenas um feto vai a óbito, o gemelar sobrevivente enfrenta risco grave. A morte súbita de um gêmeo em gestação monocoriônica pode causar hipotensão aguda no sobrevivente — o sangue do vivo flui para os vasos do feto morto através das anastomoses placentárias ainda abertas. Isso pode resultar em lesões cerebrais graves no sobrevivente por hipoperfusão.
Conduta: avaliação urgente do sobrevivente com Doppler e, nos casos em que as anastomoses ainda estão funcionantes e há risco para o gemelar vivo, pode ser indicada a coagulação do cordão umbilical do feto morto para proteger o sobrevivente.
Síndrome da Transfusão Feto-Fetal
Classificação de Quintero — 5 estágios
Selecione um estágio para ver critérios diagnósticos e conduta
Como o diagnóstico ultrassonográfico é feito
O diagnóstico da síndrome de transfusão feto-fetal é realizado exclusivamente por ultrassonografia. Os critérios são objetivos e quantificáveis — o que permite que o estadiamento seja reprodutível entre diferentes examinadores.
O exame avalia, em cada consulta:
- Maior bolsão vertical de líquido amniótico em cada saco: ≥ 8 cm no receptor (polidrâmnio) e ≤ 2 cm no doador (oligodrâmnio) são os critérios diagnósticos
- Visualização da bexiga de cada feto — ausência da bexiga do doador define o estágio II
- Doppler das artérias umbilicais — fluxo diastólico ausente ou reverso indica comprometimento
- Doppler do ducto venoso — alterações nesse vaso indicam sobrecarga cardíaca direita
- Doppler da veia umbilical — fluxo pulsátil é sinal de comprometimento cardiovascular avançado
- Avaliação cardíaca — cardiomegalia, regurgitação valvar e hidropisia fetal
A determinação da corionicidade no primeiro trimestre é o passo anterior e fundamental. Gestações gemelares monocoriônicas são identificadas pelo sinal do T entre 11 e 14 semanas — a membrana fina entre os sacos forma um ângulo de 90° com a placenta. A presença do sinal do lambda (membrana espessa, ângulo agudo) caracteriza a gestação dicoriônica, que não tem risco de STFF. O diagnóstico correto da corionicidade define todo o acompanhamento subsequente.
Para gestações monocoriônicas, o protocolo recomendado é ultrassom a cada duas semanas a partir de 16 semanas, com avaliação do maior bolsão de líquido amniótico em cada bolsa em todas as consultas.
- Diagnóstico de STFF em qualquer estágio
- Discrepância de líquido amniótico em gestação gemelar (mesmo sem confirmação de STFF)
- Bexiga do doador não visualizada
- Qualquer alteração no Doppler em gestação gemelar monocoriônica
- Sinais de sobrecarga cardiovascular em um dos gêmeos
- Hidropisia fetal em gestação gemelar
Na STFF, a velocidade do encaminhamento impacta diretamente as opções terapêuticas disponíveis. Estágios II e III encaminhados em 24–48 horas têm acesso ao laser dentro da janela terapêutica ideal.
O que a classificação orienta na prática
A utilidade da classificação de Quintero vai além do diagnóstico — ela estrutura a tomada de decisão clínica. Para uma visão prática de quando encaminhar para cirurgia fetal em cada estágio, veja o artigo dedicado ao tema.
Estágio I: a discussão central é se tratar eletivamente ou acompanhar. Fatores que pesam a favor do laser eletivo: progressão rápida entre exames, alterações sutis no Doppler ainda abaixo do limiar do estágio III, sintomas maternos de polidrâmnio grave, ou gestação monocoriônica monoamniótica.
Estágios II e III: indicação de laser. A discussão é sobre timing — quão rápido o encaminhamento precisa acontecer. O estágio II permite planejamento em dias; o estágio III exige encaminhamento em horas.
Estágio IV: laser ainda indicado, com reservas prognósticas claras para a família. A sobrevida de ao menos um feto após laser no estágio IV é menor que nos estágios II e III, mas ainda superior à evolução sem intervenção.
A amniorredução seriada — retirada de líquido da bolsa do receptor — é uma alternativa em situações específicas: gestações acima de 26 semanas (fora da janela ideal para laser), centros sem laser disponível, ou como medida temporária até o encaminhamento. Ela alivia os sintomas maternos e reduz o risco de parto prematuro pelo polidrâmnio, mas não trata a causa — as anastomoses continuam ativas. A taxa de sobrevida de ao menos um feto com amniorredução é de aproximadamente 51%, contra 61–83% com laser fetoscópico.
Limites da classificação de Quintero
A classificação de Quintero é a melhor padronização disponível atualmente para a STFF, mas tem limitações reconhecidas na literatura.
O sistema é unidirecional — assume que a doença progride do estágio I ao V. Na prática, casos de estágio III com hidropisia no receptor coexistem com bexiga visível no doador (critério do estágio II ainda presente), mas o prognóstico é mais grave que um estágio II sem hidropisia. A classificação não captura essa nuance.
Além disso, o estágio I tem comportamento heterogêneo — alguns casos estabilizam, outros progridem rapidamente. Pesquisadores propuseram sistemas complementares (como o cardiovascular scoring de Rychik) para estratificar melhor o risco dentro de cada estágio, especialmente no estágio I com função cardíaca comprometida.
Perguntas frequentes
Referências
- Quintero RA, Morales WJ, Allen MH, et al. Staging of twin-twin transfusion syndrome. J Perinatol. 1999;19(8 Pt 1):550-555.
- Senat MV, Deprest J, Boulvain M, et al. Endoscopic laser surgery versus serial amnioreduction for severe twin-to-twin transfusion syndrome. N Engl J Med. 2004;351(2):136-144.
- ISUOG — diretrizes para acompanhamento de gestações gemelares monocoriônicas (consultar versão vigente).
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.