Cirurgia Fetal
Você acabou de receber o diagnóstico de mielomeningocele. Em segundos, a gestação que parecia seguir seu caminho normal se transformou em algo muito maior do que você estava preparada para enfrentar. Este artigo existe para mostrar o que, de fato, é possível fazer ainda durante a gestação.
O que é mielomeningocele — entendendo o diagnóstico
A mielomeningocele (MMC) é a forma mais grave de espinha bífida, uma malformação congênita do tubo neural. O tubo neural é a estrutura que, nas primeiras semanas da gestação, dá origem à medula espinhal e ao cérebro. Quando o fechamento do tubo neural não ocorre de forma completa, parte da medula espinhal e dos nervos ficam expostos em um saco fora da coluna vertebral.
Essa malformação pode levar a diferentes graus de paralisia dos membros inferiores, alterações de bexiga e intestino, e hidrocefalia — o acúmulo de líquido nos ventrículos cerebrais. Quase todos os bebês com mielomeningocele também desenvolvem a malformação de Arnold-Chiari II, que envolve o deslocamento de partes do tronco cerebral e do cerebelo para dentro do canal espinhal, passando pelo forame magno (a abertura na base do crânio).
A gravidade das sequelas depende principalmente do nível e da extensão da lesão na coluna vertebral. Lesões mais altas tendem a comprometer mais a função motora dos membros inferiores; lesões mais baixas, na região lombar ou sacral, costumam ter prognóstico mais favorável.
A incidência da mielomeningocele é de aproximadamente 3,4 por 10.000 nascidos vivos nos Estados Unidos. No Brasil, estima-se cerca de 1,4 casos por 10.000 nascimentos — o que representa cerca de 400 a 500 novos casos por ano no país.
Por que o diagnóstico pré-natal muda tudo
O diagnóstico da mielomeningocele é feito no pré-natal em mais de 90% dos casos. A ultrassonografia é o exame padrão para identificar a malformação — e suas características podem ser detectadas já no segundo trimestre, geralmente entre a 21ª e a 24ª semana de gestação. A ressonância magnética fetal pode ser solicitada para detalhar melhor a lesão, avaliar o nível anatômico e identificar estruturas associadas. Para entender como o diagnóstico é feito no ultrassom, leia sobre o diagnóstico morfológico e os próximos passos.
Identificar a mielomeningocele durante a gestação não é apenas uma questão de preparação emocional — embora essa preparação também seja fundamental. É o que abre a janela para a intervenção mais importante disponível até hoje: a correção intrauterina da mielomeningocele antes do nascimento.
A hipótese dos dois hits — por que intervir antes do nascimento faz sentido
Para entender por que a cirurgia pré-natal funciona, é preciso entender o que a literatura médica chama de “hipótese dos dois hits”.
O primeiro hit é a própria falha no fechamento do tubo neural — uma malformação que ocorre nas primeiras semanas de gestação e que não tem reversão.
O segundo hit é o dano progressivo que a medula espinhal exposta sofre ao longo dos meses dentro do útero. O contato prolongado dos elementos neurais com o líquido amniótico causa lesão inflamatória e mecânica que piora semana a semana. Estudos com ultrassom fetal mostraram que bebês com mielomeningocele podem perder movimentos nos membros inferiores no decorrer da gestação — movimentos que estavam presentes no início.
A cirurgia pré-natal age exatamente sobre esse segundo hit. Ao cobrir e proteger a medula espinhal exposta ainda dentro do útero, a intervenção interrompe o ciclo de dano progressivo — e os resultados, confirmados em estudos de alto nível científico, são significativos.
O estudo MOMS: a evidência que mudou a prática clínica mundial
O ponto de virada foi a publicação, em 2011, do Management of Myelomeningocele Study (MOMS) — o maior estudo clínico randomizado sobre cirurgia fetal para mielomeningocele, publicado no prestigioso New England Journal of Medicine por N. Scott Adzick e colaboradores.
Como o estudo MOMS foi conduzido
O MOMS alocou de forma aleatória 183 gestantes com diagnóstico confirmado de mielomeningocele fetal em dois grupos: um grupo realizou a correção cirúrgica antes de 26 semanas de gestação (cirurgia pré-natal, pela técnica a céu aberto com histerotomia); o outro grupo realizou a correção logo após o nascimento, conforme o padrão habitual até então.
O rigor científico foi tamanho que o estudo foi interrompido antecipadamente — não por problemas, mas por eficácia tão clara que os pesquisadores consideraram antiético continuar negando o tratamento ao grupo controle.
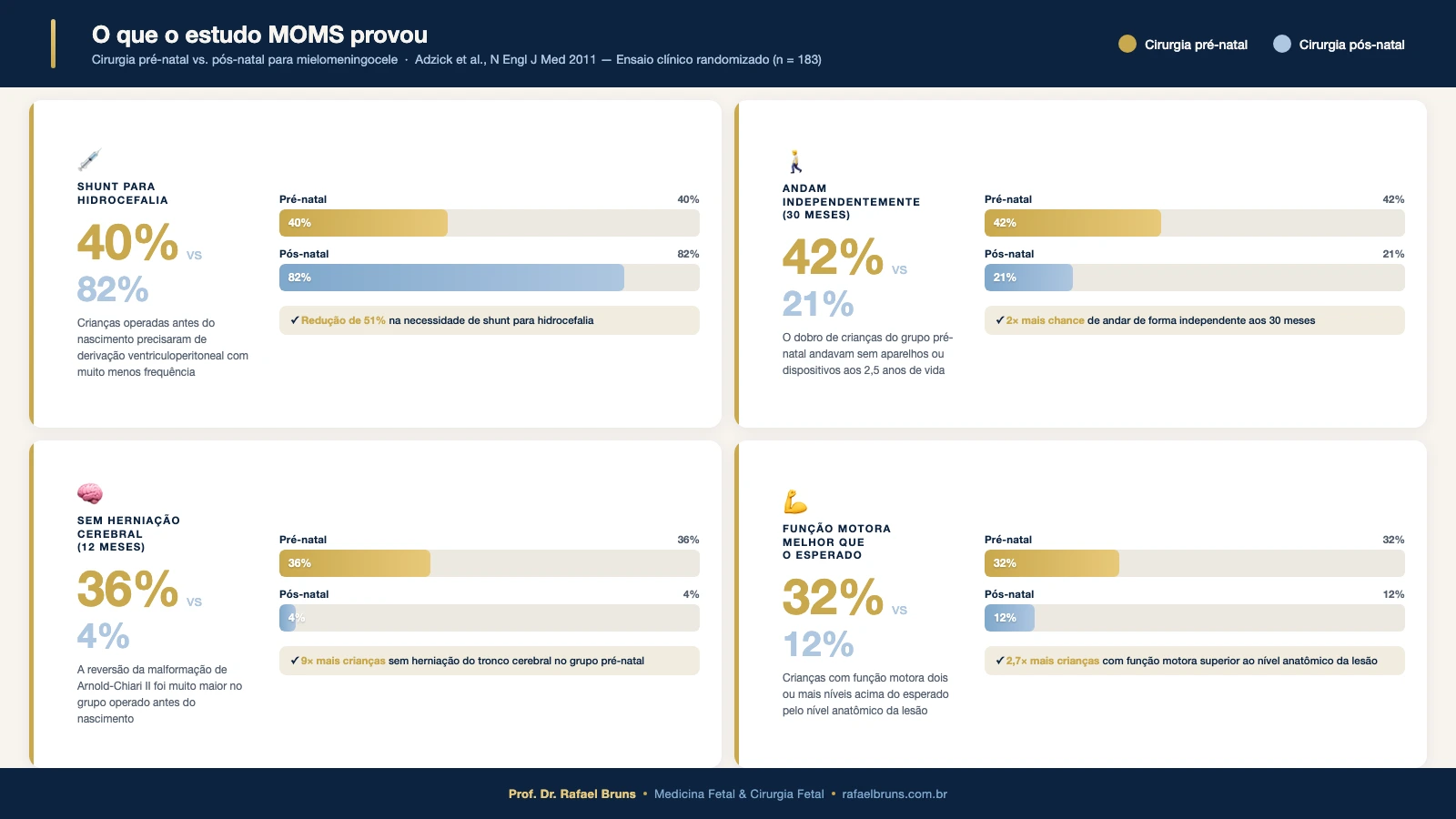
O que o estudo MOMS provou — os dados
Os resultados foram, para a medicina fetal, históricos:
Shunt (derivação ventriculoperitoneal) para hidrocefalia:
- Grupo cirurgia pré-natal: 40% precisaram de shunt até os 12 meses de vida
- Grupo cirurgia pós-natal: 82% precisaram de shunt até os 12 meses
- Uma redução de 51% na necessidade de derivação ventriculoperitoneal. Para entender o mecanismo da hidrocefalia e o que é o shunt, leia sobre mielomeningocele e hidrocefalia: o que é o shunt e como a cirurgia fetal muda esse quadro
Capacidade de andar de forma independente aos 30 meses:
- Grupo cirurgia pré-natal: 42% andavam sem aparelhos ortopédicos ou dispositivos de apoio
- Grupo cirurgia pós-natal: 21% andavam sem aparelhos ou dispositivos
- O grupo operado antes do nascimento teve o dobro de chance de andar de forma independente
Herniação do tronco cerebral (malformação de Chiari II) aos 12 meses:
- Sem qualquer herniação no grupo pré-natal: 36% das crianças
- Sem herniação no grupo pós-natal: apenas 4% das crianças
Função motora:
- 32% do grupo pré-natal tiveram função motora dois ou mais níveis acima do esperado pelo nível anatômico da lesão
- No grupo pós-natal, esse resultado ocorreu em apenas 12%
Todas essas diferenças foram estatisticamente significativas e clinicamente relevantes. O estudo MOMS estabeleceu a cirurgia pré-natal para mielomeningocele como opção padrão de tratamento para casos selecionados, mudando a prática clínica mundial.
“O estudo MOMS foi interrompido antecipadamente por eficácia — os resultados eram tão favoráveis ao grupo operado no útero que os pesquisadores consideraram antiético continuar negando o tratamento.”
Os benefícios persistem na idade escolar — o que os estudos de longo prazo mostram
Uma dúvida legítima: esses benefícios duram?
As crianças do estudo MOMS foram acompanhadas até a idade escolar, entre 5 e 10 anos. Os resultados, publicados nas revistas Pediatrics (2020) e JAMA Pediatrics (2021) pelos mesmos pesquisadores, confirmam que sim — os benefícios da cirurgia pré-natal se mantêm:
- 49% das crianças do grupo pré-natal precisaram de shunt, vs 85% do grupo pós-natal
- 51% eram ambuladores comunitários (caminham distâncias da vida cotidiana) no grupo pré-natal, vs 23% no grupo pós-natal
- Melhor qualidade de vida relatada pelos pais
- Menor impacto da doença sobre a dinâmica familiar
- Melhor função motora fina e habilidades de autocuidado
Uma revisão sistemática publicada em 2025 no periódico Child’s Nervous System, que analisou 43 estudos conduzidos após o MOMS, confirmou: a cirurgia pré-natal reduz em aproximadamente 50% a necessidade de shunt e dobra a taxa de deambulação independente — dados consistentes com o estudo original.
Cirurgia a céu aberto ou fetoscópica — as duas técnicas disponíveis
Existem duas formas de realizar a correção da mielomeningocele antes do nascimento. A escolha entre elas depende de cada caso e da experiência do centro cirúrgico. Para uma comparação detalhada entre as técnicas, leia o artigo sobre cirurgia fetal para mielomeningocele: aberta ou fetoscópica.
Cirurgia a céu aberto
Técnica do estudo MOMS — padrão-ouro. Envolve histerotomia (abertura do útero) e fechamento da lesão em múltiplas camadas. Parto deve ser por cesárea nessa e em todas as gestações futuras.
Cirurgia fetoscópica
Abordagem minimamente invasiva, em expansão. Estudos de 2024 mostram taxa de deambulação independente similar (52% fetoscópica vs 51% céu aberto). Vantagem: menor lesão uterina, possibilidade de parto vaginal futuro.
A escolha entre as técnicas é feita de acordo com as características de cada caso, a experiência da equipe e a preferência informada da gestante.
Riscos da cirurgia pré-natal — o que precisa ser dito com honestidade
A cirurgia pré-natal para mielomeningocele oferece benefícios significativos — mas eles precisam ser pesados contra riscos reais, que qualquer especialista honesto vai discutir com a família antes da tomada de decisão.
Riscos maternos documentados no estudo MOMS:
- Parto prematuro: a média de idade gestacional ao nascimento no grupo pré-natal foi de 34,1 semanas (vs 37,3 semanas no grupo pós-natal); 13% dos bebês nasceram antes de 30 semanas
- Ruptura prematura das membranas: ocorreu em 46% do grupo pré-natal vs 8% do grupo pós-natal
- Alterações na cicatriz uterina: área de deiscência foi observada em 9% das mulheres no momento do parto
Para o bebê:
- Maior exposição às complicações da prematuridade
- Nem todas as crianças se beneficiam igualmente — o resultado é individual e depende do nível da lesão, das condições do feto e da experiência da equipe
A decisão de operar antes do nascimento deve ser tomada após avaliação minuciosa em centro especializado, com uma equipe multidisciplinar. Para entender quando a cirurgia fetal é considerada, veja o artigo dedicado ao tema.
Critérios de elegibilidade para a cirurgia pré-natal
A cirurgia pré-natal para mielomeningocele não é indicada para todos os casos. Os critérios baseados no estudo MOMS — adotados como referência mundial — incluem:
Para a gestante:
- Gestação única (sem gemelaridade)
- Sem histórico de parto prematuro ou colo uterino curto
- Sem anomalias uterinas que comprometam a histerotomia
- Índice de massa corporal ≤ 35 kg/m²
Para o bebê:
- Diagnóstico confirmado de mielomeningocele com nível anatômico entre T1 e S1
- Evidência de herniação do tronco cerebral ao ultrassom (malformação de Chiari II)
- Cariótipo normal — sem anomalias cromossômicas associadas
- Idade gestacional entre 19 e 26 semanas no momento da cirurgia (o estudo MOMS utilizou este limite; a experiência brasileira, documentada por Moron et al., estende a janela até 27 semanas)
O fato de não preencher todos os critérios não encerra o assunto. Significa que a avaliação especializada precisa ocorrer o mais cedo possível para entender o que é possível em cada situação específica.

⚠ QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA
- O ultrassom morfológico levantou suspeita de espinha bífida ou alteração na coluna fetal
- O diagnóstico de mielomeningocele foi confirmado e você ainda não conversou com um especialista em cirurgia fetal
- Você tem menos de 26 semanas e quer saber se seu caso se enquadra nos critérios da cirurgia pré-natal
- Você recebeu laudos diferentes de profissionais diferentes e quer uma avaliação completa e independente
- Você mora em outra cidade e quer entender o que é possível antes de viajar para uma consulta presencial
Atendimento presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado — Resolução CFM 2.314/2022.
Perguntas frequentes
Referências
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004.
- Moldenhauer JS, Adzick NS. Fetal surgery for myelomeningocele: after the Management of Myelomeningocele Study (MOMS). Semin Fetal Neonatal Med. 2017;22(6):360-366.
- Houtrow AJ, Thom EA, Fletcher JM, et al. Prenatal repair of myelomeningocele and school-age functional outcomes. Pediatrics. 2020;145(2):e20191544.
- Houtrow AJ, MacPherson C, Jackson-Coty J, et al. Prenatal repair and physical functioning among children with myelomeningocele: a secondary analysis of a randomized clinical trial. JAMA Pediatr. 2021;175(4):e205674.
- Palmiero HOM, Figueiredo EG. Fetal myelomeningocele repair after the MOMS trial: a systematic review of neurosurgical outcomes and evolving techniques. Childs Nerv Syst. 2025;41:401.
- Sanz Cortes M, Corroenne R, Pyarali M, et al. Ambulation after in-utero fetoscopic or open neural tube defect repair: predictors for ambulation at 30 months. Ultrasound Obstet Gynecol. 2024;64:203-213.
- Moron AF, Barbosa MM, Milani HJF, et al. Perinatal outcomes after open fetal surgery for myelomeningocele repair: a retrospective cohort study. BJOG. 2018;125(10):1280-1286.
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina. Resolução CFM 2.314/2022.