Medicina Fetal
Receber a notícia de que o bebê tem hidropsia fetal é um dos momentos mais difíceis de uma gestação. Em segundos, um exame que parecia de rotina transforma o pré-natal — e surgem perguntas que ninguém estava preparado para fazer: o que causou isso? tem tratamento? o que fazemos agora?
O que é hidropsia fetal
Hidropsia fetal é o acúmulo anormal de líquido em pelo menos dois compartimentos do corpo do bebê. Os locais mais comuns são a cavidade abdominal (ascite), ao redor dos pulmões (derrame pleural), ao redor do coração (derrame pericárdico) e sob a pele (edema subcutâneo). Em muitos casos, há também espessamento da placenta e aumento do líquido amniótico.
O diagnóstico é feito pelo ultrassom — muitas vezes durante a ultrassonografia morfológica do segundo trimestre, entre as semanas 18 e 22 da gestação. A ultrassonografia pré-natal identifica o acúmulo de líquido nos tecidos fetais e nas cavidades corporais, orientando a investigação das causas.
A hidropsia fetal não é uma doença em si — é a consequência visível de alguma condição subjacente que compromete a circulação, o desenvolvimento linfático ou o equilíbrio dos fluidos no feto. É a identificação dessa causa que vai orientar o tratamento, o prognóstico e as decisões que vêm a seguir.
Dois tipos de hidropsia fetal: imune e não imune
A classificação da hidropsia fetal começa pela distinção entre dois tipos principais, baseada na causa do problema:
Hidropsia fetal imune ocorre quando o sistema imunológico da mãe produz anticorpos contra os glóbulos vermelhos do feto — o que acontece principalmente em casos de incompatibilidade sanguínea, como a incompatibilidade Rh. Com a prevenção pela imunoglobulina anti-D, esse tipo tornou-se raro.
Hidropsia fetal não imune (NIHF) é o que ocorre na ausência de incompatibilidade sanguínea e representa cerca de 90% dos casos de hidropsia fetal descritos na literatura. É aqui onde está a maior complexidade diagnóstica — porque as causas possíveis são muitas e exigem investigação cuidadosa, incluindo testes genéticos avançados.
Causas da hidropsia fetal não imune
A hidropsia fetal não imune pode resultar de mecanismos completamente diferentes. Conhecer os principais grupos de causas ajuda a entender por que a investigação é tão importante — e por que o prognóstico varia tanto de caso para caso.
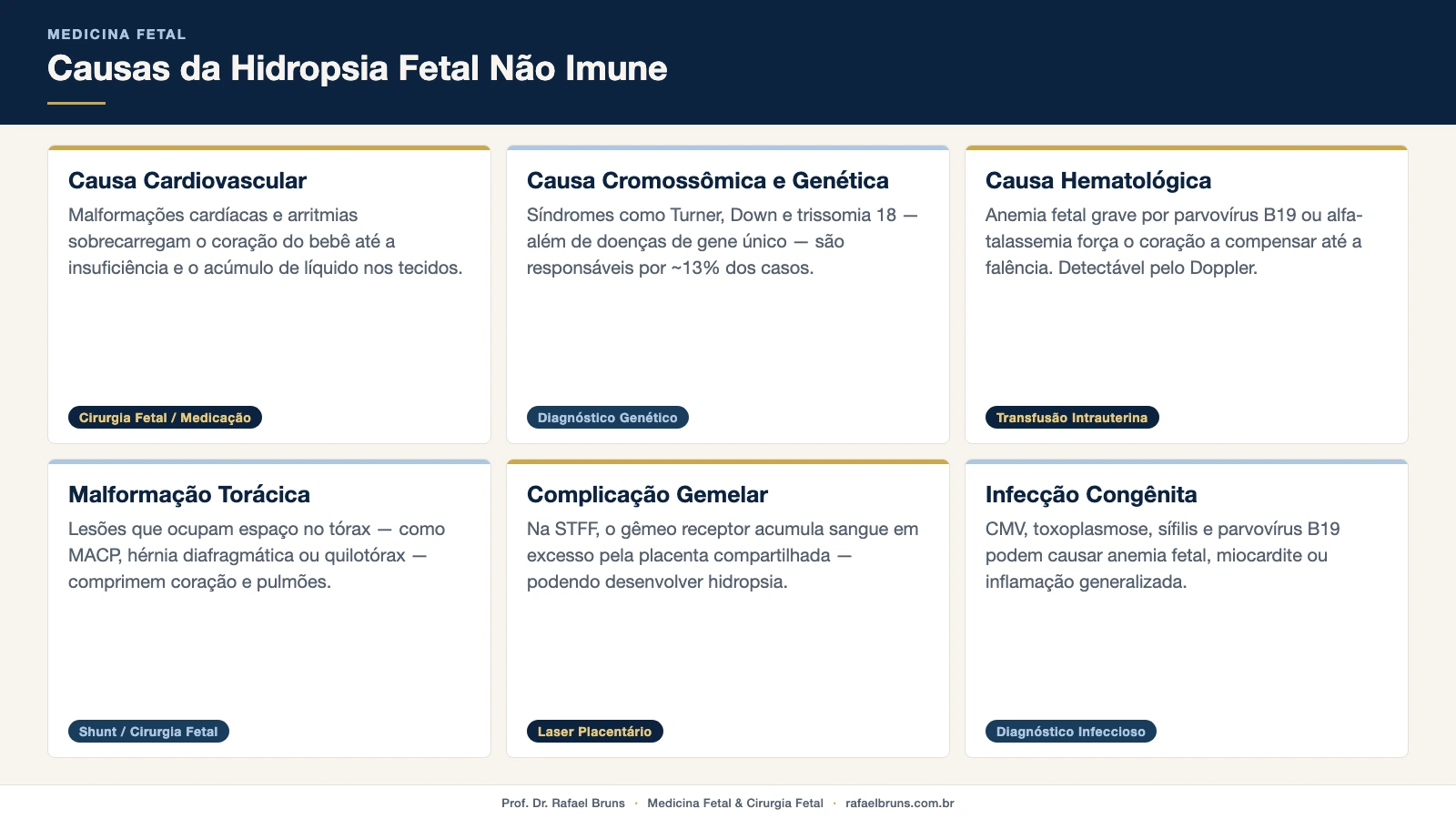
Causas cardiovasculares
O coração é o motor central da circulação fetal. Quando ele falha — por uma malformação estrutural, por uma arritmia grave ou por uma sobrecarga de volume — o líquido começa a se acumular nos tecidos do bebê. As causas cardíacas estão entre as mais comuns e, em determinados casos, entre as de melhor prognóstico quando detectadas a tempo.
A taquicardia supraventricular fetal, por exemplo, faz o coração do bebê bater acima de 200 vezes por minuto de forma sustentada. Esse esforço prolongado leva o coração à insuficiência — e o líquido se acumula progressivamente. O tratamento é feito com medicação administrada à mãe, que atravessa a placenta e normaliza o ritmo cardíaco do feto. Quando funciona, a hidropsia pode se resolver completamente.
Causas cromossômicas e alterações genéticas
Cerca de 13% dos casos de hidropsia fetal não imune têm origem cromossômica. A síndrome de Turner é um exemplo clássico: está associada ao higroma cístico, um acúmulo de líquido na nuca do feto causado por comprometimento do sistema linfático. A síndrome de Down, a trissomia 18 e outras aneuploidias também podem se manifestar com hidropsia.
Além das alterações cromossômicas clássicas, doenças de gene único — como mucopolissacaridoses, erros inatos do metabolismo e distúrbios do desenvolvimento linfático — podem causar hidropsia. Em casos recorrentes em gestações anteriores, essa origem genética é a mais importante de investigar.
Causas hematológicas — anemia fetal
A anemia fetal grave leva o coração do feto a compensar a falta de oxigênio aumentando o débito cardíaco. Esse esforço progressivo resulta em insuficiência e acúmulo de líquido nos tecidos e cavidades. A infecção por parvovírus B19 é uma causa frequente de anemia fetal aguda — e pode ter resolução espontânea ou após transfusão intrauterina, dependendo da gravidade.
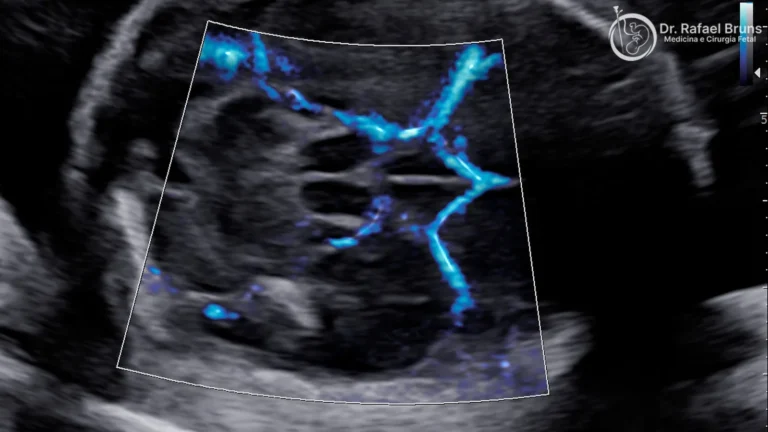
O Doppler da artéria cerebral média (velocidade de pico sistólico) é o exame padrão para rastrear anemia fetal sem procedimentos invasivos. Quando o resultado do Doppler está alterado, ele orienta a indicação de cordocentese e transfusão intrauterina.
Malformações estruturais e causas torácicas
Lesões que ocupam espaço dentro do tórax fetal — como a malformação adenomatoide cística pulmonar (MACP) ou a hérnia diafragmática congênita — podem comprimir o coração, dificultar o retorno venoso e causar hidropsia. O derrame pleural volumoso por quilotórax também pode ser a causa — e, em casos selecionados, o shunt toraco-amniótico é uma opção de tratamento durante a gestação.
O shunt toraco-amniótico é um cateter fino, posicionado guiado por ultrassom, que cria uma via de drenagem entre o derrame pleural do feto e o líquido amniótico. Não é uma cirurgia aberta — é feito com anestesia local, sem abertura do abdômen materno.
Complicações em gestação gemelar
Em gêmeos monocoriônicos, a síndrome de transfusão feto-fetal (STFF) pode causar hidropsia no gêmeo receptor, que recebe sangue em excesso pela placenta compartilhada. Essa é uma emergência em medicina fetal — com janela de tratamento a laser bem definida e urgência real.
Infecções congênitas
Infecções durante a gravidez — como citomegalovírus (CMV), toxoplasmose, sífilis e parvovírus B19 — podem causar hidropsia fetal por mecanismos variados: anemia, comprometimento cardíaco, hepatite fetal ou inflamação generalizada. A investigação inclui sorologias maternas e, quando indicado, amniocentese para pesquisa de DNA viral.
Por que identificar a causa é decisivo
O tratamento da hidropsia fetal não existe como tratamento da hidropsia em si — existe como tratamento da causa que gerou a condição. Essa distinção é fundamental para entender os próximos passos.
Quando a causa é uma arritmia cardíaca, a medicação pode reverter o quadro. Quando há anemia por parvovírus, a transfusão intrauterina pode ser suficiente. Quando o problema é um derrame pleural por quilotórax, o shunt toraco-amniótico pode aliviar a compressão dos pulmões do feto antes do parto. Em cada um desses casos, o diagnóstico correto abre um caminho concreto.
Quando as causas não são identificadas pelos exames iniciais — o que acontece em até 20% dos casos mesmo após investigação ampla —, os testes genéticos avançados mudaram o cenário dos últimos anos. O exoma fetal (sequenciamento das regiões codificantes do DNA) identifica doenças de gene único, erros inatos do metabolismo e alterações genéticas que antes ficavam sem diagnóstico. Nos casos de hidropsia fetal recorrente em gestações anteriores, o exoma de trio (pai, mãe e feto) permite calcular o risco para gestações futuras e orientar o aconselhamento genético.
“A hidropsia fetal não é um diagnóstico — é uma consequência. Identificar o que está por trás dela é o que muda o prognóstico.”
A investigação diagnóstica: como é feita
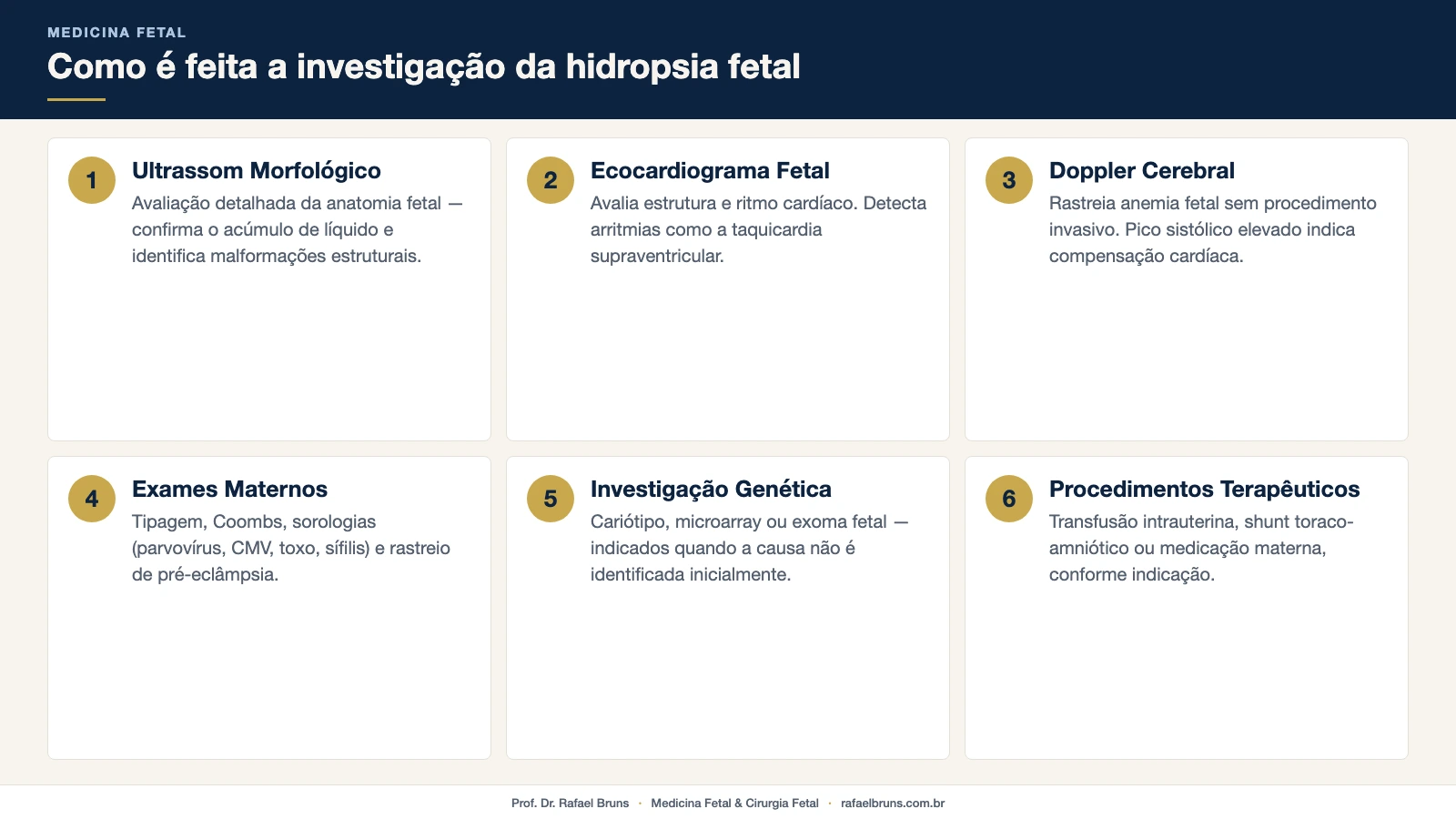
A investigação começa pelo ultrassom e segue uma lógica de cascata — do mais acessível ao mais específico, conforme os resultados orientam:
Avaliação de imagem:
- Ultrassonografia morfológica detalhada (anatomia fetal completa)
- Ecocardiograma fetal (estrutura do coração e ritmo cardíaco)
- Doppler da artéria cerebral média (rastreio de anemia fetal)
Exames maternos:
- Tipagem sanguínea e teste de Coombs indireto (para excluir incompatibilidade sanguínea)
- Sorologias para infecções (parvovírus B19, CMV, toxoplasmose, sífilis)
- Rastreio de complicações maternas, incluindo pré-eclâmpsia
- Avaliação de doenças autoimunes
Investigação genética:
- Cariótipo fetal (por amniocentese ou cordocentese)
- Microarray cromossômico (maior resolução que o cariótipo convencional)
- Exoma fetal ou de trio (em casos sem causa identificada)
Procedimentos terapêuticos, quando indicados:
- Transfusão intrauterina (para anemia fetal confirmada)
- Shunt toraco-amniótico (para derrame pleural volumoso com compressão)
Pré-eclâmpsia e síndrome do espelho: a mãe também precisa de atenção
Uma complicação materna importante associada à hidropsia fetal é a síndrome do espelho — também chamada síndrome de Ballantyne. Ela ocorre quando a mãe desenvolve edema, hipertensão e outros sinais que espelham a condição do feto hidrópico.
A síndrome do espelho se sobrepõe clinicamente à pré-eclâmpsia, mas tem uma característica que as distingue: enquanto na pré-eclâmpsia ocorre hemoconcentração, na síndrome do espelho ocorre hemodiluição. Ela complica entre 5% e 30% dos casos de hidropsia fetal e pode envolver edema pulmonar, lesão renal e hipertensão grave. Os desfechos maternos são piores quando a causa fetal não é tratável — e melhores quando o tratamento fetal resolve a hidropsia e o estado da mãe se normaliza.
O acompanhamento próximo da mãe é parte fundamental do manejo da hidropsia fetal. Pré-eclâmpsia, síndrome do espelho e outras complicações maternas precisam ser rastreadas ativamente ao longo de toda a gestação.
Prognóstico: o que os dados mostram
O prognóstico da hidropsia fetal varia amplamente conforme a causa e a idade gestacional no momento do diagnóstico.
Casos detectados antes de 24 semanas têm maior associação com aneuploidias e, em geral, prognóstico mais reservado. Mesmo em fetos sem alterações cromossômicas, a taxa de sobrevivência dos recém-nascidos com hidropsia fetal não imune é de aproximadamente 23%. A mortalidade perinatal pode atingir até 90% nos casos mais graves, e cerca de 30% dos casos resultam em óbito intrauterino.
Esses números refletem a diversidade das causas — que vai de condições sem tratamento a condições completamente reversíveis quando identificadas a tempo. Os melhores desfechos ocorrem quando a causa é tratável ou quando a hidropsia se resolve espontaneamente em gestações mais avançadas sem causa identificada.
A investigação completa — mesmo quando não abre caminho para tratamento fetal — tem valor real: orienta o planejamento do parto, o suporte ao recém-nascido e, quando há causa genética, o risco de recorrência em gestações futuras.
⚠ QUANDO A HIDROPSIA FETAL MERECE AVALIAÇÃO ESPECIALIZADA
- O ultrassom identificou líquido em dois ou mais compartimentos do bebê (ascite, derrame pleural, derrame pericárdico, edema de pele)
- O diagnóstico foi feito mas a causa ainda não foi identificada
- Há histórico de hidropsia fetal em gestação anterior
- O bebê tem derrame pleural volumoso ou arritmia cardíaca associada
- Você recebeu informações conflitantes de diferentes profissionais de saúde
- O resultado genético veio com variante de significado incerto
- A mãe está desenvolvendo sinais de edema ou hipertensão (possível síndrome do espelho)
- Você mora em outra cidade e quer orientação antes de decidir para onde ir
A avaliação pode começar por teleconsulta — revisão dos laudos e exames já realizados, sem necessidade de viagem.
Perguntas frequentes
Referências
- Nicolaides KH et al. Obstetric Ultrasound. 3ª ed. Churchill Livingstone.
- Gowda M et al. Evaluation of Non-Immune Fetal Hydrops in Resource Poor Country. Prenatal Diagnosis. 2025;45:939–950.
- Bartels HC et al. Maternal-fetal complications of non-immune fetal hydrops — mirror syndrome. Case Reports in Women’s Health. 2026;49:e00775.
- Norton ME et al. SMFM Clinical Guideline #7: Nonimmune Hydrops Fetalis. Am J Obstet Gynecol. 2015;212(2):127–139.
- Sparks TN et al. Nonimmune Hydrops Fetalis: Identifying the Underlying Genetic Etiology. Genetics in Medicine. 2019;21(6):1339–1344.
- Batra AS et al. Pharmacological management of cardiac arrhythmias in the fetal and neonatal periods. AHA. Circulation. 2024;149(10):e937–e952.
- Biswas S et al. Mirror syndrome: a systematic literature review. Am J Obstet Gynecol MFM. 2023;5(9):101067.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada. Teleconsulta em conformidade com a Resolução CFM 2.314/2022.