Cirurgia fetal
Na hérnia diafragmática congênita grave, a oclusão traqueal fetal (FETO) estimula os pulmões a crescer antes do nascimento — e pode mudar o prognóstico.
O que é a hérnia diafragmática congênita e por que os pulmões ficam comprometidos
O diafragma é o músculo que separa o tórax do abdômen. Na hérnia diafragmática congênita (HDC), esse músculo se forma com uma abertura — um defeito que permite que vísceras abdominais como estômago, intestino e, nos casos mais graves, o fígado migrem para dentro do tórax.
O problema não é apenas o espaço físico ocupado. É o que essa ocupação faz com os pulmões em desenvolvimento: eles crescem comprimidos, com menos espaço e menos estímulo mecânico, resultando em hipoplasia pulmonar — pulmões subdesenvolvidos — e, frequentemente, hipertensão pulmonar após o nascimento.
- A HDC afeta aproximadamente 1 em cada 4.000 nascimentos
- Cerca de 85% dos casos ocorrem no lado esquerdo do diafragma; 13% no lado direito
- Em metade dos casos, há anomalias estruturais ou cromossômicas associadas
- Nos casos isolados de HDC, a sobrevida neonatal varia entre 60% e 70%
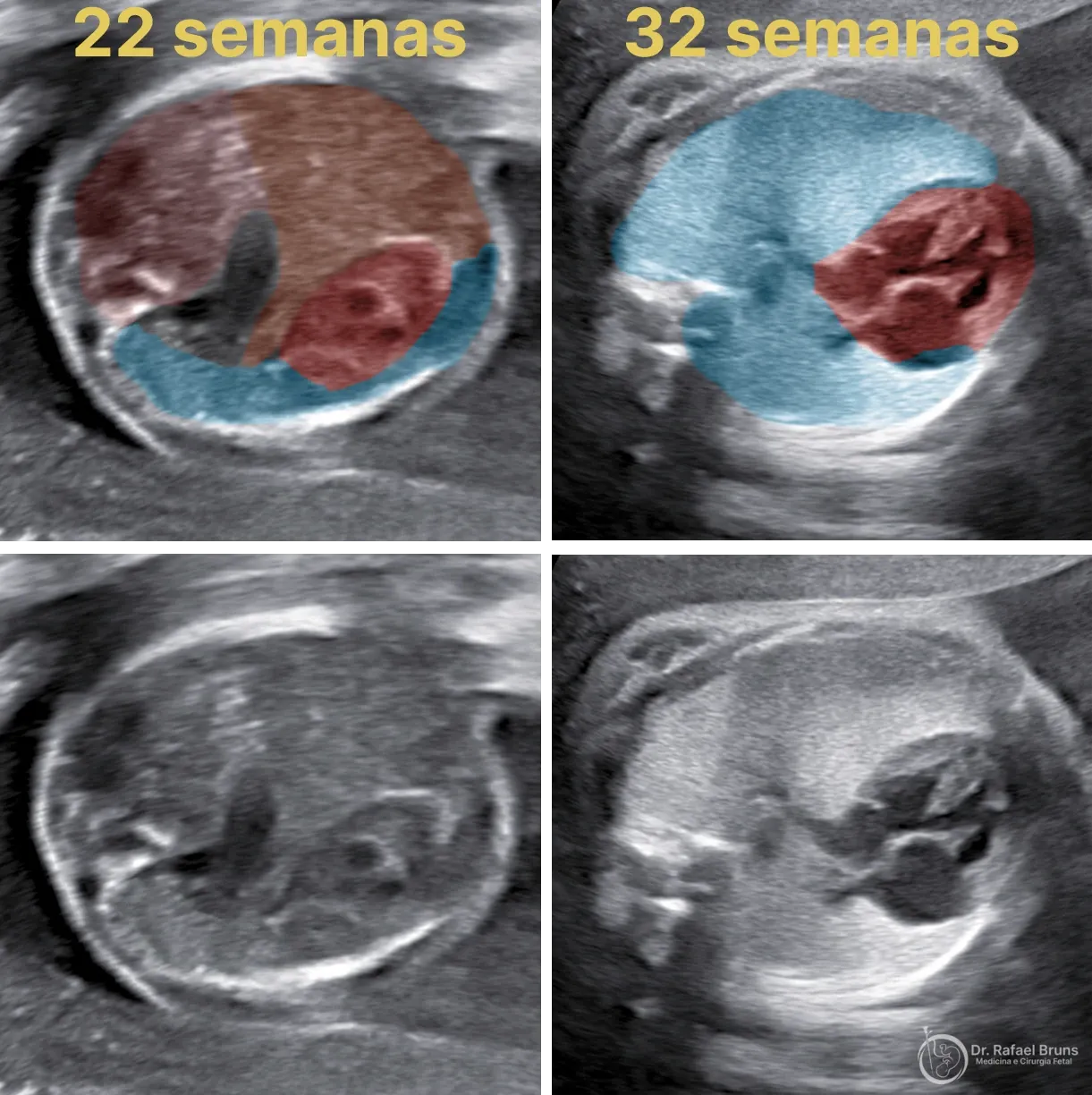
O diagnóstico é feito por ultrassom, geralmente entre 18 e 20 semanas de gestação, quando o exame morfológico identifica achados característicos: o coração desviado do seu eixo normal, vísceras abdominais visíveis no tórax, e pulmões menores do que o esperado para a idade gestacional.
Como saber se o caso é grave o suficiente para intervir
Nem toda hérnia diafragmática congênita tem indicação de intervenção fetal. O FETO é reservado para casos com alto risco de mortalidade — e para definir esse risco, o especialista em medicina fetal usa marcadores ultrassonográficos que estimam o grau de comprometimento pulmonar.
LHR, o/e LHR e volumetria por RM: muitas medidas para uma questão difícil
O marcador mais conhecido é o LHR (lung-to-head ratio): a relação entre o tamanho do pulmão fetal e o perímetro cefálico, ambos medidos pelo ultrassom. Existe também o o/e LHR (observed/expected LHR), que corrige o valor simples pela idade gestacional — porque o tamanho do pulmão normal varia semana a semana, e comparar o valor bruto sem essa correção pode induzir erros. E há ainda a volumetria pulmonar por ressonância magnética, que oferece uma estimativa tridimensional do volume de tecido pulmonar.
Por que existem tantas formas de medir? Porque nenhuma delas é perfeita. Cada marcador tem limitações próprias: o LHR simples não corrige pela idade gestacional e depende muito da técnica do examinador; o o/e LHR é mais robusto, mas exige curvas de referência e experiência; a volumetria por RM é mais precisa em termos absolutos, mas com acesso restrito e sem consenso claro sobre os pontos de corte ideais.
Como funciona a oclusão traqueal fetal
O procedimento é realizado entre 25 e 28 semanas de gestação. Essa janela é importante porque permite ao menos seis semanas de oclusão antes da retirada programada do balão — tempo considerado necessário para promover crescimento pulmonar clinicamente significativo.
A técnica é minimamente invasiva. Sob anestesia, um fetoscópio — um instrumento com diâmetro comparável a um lápis fino — é introduzido através de uma punção no abdômen materno até alcançar a cavidade uterina. Com o fetoscópio posicionado, um microcateter com um balão em sua ponta é guiado pela boca do feto, desce pela faringe e é posicionado dentro da traqueia. O balão é então inflado.
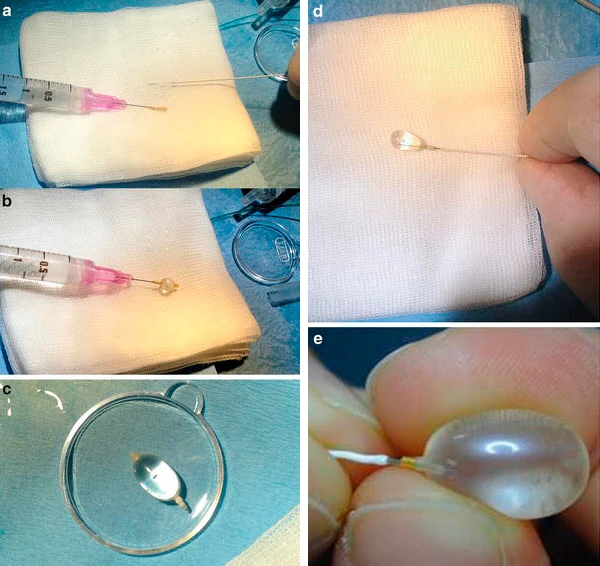
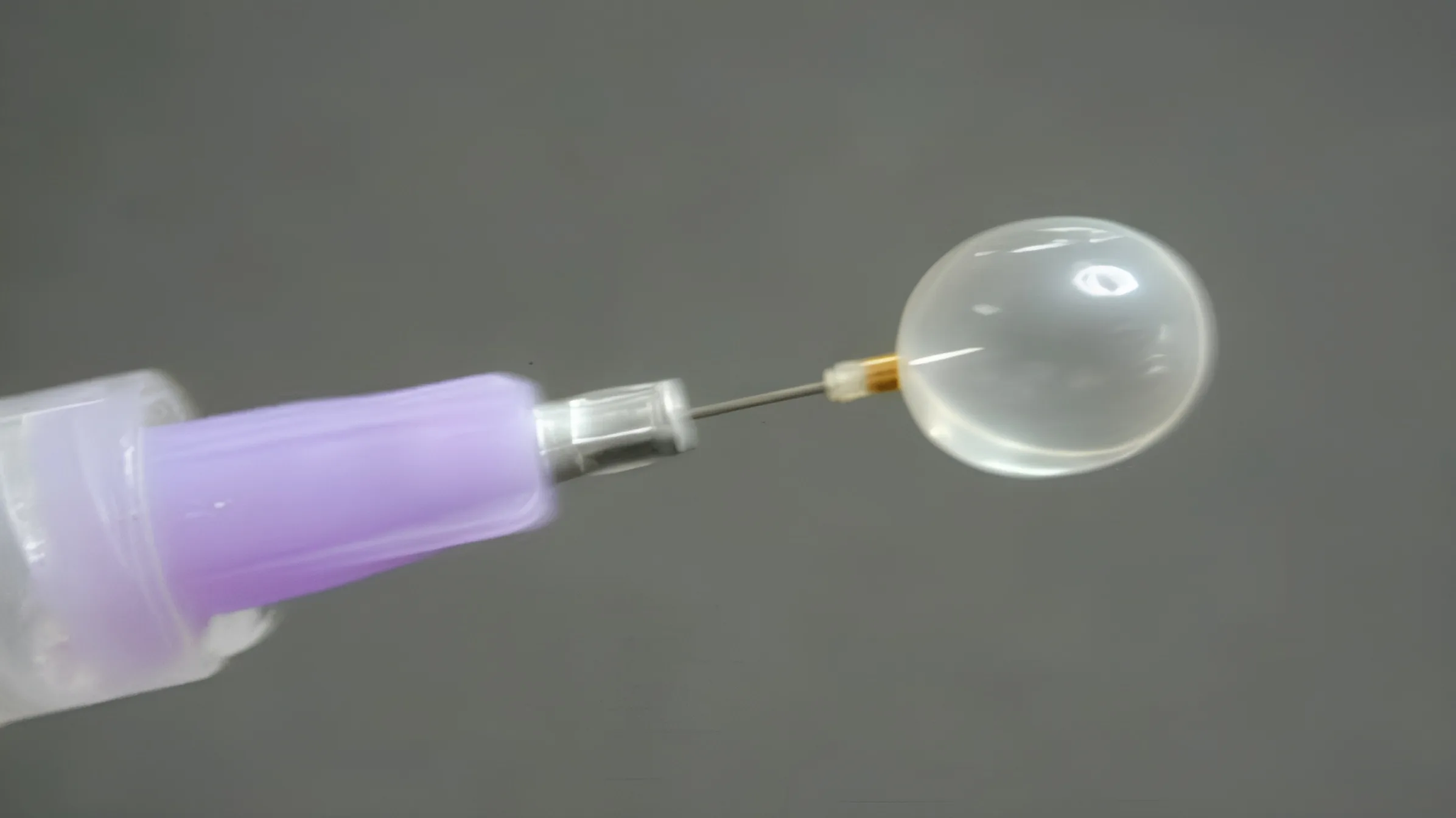
Olhando para a imagem, é difícil acreditar que esse pequeno objeto é o centro de todo o procedimento. O balão utilizado na oclusão traqueal fetal chama-se Goldbal 2 — um dispositivo de látex desenvolvido originalmente para procedimentos em vasos cerebrais e adaptado para a cirurgia fetal. Vazio, ele é menor do que a borracha de um lápis. Inflado, cabe com folga dentro da traqueia de um feto com menos de 30 semanas de gestação — o que dá a real dimensão do quão diminuto é o campo onde o procedimento acontece. Toda a cirurgia ocorre nessa escala: sem cortes grandes, sem abertura do útero, guiada por um fetoscópio fino introduzido pelo abdômen da mãe. O que a imagem (E) deixa claro com nitidez — o balão inflado ao lado dos dedos do cirurgião — é que precisão, aqui, se mede em milímetros.
O que acontece dentro da traqueia
Normalmente, os pulmões fetais produzem e secretam líquido pulmonar que flui para fora pelas vias aéreas. Com a traqueia ocluída pelo balão, esse líquido fica retido. O acúmulo progressivo gera uma pressão interna que força a expansão dos pulmões — mecanicamente, é um estímulo de distensão sustentada que o tecido pulmonar interpreta como sinal de crescimento.
O que o FETO faz
- Estimula ramificação das vias aéreas
- Aumenta o volume e o peso do tecido pulmonar
- Reduz a resistência nos vasos sanguíneos pulmonares
- Melhora a chance de sobrevida neonatal
O que o FETO não faz
- Não corrige a hérnia diafragmática
- Não reposiciona as vísceras abdominais
- Não elimina a necessidade de cirurgia pós-natal
- Não garante resultado — depende de múltiplos fatores
A retirada do balão — e por que isso surpreende as famílias
Uma informação que costuma causar surpresa genuína: o balão não fica no feto até o parto. Ele é retirado antes do nascimento.
A remoção é realizada em torno de 34 semanas de gestação. O motivo é clínico e prático: se o balão permanecesse presente no momento do parto, as vias aéreas do recém-nascido precisariam ser desobstruídas de forma imediata e controlada — o que representaria um risco adicional na sala de parto. A retirada programada permite que os pulmões, agora estimulados, tenham um período de adaptação antes do nascimento e que o parto transcorra sem essa variável.
A remoção é feita pelo mesmo acesso fetoscópico: o balão é puncionado e esvaziado, e o feto retoma normalmente a troca de líquido pulmonar até o parto.
Riscos do procedimento
Como qualquer intervenção fetal que envolve acesso ao útero, o FETO não é isento de riscos. O principal é a ruptura prematura das membranas — que pode levar ao parto prematuro antes que o balão seja retirado de forma programada, encurtando o período de oclusão ou exigindo sua remoção de emergência. Outros riscos incluem descolamento de placenta e infecção intra-uterina.
A decisão de realizar o FETO envolve sempre ponderar esses riscos contra o prognóstico sem intervenção — uma conversa que acontece caso a caso, em avaliação completa, com tempo e informação, em um centro com experiência no procedimento.
- O diagnóstico foi feito antes de 24 semanas (janela para discussão de intervenção)
- O laudo menciona herniação do fígado para o tórax
- O LHR ou o/e LHR foram calculados e estão abaixo dos valores de referência
- O coração aparece desviado do seu eixo normal no ultrassom
- Há dúvida sobre a gravidade do caso ou sobre as opções disponíveis no Brasil
- Você recebeu laudos divergentes de diferentes serviços
Sobrevida e o que esperar após o FETO
Os dados da literatura mostram sobrevida neonatal de aproximadamente 60% a 65% nos casos de HDC grave tratados com FETO — uma melhora em relação ao prognóstico sem intervenção nos casos mais críticos. O estudo TOTAL (Tracheal Occlusion to Accelerate Lung growth), conduzido pelos grupos de Deprest e Nicolaides, é a referência central dessa evidência e representa o maior ensaio clínico randomizado disponível sobre o tema.
O FETO é uma peça de um cuidado multidisciplinar que envolve médico fetal, cirurgião pediátrico, neonatologista e, frequentemente, cardiologista pediátrico. O procedimento é o início de uma jornada — não o fim dela.
O primeiro balão no Paraná — e uma história sobre redes
Em 2016, realizamos a primeira oclusão traqueal fetoscópica do Paraná. O caso era de hérnia diafragmática congênita grave com indicação de FETO. A técnica era factível; o problema foi encontrar o balão.
Naquele momento, os dispositivos específicos para oclusão traqueal fetal não estavam disponíveis no Brasil. O estoque havia se esgotado. O importador, para tentar resolver, rastreou todos os serviços que tinham adquirido o produto anteriormente — e encontrou uma única unidade, no estoque da Santa Casa de Misericórdia de Porto Alegre.
O hospital cedeu o balão. Ele foi transportado para Curitiba, e o procedimento foi realizado.
Hoje opero também na Santa Casa de Porto Alegre. Não sei se essa história é a razão — mas ela certamente faz parte.
Perguntas frequentes
Referências
- Deprest JA et al. Randomized trial of fetal surgery for severe left diaphragmatic hernia. N Engl J Med. 2021;385(2):107-118. (TOTAL trial)
- Deprest JA et al. Randomized trial of fetal surgery for moderate left diaphragmatic hernia. N Engl J Med. 2021;385(2):119-129. (TOTAL trial)
- Jani J, Nicolaides KH et al. Prenatal prediction of survival in isolated left-sided diaphragmatic hernia. Ultrasound Obstet Gynecol. 2006;27(1):18-22.
- ISUOG Practice Guidelines: diagnosis and surveillance of congenital diaphragmatic hernia. Ultrasound Obstet Gynecol. Consultar versão vigente.
Conteúdo informativo. Não substitui consulta médica presencial ou por telemedicina com avaliação individualizada.