Cirurgia Fetal
Receber a confirmação de mielomeningocele muda o tom de tudo. Em algum momento da sequência de consultas e laudos, surge a pergunta: existe cirurgia antes do nascimento? E logo depois: que tipo de cirurgia? Aberta ou fetoscópica? Este artigo responde com base nos dados disponíveis até hoje.
Por que existe cirurgia fetal de mielomeningocele?
A mielomeningocele não é apenas uma malformação estrutural. É também um processo de dano progressivo.
O defeito na coluna é formado nas primeiras semanas de gestação — antes mesmo que qualquer cirurgia pudesse intervir. Mas a maior parte do dano neurológico que afeta a função motora, a bexiga e a marcha acontece ao longo da gestação: a medula exposta fica em contato direto com o líquido amniótico, que ao longo das semanas se torna quimicamente agressivo, à medida que o feto começa a produzir urina. Quanto mais tempo a medula fica exposta, maior o dano acumulado.
Essa é a chamada hipótese dos dois choques: o primeiro é a malformação em si. O segundo — e o que a cirurgia fetal pode evitar — é o dano adicional causado pela exposição medular ao longo da gravidez.
A cirurgia fetal de mielomeningocele existe, portanto, para interromper esse segundo processo antes que ele avance.
O estudo que mudou tudo — e que não se repete
Em 2011, o New England Journal of Medicine publicou o estudo MOMs (Management of Myelomeningocele Study) — o único ensaio clínico randomizado já realizado em cirurgia fetal de mielomeningocele.
O estudo comparou, de forma controlada e randomizada, a cirurgia pré-natal por técnica aberta com a cirurgia pós-natal. Os resultados foram tão claros que o comitê de ética interrompeu o estudo antes do prazo: continuar randomizando fetos para cirurgia pós-natal seria antiético.
O que o MOMs provou:
- Redução na necessidade de derivação ventriculoperitoneal (shunt): de 82% no grupo pós-natal para 40% no grupo operado antes do nascimento
- Maior probabilidade de deambulação independente aos 30 meses: 42% vs aproximadamente 12%
- Reversão da herniação do tronco encefálico (malformação de Chiari II) na maioria dos casos operados antes do nascimento
Esse estudo não será repetido. Nenhum comitê de ética aprovará randomizar fetos para cirurgia pós-natal depois que a superioridade da cirurgia pré-natal ficou demonstrada. A técnica aberta — utilizada no MOMs — é, portanto, a única com validação por ensaio clínico randomizado. É a base sobre a qual toda a comparação com outras técnicas se apoia.
Para uma análise detalhada do que o MOMs provou — e o que ele não provou —, consulte este artigo sobre os resultados da cirurgia fetal de mielomeningocele.
A técnica aberta — o que acontece
Na cirurgia aberta de mielomeningocele, a mãe recebe anestesia geral — que atravessa a placenta e também anestesia o bebê. Após o posicionamento cuidadoso, uma incisão é feita no abdome materno e, em seguida, no útero, expondo a região da coluna do bebê sem retirá-lo.
Um neurocirurgião fecha o defeito na medula em múltiplas camadas: primeiro a membrana que cobre a medula (dura-máter), depois a musculatura e finalmente a pele. O objetivo é criar um fechamento hermético que elimine o contato entre a medula e o líquido amniótico. O útero é então fechado, e a gestação continua — geralmente até o parto programado por cesariana, entre 36 e 37 semanas.
O procedimento dura aproximadamente 1h30 a 2h30. A maioria das pacientes permanece internada por 3 a 5 dias após a cirurgia.
A principal limitação da técnica aberta é a cicatriz uterina: em gestações futuras, o parto deverá ser necessariamente por cesariana, devido ao risco de ruptura uterina — assim como após qualquer histerotomia — o corte no útero, semelhante ao que se faz na cesariana, porém menor e em outro local — para cirurgia fetal.
A fetoscopia — o que é e o que promete
A abordagem fetoscópica surgiu como uma alternativa minimamente invasiva. Em vez de abrir amplamente o útero, são introduzidos pelo abdome materno instrumentos com câmera de poucos milímetros de diâmetro — guiados pelo ultrassom — que permitem fechar o defeito da medula sem uma histerotomia de grande porte.
A promessa central da fetoscopia é reduzir as complicações maternas associadas à cirurgia aberta — especialmente a ruptura prematura de membranas e a necessidade de cesariana em gestações futuras. Em alguns centros, a fetoscopia é feita por via percutânea (apenas com punções no abdome materno); em outros, é assistida por uma pequena laparotomia (incisão cirúrgica no abdome) que estabiliza o útero.
O que os estudos mostram sobre as duas técnicas
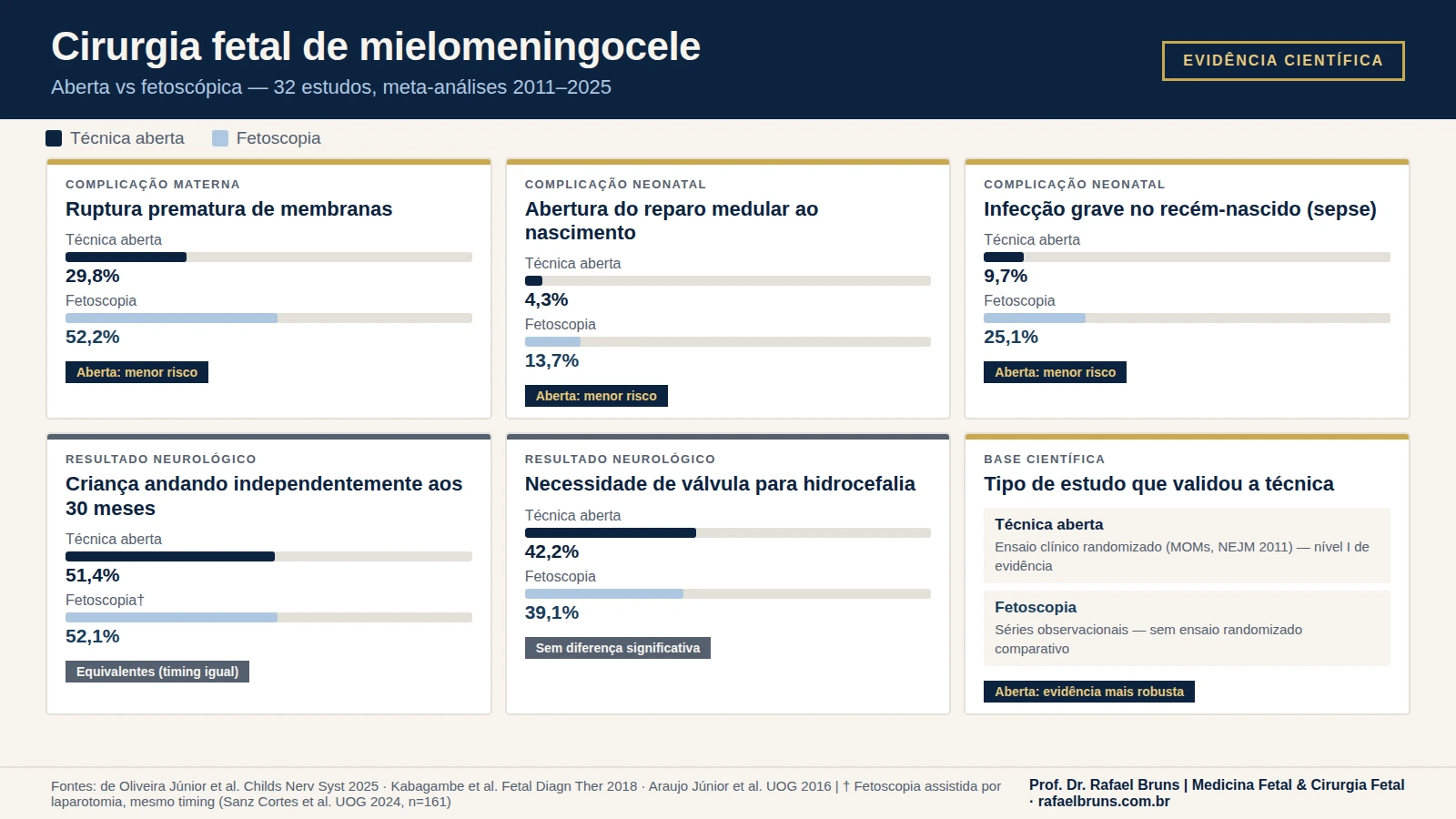
A comparação entre as técnicas acumulou dados em múltiplas revisões sistemáticas e meta-análises publicadas entre 2016 e 2025. O cenário emergente é mais nuançado do que a narrativa de “uma técnica é melhor que a outra”.
Uma meta-análise publicada em 2025 no Child’s Nervous System (de Oliveira Júnior et al.), que incluiu 32 estudos publicados entre 2011 e 2024, sintetizou os achados:
Complicações em que a técnica aberta mostrou melhores resultados:
- Ruptura prematura de membranas: 29,8% vs 52,2% (fetoscópica)
- Oligoâmnio: 14,5% vs 48,8%
- Deiscência da ferida cirúrgica no recém-nascido: 4,3% vs 13,7%
- Sepse neonatal: 9,7% vs 25,1%
- Tempo cirúrgico: 134 min vs 220 min
Onde as técnicas se equivalem:
- Necessidade de derivação ventricular por hidrocefalia: 42% vs 39%
- Reversão da herniação do tronco encefálico: 60% vs 58%
- Manutenção ou melhora da função motora: 80,9% vs 85,6%
O ponto mais importante: os desfechos neurológicos — que são o objetivo central da cirurgia fetal — são comparáveis entre as técnicas quando a fetoscopia é realizada com timing e técnica adequados. A diferença está principalmente nas complicações do procedimento em si.
Uma revisão anterior (Kabagambe et al., Fetal Diagnosis and Therapy, 2018) havia chegado a conclusão semelhante: a fetoscopia assistida por laparotomia consegue reduzir a taxa de prematuridade próxima à da técnica aberta — mas mantém uma taxa significativamente maior de deiscência no local do reparo medular.
O argumento que os números escondem: o timing
Existe um aspecto dessa comparação que os dados agregados frequentemente obscurecem, e que é clinicamente decisivo.
A lógica da cirurgia fetal de mielomeningocele é operar cedo. Quanto mais cedo a medula é protegida, menor o dano acumulado. Isso não é uma hipótese — é o que os dados mostram de forma consistente.
Um estudo brasileiro publicado em 2020 (Prenatal Diagnosis, Peralta et al.) acompanhou 190 mulheres operadas por técnica aberta com mini-histerotomia e demonstrou que, mesmo dentro da janela autorizada pelo MOMs (19 a 27 semanas), quanto mais cedo a cirurgia, menor a necessidade de derivação ventriculoperitoneal. A idade gestacional no momento da cirurgia foi um preditor independente de shunt.
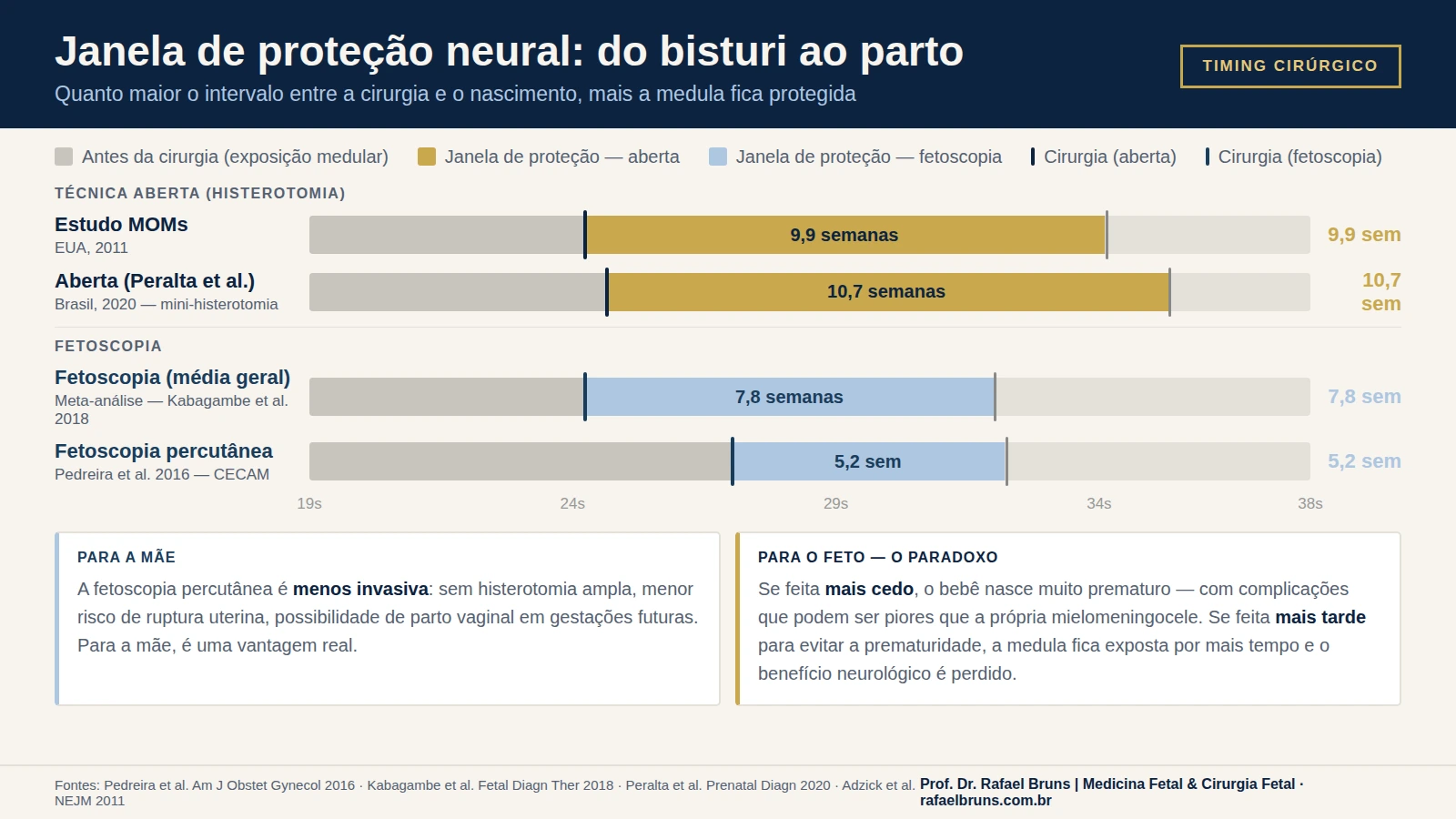
O que o infográfico acima deixa claro: quando a fetoscopia percutânea é realizada mais tardiamente para reduzir o risco de prematuridade, a janela de proteção neural cai para menos da metade da técnica aberta. A medula ficou exposta por mais tempo — e o benefício central da cirurgia fetal foi parcialmente perdido.
Quando os estudos controlam esse fator — com timing equivalente entre as técnicas —, os desfechos neurológicos se igualam. Sanz Cortes et al. (Ultrasound in Obstetrics and Gynecology, 2024) analisaram 161 casos com timing controlado e encontraram deambulação independente aos 30 meses estatisticamente idêntica: 52,1% na fetoscopia assistida vs 51,4% na técnica aberta. Mas essa não é a realidade de todas as séries.
Por que preferimos a técnica aberta
Opero com técnica aberta desde a primeira cirurgia fetal de mielomeningocele realizada em Curitiba, em 2017. Essa escolha não é conservadorismo — é respeito pela hierarquia da evidência.
A técnica aberta é a única com validação por ensaio clínico randomizado de alta qualidade metodológica. O estudo MOMs, encerrado por superioridade, estabeleceu critérios de elegibilidade, janelas de tempo e desfechos esperados que servem como referência para tudo que veio depois. Comparar resultados de séries de fetoscopia com o padrão do MOMs sem controlar o timing cirúrgico é um erro metodológico que pode induzir famílias a conclusões equivocadas.
Além disso, a taxa de deiscência do reparo medular após a fetoscopia percutânea — que pode chegar a 30% em algumas séries e exige reoperação pós-natal — é uma complicação que não deveria ser subestimada. Um recém-nascido com MMC já terá múltiplas demandas cirúrgicas e de reabilitação; uma revisão do reparo medular logo após o nascimento adiciona um risco que prefiro evitar.
A decisão final é sempre da família, depois de uma discussão detalhada sobre os dados, as limitações de cada técnica e o que esperamos especificamente para a sua gestação.
Para entender como a hidrocefalia e a necessidade de shunt se relacionam com o timing da cirurgia, há um artigo específico sobre esse tema.
“Opero com técnica aberta porque respeito a hierarquia da evidência. O timing importa mais do que a técnica — e a técnica aberta, permite operar mais cedo, protegendo o feto.”
⚠ QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA EM CIRURGIA FETAL DE MIELOMENINGOCELE
- O diagnóstico de mielomeningocele foi confirmado por morfológico e/ou ressonância magnética fetal
- Você ainda está abaixo de 25 semanas de gestação e não consultou com um especialista em cirurgia fetal
- Recebeu opiniões divergentes sobre indicação cirúrgica ou técnica preferida
- Quer entender se o seu caso se enquadra nos critérios do estudo MOMs
- Mora fora de Curitiba ou Porto Alegre e quer uma avaliação antes de definir onde será operada
Atendimento presencial em Curitiba e Porto Alegre. Telemedicina disponível para pacientes de qualquer estado — a avaliação pode começar pela revisão dos laudos antes de qualquer deslocamento.
Se a cirurgia não for indicada para o seu caso

Nem todo diagnóstico de mielomeningocele resulta em indicação cirúrgica fetal. Os critérios de elegibilidade são específicos, e casos com malformações associadas, nível de lesão em posição desfavorável, ou outros fatores materno-fetais podem inviabilizar o procedimento.
Quando a cirurgia não é a indicação, o acompanhamento não termina — ele muda de foco. O planejamento detalhado do parto, a escolha da maternidade certa com suporte neonatal adequado, e a coordenação com a equipe de neurocirurgia pediátrica são aspectos que têm impacto real no prognóstico do bebê. A avaliação não é um portão de entrada apenas para a cirurgia. É um mapa.
Perguntas frequentes
Referências
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004.
- de Oliveira Júnior JP, Morais BA, Fernandes MNF, et al. Open repair versus fetoscopic fetal surgery: which is the best approach for intrauterine myelomeningocele correction? Systematic review and meta-analysis. Childs Nerv Syst. 2025;41(1):256.
- Sanz Cortes M, Corroenne R, Pyarali M, et al. Ambulation after in-utero fetoscopic or open neural tube defect repair: predictors for ambulation at 30 months. Ultrasound Obstet Gynecol. 2024;64:203-213.
- Kabagambe SK, Jensen GW, Chen YJ, Vanover MA, Farmer DL. Fetal surgery for myelomeningocele: a systematic review and meta-analysis of outcomes in fetoscopic versus open repair. Fetal Diagn Ther. 2018;43(3):161-174.
- Peralta CFA, Botelho RD, Romano ER, et al. Fetal open spinal dysraphism repair through a mini-hysterotomy: influence of gestational age at surgery on the perinatal outcomes and postnatal shunt rates. Prenatal Diagnosis. 2020;40:689-697.
- Araujo Júnior E, Eggink AJ, van den Dobbelsteen J, Martins WP, Oepkes D. Procedure-related complications of open vs endoscopic fetal surgery for treatment of spina bifida. Ultrasound Obstet Gynecol. 2016;48:151-160.
- Pedreira DA, Zanon N, Nishikuni K, et al. Endoscopic surgery for the antenatal treatment of myelomeningocele: the CECAM trial. Am J Obstet Gynecol. 2016;214:111.e1-111.e11.
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada.