Cirurgia Fetal
Receber o diagnóstico de mielomeningocele durante a gestação já é impactante. Quando o médico acrescenta “há sinais de hidrocefalia”, a pergunta que surge imediatamente é: o que isso muda? O meu bebê vai precisar de uma cirurgia na cabeça depois de nascer? Este artigo explica o vínculo entre mielomeningocele e hidrocefalia, o que é o shunt, e como a cirurgia fetal pode alterar esse prognóstico.
O que é mielomeningocele — malformação congênita do tubo neural
A mielomeningocele (MMC) é a forma mais grave de espinha bífida, uma malformação congênita em que o tubo neural não se fecha completamente durante as primeiras semanas de gestação. Como resultado, parte da medula espinhal e das meninges — as membranas que a envolvem — se projetam para fora da coluna vertebral, formando um saco visível geralmente na região lombar ou sacral.
No Brasil, estimativas apontam para aproximadamente 2,42 casos de mielomeningocele a cada 10 mil nascimentos. A principal medida preventiva conhecida é a suplementação de ácido fólico antes e durante a gestação, que reduz significativamente o risco de defeitos no fechamento do tubo neural. Apesar disso, a incidência permanece estável, e muitas famílias chegam ao diagnóstico sem qualquer fator de risco identificável.
A condição expõe o tecido nervoso ao contato prolongado com o líquido amniótico ao longo da gestação — o que agrava progressivamente a lesão. Essa é a base da chamada “hipótese dos dois golpes”: o primeiro é a falha no fechamento do tubo neural; o segundo é o dano adicional causado pela exposição intrauterina. A cirurgia fetal atua exatamente sobre esse segundo golpe, ao fechar o defeito antes do nascimento.
As consequências da mielomeningocele variam conforme o nível da lesão na coluna vertebral, mas incluem, em diferentes graus, comprometimento da função dos membros inferiores, alterações na função vesical (incontinência urinária) e intestinal, e complicações neurológicas — entre elas, a hidrocefalia.
Por que a mielomeningocele causa hidrocefalia — e como o mecanismo funciona
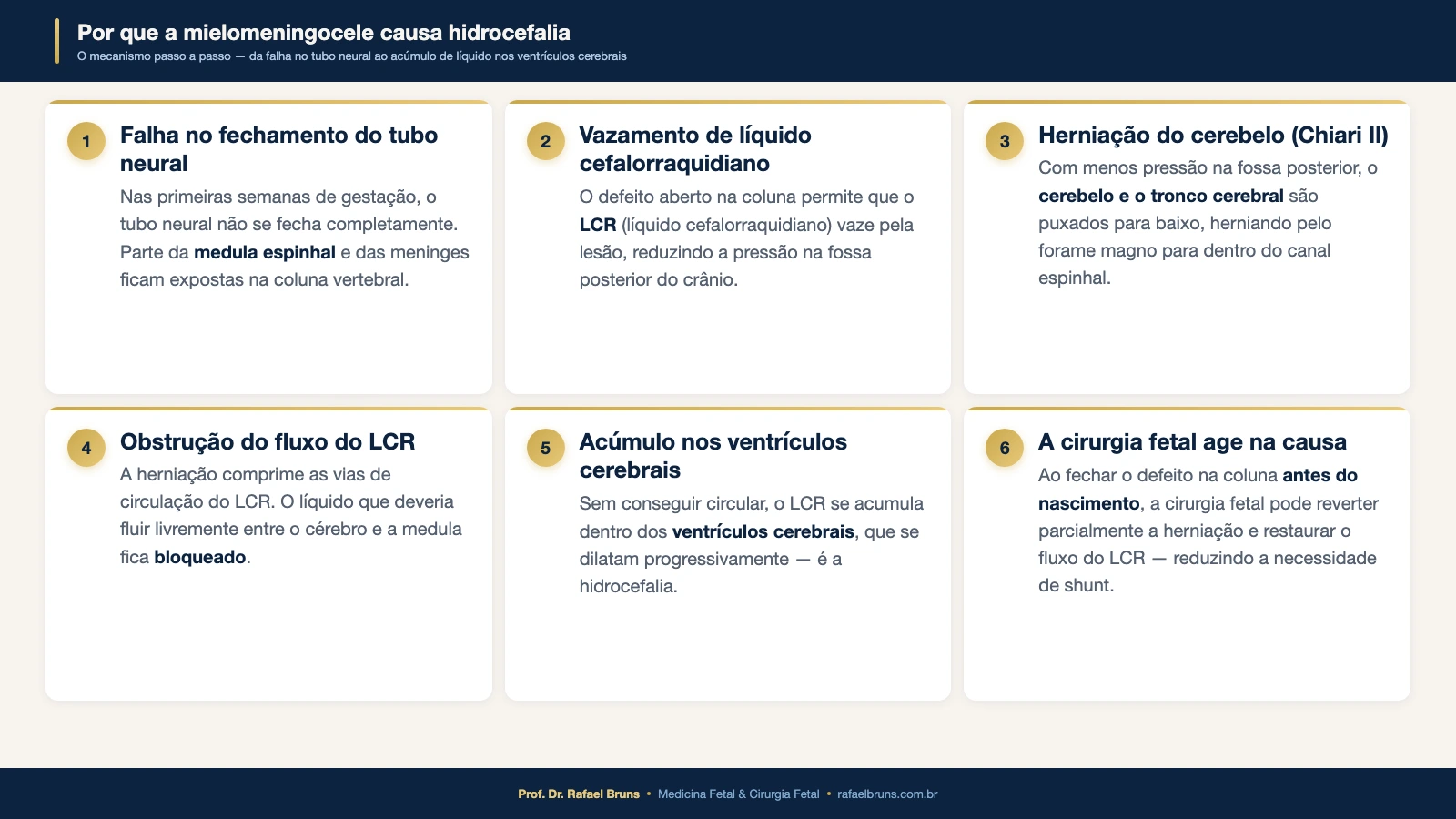
A hidrocefalia não é uma complicação independente da mielomeningocele: ela é, em grande medida, uma consequência direta da mesma alteração de desenvolvimento que afeta a coluna vertebral.
A malformação de Chiari tipo II e o fluxo do LCR
O mecanismo central é a malformação de Chiari tipo II, presente em praticamente todos os casos de mielomeningocele. Nessa alteração, estruturas do cerebelo e do tronco cerebral descem para o interior do canal espinhal, comprimindo o fluxo normal do líquido cefalorraquidiano (LCR) — o fluido que envolve e protege o cérebro e a medula espinhal.
Por que o cerebelo hernia — o mecanismo da tração medular
Para entender por que isso acontece, é preciso saber que, durante o desenvolvimento normal do feto, os ossos da coluna vertebral crescem mais rapidamente do que a medula espinhal. Esse crescimento diferencial faz com que a extremidade inferior da medula “suba” progressivamente dentro do canal medular ao longo da gestação — um processo normal e esperado.
Na mielomeningocele, no entanto, o processo inflamatório crônico no local da lesão faz com que a medula e as terminações nervosas fiquem aderidas ao defeito ósseo. A medula fica “presa” na altura da lesão. Como a coluna continua crescendo, essa fixação cria uma força de tração de baixo para cima — que puxa o cerebelo e o tronco cerebral para dentro do canal espinhal, causando a herniação de Chiari tipo II.
Um dado que confirma esse mecanismo: durante a própria cirurgia fetal, no momento em que a medula é liberada das aderências no local da lesão, já é possível observar que ela começa a subir dentro do canal medular — um sinal visível de que a tração foi interrompida. Esse achado intraoperatório é corroborado pelos estudos de imagem pós-operatórios, que documentam de forma consistente a reversão parcial ou completa da herniação de Chiari após a cirurgia fetal.
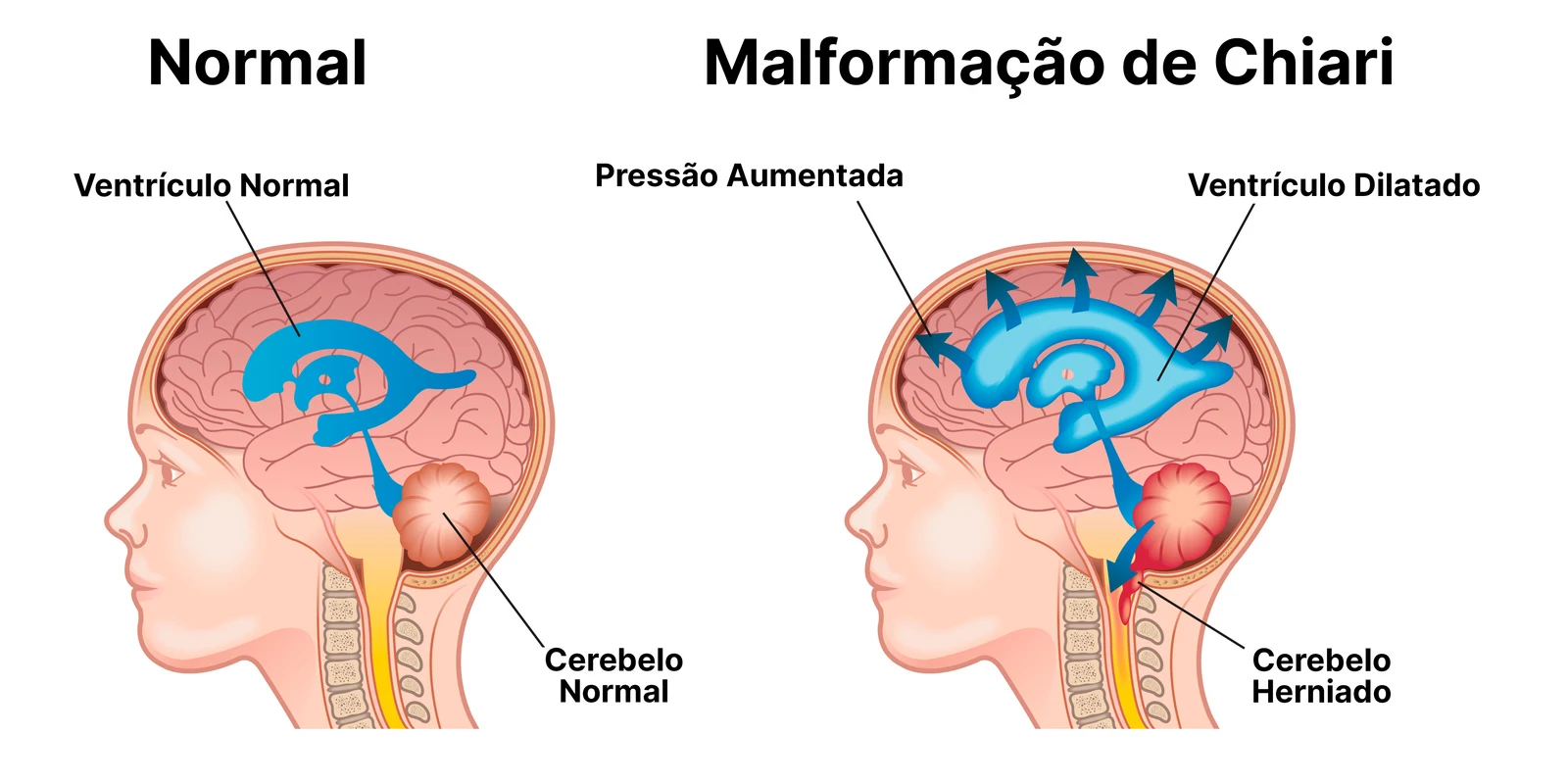
A hidrocefalia na mielomeningocele não é causada por excesso de produção de LCR, mas pela dificuldade mecânica de circulação e drenagem — um problema de fluxo, não de quantidade. Essa distinção é importante porque orienta tanto o monitoramento pré-natal quanto as decisões de tratamento após o nascimento.
Sinais clínicos e monitoramento pré-natal
No pré-natal, a ventriculometria — medida dos ventrículos cerebrais no ultrassom — é um dos parâmetros mais acompanhados em fetos com diagnóstico de mielomeningocele. O limiar convencional de 10 mm no diâmetro do átrio ventricular é o corte para ventriculomegalia; centros de referência em cirurgia fetal utilizam critérios específicos de tamanho ventricular para definir a elegibilidade para diferentes técnicas operatórias.
A ressonância magnética fetal complementa o ultrassom com imagens mais precisas da fossa posterior, da herniação de Chiari, da anatomia ventricular e do nível da lesão na coluna vertebral — informações fundamentais para o planejamento cirúrgico.
Depois do nascimento, sinais de hipertensão intracraniana que merecem atenção incluem abaulamento da fontanela e aumento acelerado do perímetro cefálico — marcadores clínicos que orientam a decisão sobre o momento de intervir com o shunt.
Para entender o que o morfológico avalia nesses casos, consulte o artigo sobre diagnóstico morfológico da mielomeningocele.
O que é a derivação ventrículo-peritoneal (shunt) e como funciona
A derivação ventrículo-peritoneal — chamada no cotidiano de “shunt” — é o procedimento cirúrgico mais realizado em bebês com hidrocefalia associada à mielomeningocele. Consiste na implantação de um cateter fino que drena o excesso de líquido cefalorraquidiano do interior dos ventrículos cerebrais para a cavidade abdominal, onde ele é reabsorvido pelo organismo.
O dispositivo é implantado por um neurocirurgião pediátrico, geralmente nos primeiros dias de vida. Ele funciona por gravidade e pressão: quando a pressão intraventricular ultrapassa um limiar determinado pela válvula do sistema, a drenagem é ativada e o líquido flui pelo cateter até a cavidade peritoneal.
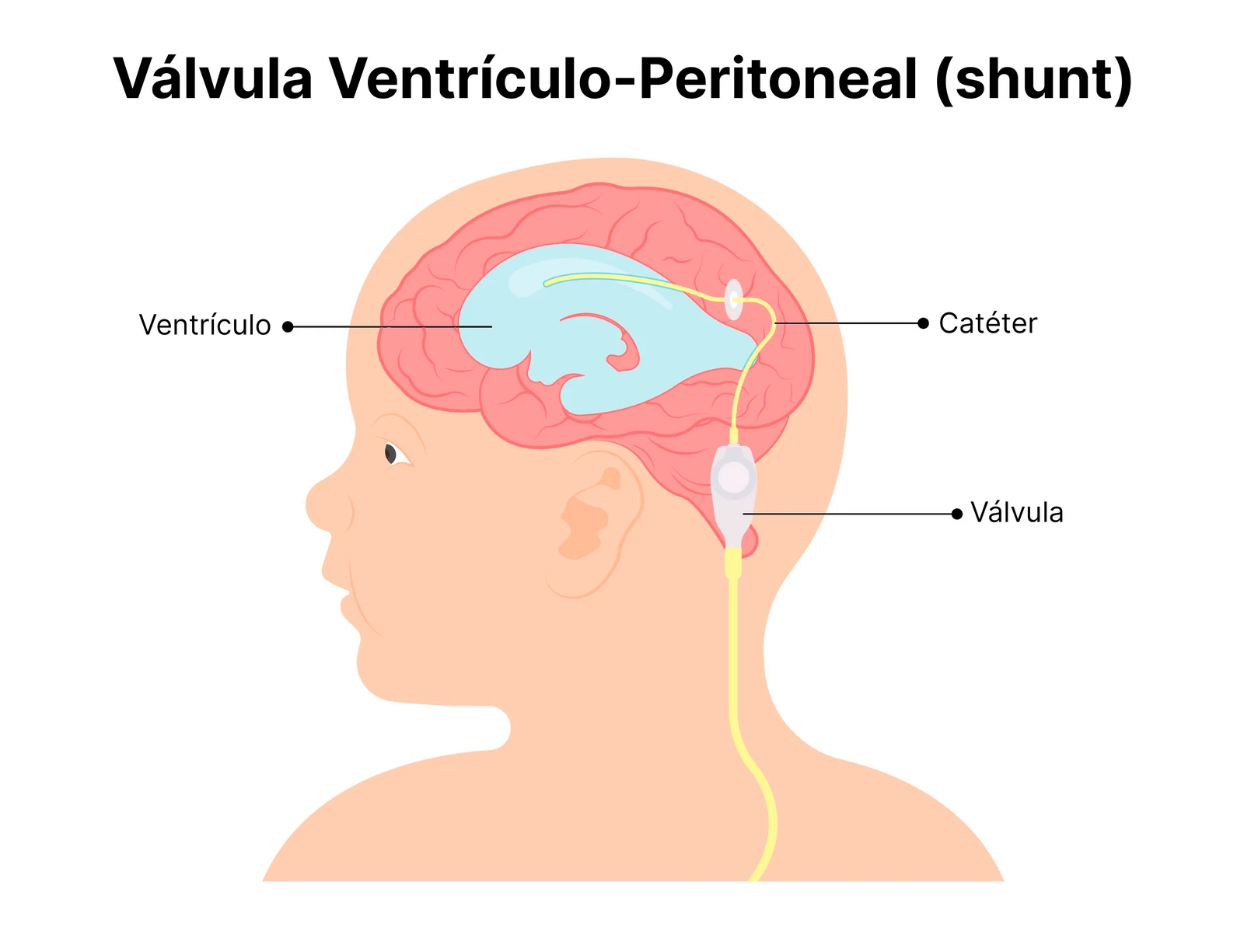
É um procedimento bem estabelecido e com boa resposta clínica. Mas é importante deixar claro: um shunt é um implante permanente. Pode precisar de revisões ao longo da vida por entupimento, infecção ou pela necessidade de ajuste conforme o crescimento da criança. Famílias que recebem esse diagnóstico têm o direito de saber disso com antecedência — não para gerar ansiedade, mas para que o planejamento de saúde da criança seja feito com toda a informação disponível.
O cartão da válvula
Pacientes com derivação ventrículo-peritoneal recebem um “cartão da válvula” — documentação do tipo e modelo do dispositivo implantado. Esse cartão é essencial para dois fins práticos: permitir ajustes programáveis no futuro em válvulas de pressão variável, e garantir segurança em exames de ressonância magnética, já que diferentes modelos têm compatibilidades distintas com campos magnéticos. Guarde sempre esse documento e leve-o em todas as consultas.
O que a cirurgia fetal muda nesse quadro — dados do estudo MOMS
O estudo MOMS (Management of Myelomeningocele Study, Adzick NS et al., N Engl J Med, 2011) — o maior ensaio clínico randomizado sobre cirurgia fetal para mielomeningocele — demonstrou que a cirurgia pré-natal reduziu de forma significativa a necessidade de derivação ventrículo-peritoneal.
Os números do estudo
No grupo submetido à cirurgia fetal aberta (realizada antes de 26 semanas de gestação), 40% dos bebês precisaram de shunt até os 12 meses de idade. No grupo operado após o nascimento — o padrão anterior ao estudo —, essa proporção foi de 82% (risco relativo 0,48; IC 97,7% 0,36–0,64; P<0,001).
O estudo também mostrou, aos 12 meses, que 36% do grupo de cirurgia fetal não apresentava herniação do cerebelo, contra apenas 4% no grupo pós-natal — confirmando que a redução do shunt ocorre justamente porque a cirurgia melhora a posição do cerebelo e desobstrui o fluxo de LCR.

“Aos 12 meses de idade, 36% do grupo de cirurgia fetal não apresentava herniação do cerebelo — contra apenas 4% do grupo pós-natal. É esse mecanismo que explica a redução do shunt.”
O que esse dado não significa
Primeiro: mesmo no grupo com melhor resultado (cirurgia fetal), 4 em cada 10 bebês ainda precisaram de shunt. A cirurgia pré-natal reduz o risco, mas não o elimina.
Segundo: o benefício está diretamente ligado à melhora na posição do cerebelo. Ao fechar o defeito na coluna durante a gestação, o procedimento interrompe parte do mecanismo que leva ao agravamento progressivo da hidrocefalia. Para mais detalhes sobre as técnicas cirúrgicas disponíveis, confira o artigo sobre cirurgia fetal para mielomeningocele: aberta ou fetoscópica.
A cirurgia mais precoce produz resultado melhor?
Dados recentes sugerem que, dentro da janela gestacional indicada, realizar o procedimento em idades gestacionais menores está associado a resultados mais favoráveis. Um estudo brasileiro publicado em 2020, com 190 casos de correção via mini-histerotomia, encontrou taxa global de shunt de 25,5% — abaixo dos 40% do MOMS — com as cirurgias realizadas mais cedo apresentando maior frequência de reversão da herniação de Chiari (Peralta CFA et al., Prenatal Diagnosis, 2020). A experiência brasileira, documentada por Moron et al. no BJOG, estende a janela cirúrgica até 27 semanas de gestação.
Isso reforça uma mensagem prática: não há motivo para postergar a avaliação especializada após o diagnóstico de mielomeningocele. A janela de oportunidade para a cirurgia fetal é limitada (19 a 27 semanas), e o encaminhamento precoce é, em si, parte do tratamento.
Como a hidrocefalia influencia a decisão sobre cirurgia fetal
O tamanho dos ventrículos cerebrais no pré-natal é um dos parâmetros avaliados no protocolo do estudo MOMS e influencia a elegibilidade e o planejamento da cirurgia fetal. Fetos com ventriculomegalia mais acentuada antes da cirurgia podem ter resposta diferente ao procedimento em comparação a fetos com ventrículos próximos aos limites normais.
A avaliação completa inclui ultrassom seriado e ressonância magnética fetal — que oferece imagens mais precisas da fossa posterior e da anatomia ventricular. Dados de estudos em centros de referência mostram que, no pós-operatório da cirurgia fetal, cerca de 91% dos fetos demonstram melhora na fossa posterior e normalização dos espaços subaracnóides sobre os hemisférios cerebrais (Nagaraj UD et al., Prenatal Diagnosis, 2019).
⚠ QUANDO BUSCAR AVALIAÇÃO ESPECIALIZADA
- O diagnóstico de mielomeningocele foi confirmado e o laudo menciona “ventriculomegalia” ou “alargamento ventricular”
- Você tem menos de 27 semanas de gestação e ainda não foi avaliada por especialista em cirurgia fetal
- O médico que acompanha a gestação mencionou shunt, mas você ainda não entendeu o que isso significa para o seu caso
- Você recebeu laudos diferentes de profissionais diferentes sobre o mesmo exame
- Quer uma segunda avaliação antes de tomar decisões sobre o local do parto e o planejamento pós-natal
Avaliação presencial em Curitiba e Porto Alegre. Teleconsulta disponível para pacientes de qualquer estado.
Quando a cirurgia fetal não é possível — a correção pós-natal
Quando o diagnóstico de mielomeningocele ocorre após a janela para a cirurgia fetal, ou quando os critérios de elegibilidade não são atendidos, a correção do defeito é realizada após o nascimento. O fechamento da lesão na coluna vertebral deve acontecer preferencialmente dentro das primeiras 48 a 72 horas de vida, para reduzir o risco de infecção e de dano adicional ao tecido nervoso exposto.
Nesse cenário, a decisão sobre o shunt costuma ser tomada nos dias seguintes ao nascimento, com base na medida dos ventrículos no período neonatal e na evolução clínica do recém-nascido. O planejamento do parto deve garantir a presença de neurocirurgião pediátrico disponível desde o momento do nascimento.
Para famílias que chegam ao diagnóstico em qualquer momento da gestação, o artigo sobre suspeita de malformação no ultrassom: próximos passos pode orientar as primeiras decisões práticas.
Monitoramento e acompanhamento a longo prazo
Após o diagnóstico de mielomeningocele — com ou sem cirurgia fetal —, o acompanhamento dos ventrículos cerebrais é realizado por ultrassonografia seriada. Nos casos em que a cirurgia fetal é realizada, a melhora na posição do cerebelo costuma ser um dos primeiros marcadores visíveis no ultrassom pós-operatório.
O manejo de pacientes com mielomeningocele e hidrocefalia ao longo da vida exige uma abordagem multidisciplinar: neurocirurgião, neuropediatra, fisioterapeuta, urologista pediátrico, terapeuta ocupacional e fonoaudiólogo fazem parte frequente das equipes de acompanhamento.
Alergia ao látex — um risco específico e pouco conhecido
Crianças com mielomeningocele têm risco significativamente elevado de desenvolver alergia severa ao látex. A exposição repetida ao látex durante procedimentos cirúrgicos e exames nos primeiros anos de vida é o principal fator associado. Por isso, desde o nascimento, todos os procedimentos devem ser realizados em ambiente livre de látex — luvas, sondas e materiais devem ser de alternativas ao látex. Essa orientação se aplica ao longo de toda a vida.
Hidrocefalia e shunt afetam o desenvolvimento cognitivo?
O desenvolvimento cognitivo em crianças com mielomeningocele depende de múltiplos fatores: o nível da lesão, o grau da hidrocefalia, a ocorrência de complicações do shunt ao longo da vida, e o acesso a acompanhamento multiprofissional precoce.
O estudo MOMS demonstrou que, aos 30 meses, crianças operadas no período fetal apresentavam melhores resultados em desenvolvimento motor e menor necessidade de shunt. Ao mesmo tempo, não houve diferença significativa nos escores cognitivos entre os grupos — os benefícios da cirurgia fetal são principalmente motores e estruturais.
A mensagem central: a cirurgia fetal pode melhorar o prognóstico funcional, mas não substitui o acompanhamento pós-natal multidisciplinar — são estratégias complementares. Para uma visão geral dos resultados, consulte o artigo sobre cirurgia pré-natal para mielomeningocele: o que os resultados mostram.
Perguntas frequentes
Referências
- Adzick NS, Thom EA, Spong CY, et al. A randomized trial of prenatal versus postnatal repair of myelomeningocele. N Engl J Med. 2011;364(11):993-1004.
- Nagaraj UD, Bierbrauer KS, Stevenson CB, et al. Prenatal and postnatal MRI findings in open spinal dysraphism following intrauterine repair. Prenatal Diagnosis. 2019. doi:10.1002/pd.5540.
- Peralta CFA, Botelho RD, Romano ER, et al. Fetal open spinal dysraphism repair through a mini-hysterotomy: Influence of gestational age at surgery on the perinatal outcomes and postnatal shunt rates. Prenatal Diagnosis. 2020;40:689-697.
- Moron AF, Barbosa MM, Milani HJF, et al. Perinatal outcomes after open fetal surgery for myelomeningocele repair: a retrospective cohort study. BJOG. 2018;125(10):1280-1286.
- ISUOG Practice Guidelines — Ultrasound assessment of the fetal central nervous system (consultar versão vigente).
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.