MEDICINA FETAL
Anemia Fetal: causas, diagnóstico e tratamento intrauterino
Quando o feto não tem glóbulos vermelhos suficientes para transportar oxigênio adequadamente, o risco para o desenvolvimento e a vida do bebê é real — e o tempo de diagnóstico faz toda a diferença. A anemia fetal pode progredir silenciosamente até comprometer órgãos vitais, mas quando detectada precocemente pelo pré-natal especializado, o tratamento intrauterino é capaz de mudar o desfecho radicalmente.
Em resumo
- A anemia fetal é detectada de forma não invasiva pelo Doppler da artéria cerebral média (ACM)
- O tratamento de escolha — a transfusão intrauterina — tem sobrevida superior a 90% nos casos sem hidropisia
- A causa mais comum (incompatibilidade Rh) é amplamente prevenível com imunoglobulina anti-Rh no pré-natal
O que é anemia fetal?
A anemia fetal é uma condição em que o feto apresenta quantidade insuficiente de glóbulos vermelhos saudáveis (hemácias) em circulação. Isso reduz a capacidade de transporte de oxigênio para tecidos e órgãos em desenvolvimento — com consequências que vão desde atraso no crescimento até insuficiência cardíaca e morte fetal.
Do ponto de vista laboratorial, a anemia fetal é definida quando o hematócrito fetal cai abaixo de 30%, ou quando a hemoglobina está mais de dois desvios padrão abaixo da média esperada para a idade gestacional. Na prática clínica, o diagnóstico é feito de forma não invasiva, por Doppler — não é necessário colher sangue do feto para identificar a anemia.
A condição não é rara. A aloimunização Rh — sua causa mais frequente — afeta gestações em todo o mundo, e o diagnóstico precoce é o que separa um desfecho favorável de uma complicação grave.
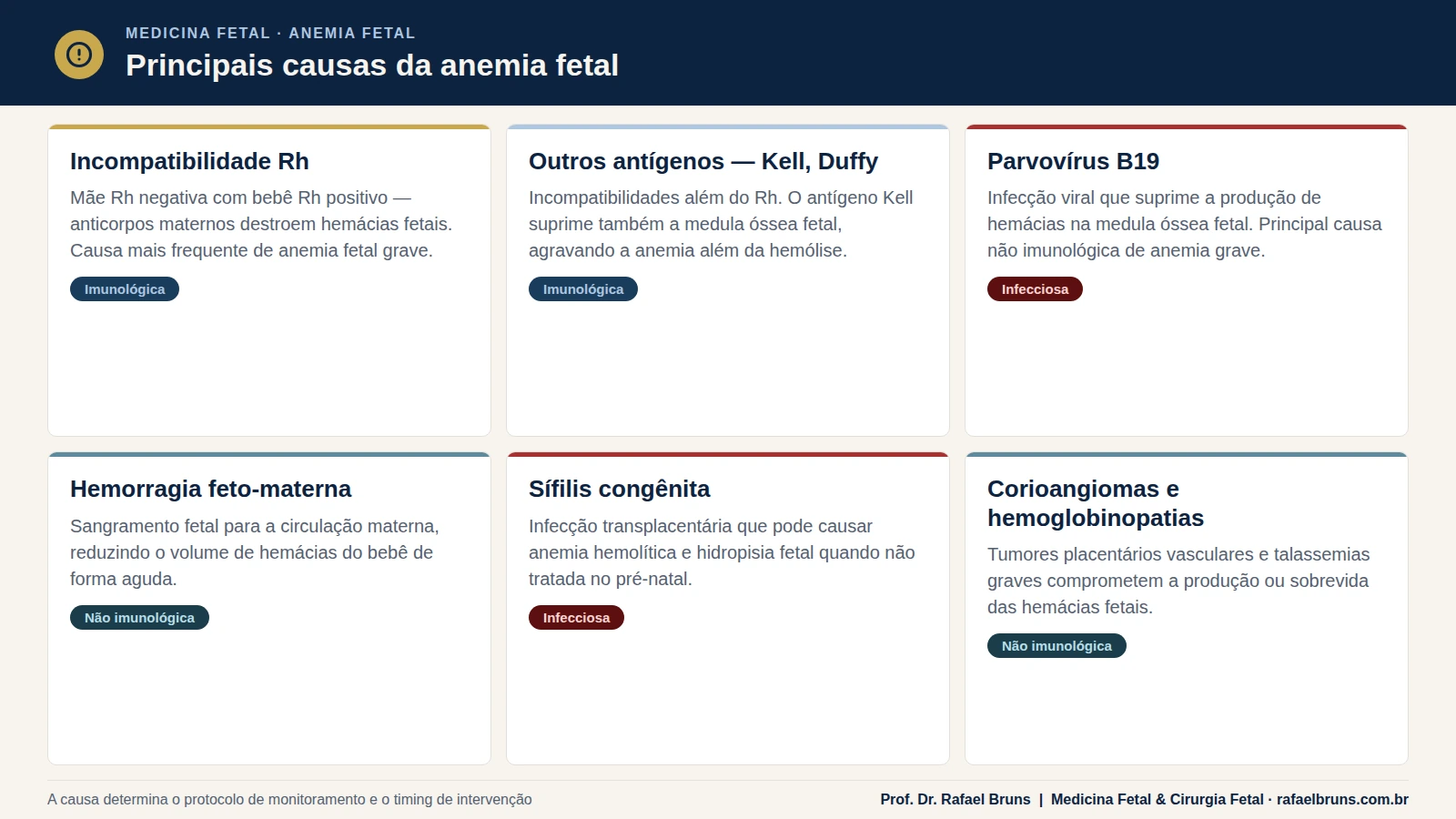
Causas da anemia fetal
A anemia fetal pode ter origem imunológica — quando anticorpos maternos destroem hemácias fetais — ou não imunológica, quando a produção de hemácias está comprometida por outras razões. Identificar a causa correta é essencial para planejar o acompanhamento e o tratamento.
Incompatibilidade Rh e aloimunização — a causa mais frequente
A causa imunológica mais comum é a incompatibilidade pelo sistema Rh. Ela ocorre quando uma gestante com fator Rh negativo está grávida de um bebê com fator Rh positivo, herança do pai.
Na primeira gestação, geralmente não há problema: o sistema imunológico da mãe ainda não reconhece o antígeno fetal. Mas, se houver contato com sangue fetal — no parto, em procedimentos invasivos, ou em pequenos sangramentos durante a gravidez —, a mãe pode ser sensibilizada. Seu organismo passa a produzir anticorpos anti-Rh.
Em gestações subsequentes, esses anticorpos atravessam a placenta e atacam os glóbulos vermelhos do feto Rh positivo, destruindo-os progressivamente. O resultado é hemólise acelerada, queda da hemoglobina e, se não tratada, anemia grave.
Essa resposta imunológica chama-se aloimunização. A doença que ela provoca no feto — eritroblastose fetal ou doença hemolítica materno-fetal — pode variar de leve a fatal, dependendo do nível de anticorpos e da intensidade da hemólise.
Outros antígenos sanguíneos
A incompatibilidade Rh é a mais conhecida, mas outros antígenos também causam aloimunização: Kell, Duffy, Kidd, entre outros. O antígeno Kell merece atenção especial porque, além de destruir hemácias, suprime a produção delas na medula óssea fetal — o que significa que o Doppler pode subestimar a gravidade nesses casos. Frente a uma aloimunização anti-Kell, o limiar de intervenção é mais conservador.
A incompatibilidade ABO existe, mas raramente causa anemia grave — os anticorpos ABO maternos não atravessam a placenta de forma significativa e o quadro costuma ser autolimitado.
Causas não imunológicas
Não é apenas a incompatibilidade sanguínea que causa anemia fetal. Outras condições incluem:
- Infecção por parvovírus B19: esse vírus ataca diretamente as células precursoras das hemácias na medula óssea fetal, suprimindo temporariamente sua produção. Em gestantes imunocompetentes, a infecção costuma ser leve (às vezes assintomática); no feto, pode ser devastadora. É a causa não imunológica mais comum de anemia grave na gestação.
- Hemoglobinopatias fetais: talassemias graves, como a talassemia alfa homozigótica, comprometem a síntese de hemoglobina funcional.
- Hemorragia feto-materna: sangramento do compartimento fetal para a circulação materna pode reduzir agudamente o volume de hemácias fetais.
- Tumores placentários: corioangiomas de grande volume e outras malformações vasculares placentárias podem causar anemia por mecanismos vasculares.
Como o organismo fetal responde à anemia
Quando os glóbulos vermelhos são destruídos em quantidade maior do que a medula óssea fetal consegue repor, o organismo do bebê reage. O coração aumenta o débito cardíaco para compensar — bate mais rápido e com mais força, tentando manter a oferta de oxigênio.
A medula óssea entra em modo de emergência e libera células imaturas (eritroblastos) para a circulação — daí o nome eritroblastose fetal. Com o tempo, o fígado e o baço também passam a produzir hemácias, aumentando de volume.
Se a anemia não for tratada, o coração não consegue manter a compensação indefinidamente. Instala-se insuficiência cardíaca fetal, com acúmulo de líquido nos tecidos e cavidades do bebê — o quadro chamado de hidropisia fetal. É a complicação mais grave e, sem intervenção, levava à morte fetal na era pré-transfusão.
Como a anemia fetal é diagnosticada
O diagnóstico da anemia fetal percorreu um longo caminho. Hoje, o padrão de referência é não invasivo — e altamente eficaz quando realizado por profissional experiente com equipamento de alta resolução.
Teste de Coombs indireto
A triagem começa na primeira consulta de pré-natal: tipagem sanguínea, fator Rh e o teste de Coombs indireto. Esse exame detecta a presença de anticorpos no sangue materno que podem atacar hemácias fetais.
Se o resultado for positivo, a gestante entra em protocolo de vigilância: o título de anticorpos é monitorado a cada 2 a 4 semanas. Quando o título atinge níveis de risco (em geral acima de 1:16 para anticorpos anti-D, mas esse limiar varia conforme o tipo de anticorpo), a avaliação avança para o Doppler fetal.
Doppler da artéria cerebral média (ACM)
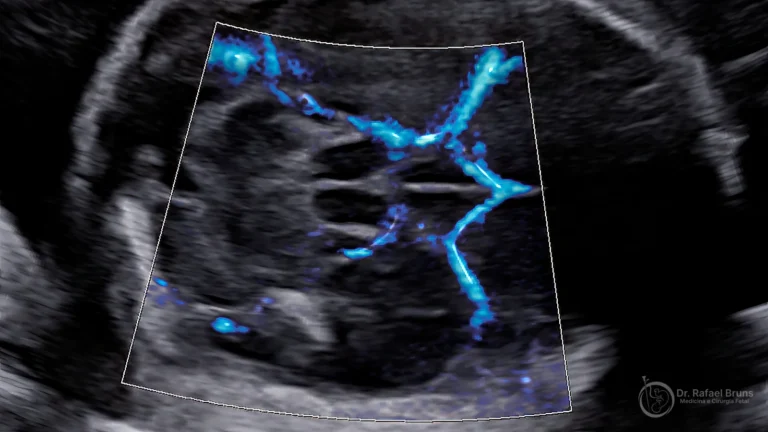
Este é o principal avanço diagnóstico das últimas décadas para a anemia fetal. O feto anêmico compensa a queda de hemoglobina aumentando o débito cardíaco — e o sangue circula mais rápido. Esse aumento de velocidade é detectável pela ultrassonografia com Doppler, especificamente na artéria cerebral média.
A medida utilizada é a velocidade de pico sistólico (VPS) da ACM. Quando ultrapassa 1,5 vezes a mediana esperada para a idade gestacional (1,5 MoM), isso indica anemia fetal moderada a grave com boa acurácia — sem precisar punctar o cordão umbilical.
A ultrassonografia convencional tem sensibilidade limitada para estimar a gravidade da anemia, mas o Doppler da ACM transformou o diagnóstico. A medida deve ser feita com técnica padronizada: ângulo de insonação próximo de zero graus, no segmento proximal da artéria, com o feto em repouso. Pequenas variações de técnica comprometem a confiabilidade do resultado.
Em gestações de alto risco — gestante com Coombs positivo ou suspeita de parvovírus B19 —, a avaliação do Doppler da ACM é realizada a cada 1 a 2 semanas, a partir da 20ª semana de gestação.
Cordocentese
Quando o Doppler da ACM indica anemia moderada a grave, o próximo passo pode ser invasivo. A cordocentese — coleta de sangue diretamente da veia umbilical — confirma o diagnóstico com precisão e, quando indicado, permite iniciar a transfusão no mesmo procedimento.
A amniocentese para análise da bilirrubina (curva de Liley) foi o padrão histórico antes do Doppler, mas hoje tem uso mais restrito. Ainda pode ser útil em situações específicas, especialmente em idades gestacionais precoces ou quando o acesso ao Doppler é limitado.
Hidropisia fetal: a complicação mais grave da anemia não tratada
A hidropisia fetal é a manifestação mais grave da anemia não tratada. Caracteriza-se pelo acúmulo anormal de líquido em dois ou mais compartimentos fetais: cavidade pleural, pericárdio, cavidade peritoneal ou edema subcutâneo difuso.
Quando a hidropisia está presente no momento do diagnóstico, o prognóstico é mais reservado — mas não necessariamente sem saída. Fetos com hidropisia que recebem transfusão intrauterina ainda têm chance real de sobrevida, embora menor do que aqueles tratados antes da instalação do quadro. Isso reforça a importância do diagnóstico precoce e do acompanhamento regular em gestações de risco.
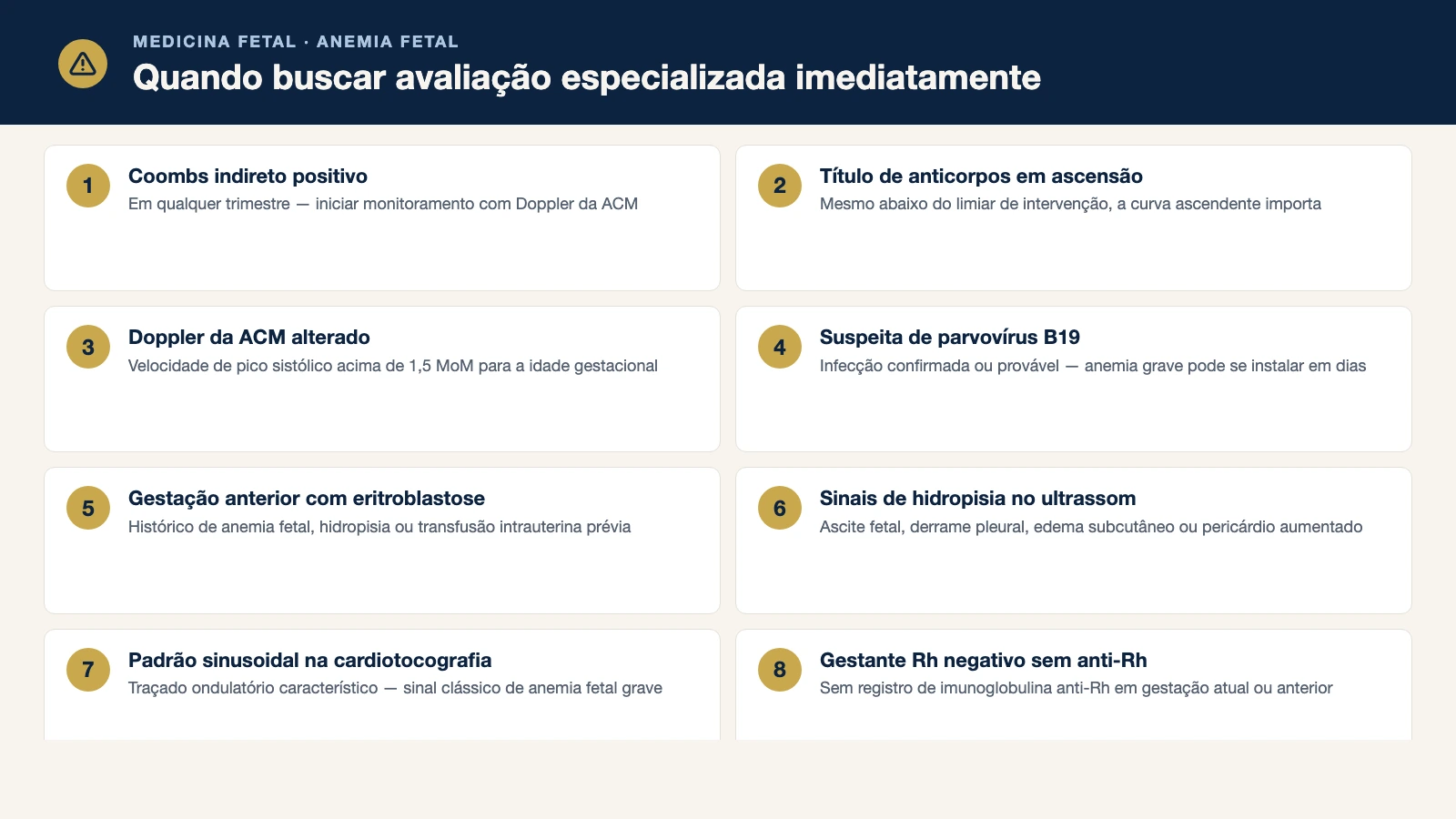
Sinais que indicam avaliação especializada imediata
- Teste de Coombs indireto positivo em qualquer trimestre
- Título de anticorpos em ascensão no monitoramento pré-natal
- Doppler da artéria cerebral média alterado (VPS > 1,5 MoM)
- Diagnóstico ou suspeita de infecção por parvovírus B19 na gravidez
- Histórico de gestação anterior com anemia fetal, eritroblastose ou hidropisia
- Ultrassom mostrando ascite, derrame pleural ou edema generalizado no feto
- Gestante Rh negativo sem documentação de imunoglobulina anti-Rh recebida
Transfusão intrauterina: o tratamento da anemia fetal grave
A transfusão intrauterina (TIU) é o tratamento de escolha para a anemia fetal moderada ou grave. Introduzida na prática clínica na década de 1960, ela transformou radicalmente o prognóstico da eritroblastose fetal — que antes tinha mortalidade perinatal altíssima.
Como funciona o procedimento de transfusão sanguínea intrauterina
A transfusão é realizada sob orientação contínua da ultrassonografia, que guia a agulha até a veia umbilical — tipicamente próximo à sua inserção na placenta. O feto recebe anestesia por via intramuscular (associada a um relaxante muscular para imobilizá-lo durante o procedimento), e a gestante fica sob anestesia local.
O sangue utilizado é concentrado de hemácias irradiadas, leucodepletadas e negativas para os antígenos relevantes — preparado especificamente para a transfusão fetal. O volume infundido é calculado a partir do hematócrito-alvo, do volume circulante fetal estimado e do hematócrito do concentrado utilizado.
O procedimento é realizado entre 18 e 34 semanas de gestação, conforme a necessidade clínica. Antes de 18 semanas, os vasos fetais são muito finos para acesso seguro. Após 34 semanas, a via do parto pode ser uma alternativa mais segura do que uma nova transfusão.
Quantas transfusões sanguíneas o feto pode precisar?
A maioria dos fetos com anemia grave necessita de mais de uma transfusão. O intervalo entre os procedimentos varia — em geral entre 2 e 4 semanas — e é determinado pelo ritmo esperado de queda do hematócrito após cada infusão.
Após duas ou três transfusões, a produção de hemácias pelo próprio feto tende a diminuir (suprimida pelo volume transfundido), e o sangue em circulação passa a ser predominantemente do doador. Isso pode reduzir o ritmo de hemólise, mas também altera a cinética da queda do hematócrito. O Doppler da ACM continua sendo utilizado entre os procedimentos para monitoramento.
Resultados e riscos da transfusão intrauterina
A transfusão intrauterina é um procedimento seguro quando realizado por equipe com experiência acumulada — mas não é isento de riscos. As complicações possíveis incluem: sangramento no cordão umbilical, bradicardia fetal, trabalho de parto prematuro relacionado ao procedimento e, raramente, perda fetal.
Os resultados, no entanto, são amplamente favoráveis. Dados da literatura indicam que mais de 90% dos fetos sem hidropisia sobrevivem após transfusão intrauterina. Nos casos com hidropisia, a sobrevida nos centros com maior experiência supera 70–80%.
Em relação ao neurodesenvolvimento a longo prazo, estudos de seguimento mostram que a grande maioria das crianças tratadas com TIU apresenta desenvolvimento neurológico dentro da normalidade. O prognóstico é mais reservado nos fetos que apresentavam hidropisia grave no momento da primeira transfusão.
Prevenção da aloimunização: imunoglobulina anti-Rh
A aloimunização Rh é amplamente prevenível. A administração de imunoglobulina anti-Rh (anti-D) à gestante Rh negativa em situações de risco de contato com sangue fetal — no parto, após amniocentese, após trauma abdominal e rotineiramente ao redor de 28 semanas — impede que o sistema imunológico materno seja sensibilizado.
Uma gestante Rh negativa que nunca foi sensibilizada e que recebe a imunoglobulina nos momentos corretos tem risco muito baixo de desenvolver aloimunização. O problema ocorre quando a profilaxia falha: dose esquecida, dose insuficiente, ou sensibilização em gestação anterior sem cobertura adequada.
A triagem do fator Rh do pai também tem valor diagnóstico: se o pai for Rh negativo, o bebê necessariamente será Rh negativo e a aloimunização por incompatibilidade Rh não é possível. Se o pai for Rh positivo ou desconhecido, a gestante Rh negativa deve ser monitorada desde o início.
Acompanhamento após o nascimento
O bebê nascido após gestação complicada por anemia fetal precisa de acompanhamento neonatal especializado. Dependendo da gravidade do quadro e da presença de hidropisia, pode ser necessária internação em UTI neonatal.
As questões mais comuns no período neonatal são:
Hiperbilirrubinemia: a hemólise continuada após o nascimento — enquanto anticorpos maternos ainda circulam no organismo do bebê — eleva a bilirrubina, que pode causar icterícia grave. O tratamento é feito com fototerapia ou, nos casos mais graves, exsanguineotransfusão.
Anemia tardia: mesmo após transfusões bem-sucedidas durante a gestação, o recém-nascido pode desenvolver anemia nas semanas seguintes. As hemácias do doador são substituídas naturalmente, e a produção própria, suprimida durante o tratamento intrauterino, pode levar semanas para se recuperar.
Acompanhamento neurológico: nos casos de hidropisia grave ou de anemia com acidose fetal, o neurodesenvolvimento deve ser monitorado ao longo da infância.
Perguntas frequentes
Referências
- Mari G et al. Noninvasive diagnosis by Doppler ultrasonography of fetal anemia due to maternal red-cell alloimmunization. N Engl J Med. 2000;342(1):9-14.
- Moise KJ Jr. Management of rhesus alloimmunization in pregnancy. Obstet Gynecol (consultar versão vigente no periódico).
- SMFM — Fetal anemia: diagnosis and management (consultar versão vigente da Society for Maternal-Fetal Medicine).
- UpToDate — Management of red cell alloimmunization in pregnancy (consultar versão vigente).
- ISUOG — Diretrizes para avaliação Doppler em gestação de alto risco (consultar versão vigente).
Médico especialista em Medicina Fetal, com atuação em Curitiba e Porto Alegre. Realiza cirurgia fetal, ultrassonografia especializada, procedimentos invasivos como amniocentese e biópsia de vilo corial, além do acompanhamento de gestações de alto risco.
RQE PR 12.169 · RQE PR 238
RQE RS 45.076 · RQE RS 45.079
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.