Medicina Fetal
Receber o diagnóstico de hérnia diafragmática congênita durante a gestação costuma acontecer de forma abrupta — em uma consulta de rotina, durante o ultrassom morfológico, o médico identifica algo que não deveria estar ali. O que vem a seguir é uma mistura de perguntas, medo e, muitas vezes, a sensação de que o tempo está correndo.
O que é a hérnia diafragmática congênita
A hérnia diafragmática congênita (HDC) é uma malformação em que o diafragma — o músculo que separa o tórax do abdome — não se forma completamente durante o desenvolvimento embrionário. Essa falha permite que órgãos abdominais, como intestino, estômago ou fígado, migrem para dentro do tórax e ocupem o espaço onde o pulmão deveria crescer.
O resultado é um pulmão que não se desenvolve como deveria — menor, com menos vasos e com capacidade funcional reduzida. Essa condição é chamada de hipoplasia pulmonar, e é ela — não o defeito no diafragma em si — que determina a gravidade do quadro.
A hérnia diafragmática congênita ocorre em aproximadamente 1 a cada 2.500–3.000 nascimentos. Na maioria dos casos (cerca de 80–85%), o defeito é do lado esquerdo, o que facilita um pouco o diagnóstico por ultrassom — já que o coração costuma ser deslocado para o lado direito. Hérnias do lado direito são menos frequentes, mas tendem a ser mais difíceis de diagnosticar e, em alguns cenários, mais graves.
Como o diagnóstico pré-natal é feito
O diagnóstico de HDC pode surgir em diferentes momentos da gestação, dependendo do tipo de exame e da gravidade do caso.
Primeiro trimestre: sinais indiretos
Em alguns casos, a translucência nucal aumentada na ultrassonografia de primeiro trimestre pode levantar a suspeita — embora esse achado não seja específico de HDC. Ele funciona como um sinal de alerta para investigação adicional.
Segundo trimestre: o ultrassom morfológico
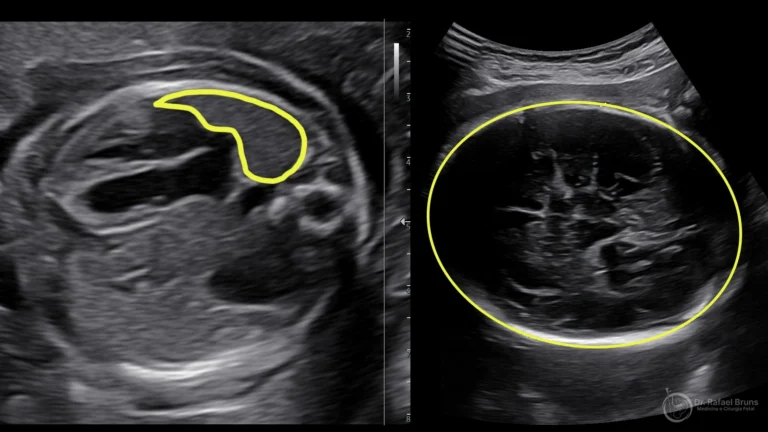
A maioria dos diagnósticos acontece durante o ultrassom morfológico, realizado entre 20 e 24 semanas. Os achados típicos incluem:
- Presença de órgãos abdominais (estômago, alças intestinais) dentro do tórax fetal
- Desvio do mediastino e do coração para o lado oposto
- Ausência ou redução do tecido pulmonar visível
- Poli-hidrâmnio (excesso de líquido amniótico) em fases mais avançadas
Quando o exame é feito por um especialista em medicina fetal, o diagnóstico costuma ser claro. Mas em exames de rotina, achados mais sutis — como uma hérnia do lado direito — podem passar despercebidos, o que reforça a importância de uma avaliação especializada quando há qualquer suspeita.
Exames complementares após o diagnóstico
Uma vez confirmada a HDC, o próximo passo é entender a extensão do problema. Isso exige uma investigação complementar que vai além do ultrassom inicial.
Ressonância magnética fetal
A ressonância magnética fetal permite medir o volume pulmonar com mais precisão, identificar quais órgãos estão no tórax e avaliar a posição do fígado. É especialmente útil quando o ultrassom não consegue definir com clareza a gravidade do caso.
Ecocardiograma fetal
A HDC pode estar associada a malformações cardíacas em até 10–15% dos casos. Além disso, a compressão do coração pelos órgãos deslocados pode alterar a hemodinâmica fetal. O ecocardiograma avalia a anatomia e a função cardíaca, e é fundamental para o planejamento do cuidado.
Investigação genética
Em muitos centros, recomenda-se a realização de amniocentése com microarray cromossômico ou exoma, especialmente quando há achados associados. A HDC isolada tem melhor prognóstico do que a HDC associada a alterações genéticas ou outras malformações.
Como avaliar a gravidade: LHR, o/e LHR e posição do fígado
Nem toda HDC é igual. A gravidade depende de quanto o pulmão foi afetado — e existem ferramentas específicas para medir isso.
LHR e o/e LHR
O LHR (lung-to-head ratio) é a relação entre a área do pulmão contralateral (o lado não afetado) e a circunferência cefálica do feto. Como essa medida varia com a idade gestacional, utiliza-se o o/e LHR (observed-to-expected LHR) — que compara o valor encontrado com o esperado para aquela idade gestacional.
Na prática — e você pode ler uma explicação completa sobre como o LHR é calculado e o que cada faixa significa:
- o/e LHR acima de 50%: prognóstico mais favorável
- o/e LHR entre 25% e 50%: gravidade moderada a severa — zona em que a intervenção fetal pode ser discutida
- o/e LHR abaixo de 25%: casos extremamente graves, com prognóstico reservado
Fígado no abdômen
Melhora com balão
HDC esquerda (HDCE)
Sobrevida sem balão, por o/e LHR e posição do fígado
HDC direita (HDCD)
Sobrevida sem balão, por o/e LHR
Na HDC direita, o fígado está sempre no tórax.
Setas mostram melhora com balão (FETO) apenas nos grupos com fígado herniado — critério de inclusão nos estudos originais. Valor confirmado pelo texto: HDCE grave (o/e LHR <25%, fígado herniado): 24% → 49% com balão. HDCD: artigo confirma 17% → 42% para o/e LHR <45% como grupo único — subdivisões <30% e 30–45% são estimativas visuais da figura original (~). Demais valores estimados da Figura 2 — Van der Veeken et al., Gynecological Surgery 2018;15:9. Não usar para decisão clínica individual.
Posição do fígado
Quando o fígado migra para dentro do tórax (liver up), o prognóstico tende a ser pior, porque a compressão pulmonar é mais intensa. A posição do fígado é avaliada por ultrassom e confirmada por ressonância magnética fetal.
Esses parâmetros, analisados em conjunto, permitem classificar a gravidade do caso e orientar as decisões — desde o acompanhamento conservador até a discussão de intervenção fetal, como o procedimento FETO (oclusão traqueal endoscópica fetal).
Por que o diagnóstico pré-natal muda o que é possível
Quando a HDC é diagnosticada antes do nascimento, tudo muda. Não porque o diagnóstico em si resolva o problema — mas porque ele abre possibilidades que simplesmente não existem quando o bebê nasce sem preparo.
- Parto planejado em centro com UTI neonatal preparada: o bebê com HDC precisa de suporte respiratório imediato ao nascer. Quando a equipe já sabe, tudo está pronto.
- Equipe multidisciplinar reunida: neonatologista, cirurgião pediátrico, anestesista pediátrico, especialista em medicina fetal — todos alinhados.
- Aconselhamento genético e apoio emocional: a família tem tempo para entender, processar e se preparar.
- Discussão de intervenção fetal quando indicada: em casos graves, o procedimento FETO (fetoscopic endoluminal tracheal occlusion) pode ser discutido — uma técnica em que um balão é inserido na traqueia do feto para estimular o crescimento pulmonar. Saiba mais sobre os critérios para indicação de cirurgia fetal na HDC.
- O ultrassom morfológico identificou órgãos abdominais dentro do tórax fetal
- O laudo menciona desvio do coração ou pulmões pequenos para a idade gestacional
- O diagnóstico foi feito antes de 26 semanas (janela para discussão de intervenção fetal)
- O médico mencionou herniação do fígado para o tórax
- O LHR ou o/e LHR foram calculados e estão abaixo dos valores de referência
- Há dúvida sobre a gravidade do caso ou sobre as opções disponíveis
- Você recebeu laudos divergentes de diferentes serviços
Perguntas frequentes
Referências
- Deprest JA, Nicolaides KH, Benachi A, et al. Randomized trial of fetal surgery for severe left diaphragmatic hernia. N Engl J Med. 2021;385(2):107-118.
- Jani J, Nicolaides KH, Keller RL, et al. Observed-to-expected lung area to head circumference ratio in the prediction of survival in fetuses with isolated diaphragmatic hernia. Ultrasound Obstet Gynecol. 2007;30(1):67-71.
- Ruano R, Yoshisaki CT, da Silva MM, et al. A randomized controlled trial of fetal endoscopic tracheal occlusion versus postnatal management of severe isolated congenital diaphragmatic hernia. Ultrasound Obstet Gynecol. 2012;39(1):20-27.
- Lazar DA, Ruano R, Olutoye OO, et al. Prenatal diagnosis and management of congenital diaphragmatic hernia. Semin Perinatol. 2014;38(3):170-178.
- EUROFOETUS Consortium. Prenatal evaluation and management of congenital diaphragmatic hernia. Prenat Diagn. 2022;42(6):715-728.
Conteúdo com finalidade educativa. Não substitui avaliação médica individualizada. Diagnóstico e tratamento dependem de consulta presencial ou por telemedicina.